Agyhártyagyulladás
| Agyhártyagyulladás | |
 | |
| Az agyhártyagyulladás legfőbb tünetei. | |
| Latinul | Meningitis |
| Leírás | |
| Érintett szervek | agyhártyák |
| Főbb tünetek | Rendkívül erős fejfájás, nyakmerevség, magas láz, megváltozott elmeállapot |
| Megelőzés | rövid távon antibiotikumok, hosszabb távon védőoltás |
| DiseasesDB | 22543 |
| MedlinePlus | 000680 |
A Wikimédia Commons tartalmaz Agyhártyagyulladás témájú médiaállományokat. | |

Az agyhártyagyulladás (meningitis), régies szóval agyláz, az agyhártyáknak vagy agyburkoknak, azaz a központi idegrendszert körülvevő hártyák gyulladásos megbetegedése, ami súlyos, életveszélyes állapot, és sürgősségi orvosi beavatkozást igényel. Gyógyulás után is nagyon gyakran visszamaradó idegrendszeri károsodáshoz vezethet az agyhártyák összenövése, hegesedése miatt.
A megbetegedés kiváltó okát tekintve két fő csoportba osztható: ezek az élő kórokozókkal történt fertőzés és az egyéb kórokok által kiváltott (nem fertőzéses) gyulladások. A kettő közül a mikroorganizmusok által okozott fertőzés a gyakoribb kórok. Vírusok, baktériumok, gombák, de paraziták is okozhatnak gyulladást. A nem fertőzés okozta agyhártyagyulladás eredete lehet rákbetegség, a koponya fizikai sérülései, sugárzások, bizonyos vegyi anyagok, gyógyszerek vagy kábítószerek.
A fertőzéses agyhártyagyulladás okozója lehet többféle vírus. A gombák és paraziták által okozott betegség viszonylag ritka. Az agyhártyagyulladás második leggyakoribb okozói a baktériumok. Többféle baktérium okozhat agyhártyagyulladást, és a következmény ebben az esetben is igen súlyos lehet. A vírusokkal ellentétben szerencsére itt az antibiotikumok időbeni, intenzív és lehetőleg célzott alkalmazása teljes gyógyuláshoz vezethet.
Az agyhártyagyulladás egyes okozói ellen védőoltás áll rendelkezésre; ilyen kórokozók a meningococcus és a pneumococcus baktériumok, valamint a mumpszvírus.
Tünetek[szerkesztés]
A tünetek közé tartozik a rendkívül erős fejfájás, a nyakmerevség, a hirtelen magas láz és a megváltozott elmeállapot. Mindezen tünetek azonban egy elemzés szerint a fertőzés okozta agyhártyagyulladás eseteinek csak kb. 44%-ában jelennek meg együttesen.[1] A kezdeti tünetek nem jellegzetesek, akár az influenzával is összetéveszthetők.[2] A betegség magas lázzal, tudatzavarral, idegrendszeri görcsökkel járhat.[3]
Egyéb tünetek: fényiszony, hangiszony, idegesség, delírium; kisgyermek esetében görcs, hat hónaposnál fiatalabb csecsemőnél a kutacsának megduzzadása.[4]
Két hagyományos, könnyen kiváltható reakció a Kernig-jel és a Brudzinski-jel. Az előbbit egyszerűsége miatt már 1882-től alkalmazzák. Bár mindkettőt széles körben használják, egy 2002-ben végzett kutatás szerint ezek egyike sem teljesen megbízható diagnosztikai szempontból.[5][6]
A Neisseria meningitidis coccus által okozott betegségre jellemzően gyorsan terjedő, kék és lila színű pontokból álló bőrvérzéses kiütés előzi meg a többi tünetet. Ez rendszertelenül terjed a csípőn, a lábszárakon, a kötőhártyán és olykor a beteg talpán és tenyerén. Ennek a fertőzésnek a tünetei hasonlítanak a száj- és körömfájás és a genitális herpesz tüneteire is.[7]
Boncolás alkalmával az agy vascularis hártyarétegének nagymértékű gyulladása jelzi, hogy a halál oka agyhártyagyulladás volt. Ezenkívül az elhunyt agy-gerincvelői folyadékában megnőtt a festékkel festhető, szemcséket tartalmazó fehérvérsejtek koncentrációja. Az agyalap, az idegek, a gerincvelő és az agy környezetének elgennyesedése megerősíti az agyhártyagyulladás gyanúját.[8]
-
Járványos agyhártyagyulladásban szenvedő beteg. Jól megfigyelhető a nyak merevsége.
-
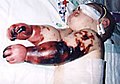
Bőrvérzéses kiütések egy csecsemő végtagjain.
-
Agyhártyagyulladásban elhunyt beteg boncolásos vizsgálata. A fehéres hártya a kemény agyhártya. Alatta látható az agy felületének sárgás-zöldes gennyesedése.
Okai[szerkesztés]
Az agyhártyagyulladás leggyakoribb okozói (a parazitákat is ideszámítva) mikroorganizmusok, amik a vérkeringés útján kerülnek az agy-gerincvelői folyadékba.[9] A leggyakoribb kórokozó egy viszonylag veszélytelen vírus, az általa okozott agyhártyagyulladás általában néhány napon belül elmúlik. A második leggyakrabban észlelt esetek csoportja bakteriális eredetű. Ez igen veszélyes, sokszor halállal is jár.
Bakteriális agyhártyagyulladás[szerkesztés]
A beteg korától függően más és más baktériumok okoznak agyhártyagyulladást.
- Koraszülöttekben és újszülöttekben a streptococcusok B törzsének III-as altípusa (a hüvelyflórából), az Escherichia coli K1 antigént hordozó változata, és a Listeria monocytogenes IVb szerotípusa a leggyakoribb kórokozó.
- A nagyobb gyerekekben a Neisseria meningitidis meningococcus és a pneumococcus 6-os, 9-es, 14-es, 18-as és 23-as szerotípusa okozza a legtöbb esetet. Azokban az országokban, ahol nem vezettek be oltásokat ellene, ötéves kor alatt a Haemophilus influenzae B is veszélyes.[4][10]
- Felnőttekben az N. meningitidis és az S. pneumoniae felelős az esetek 80%-áért.
- Ötvenéves kor felett megnő a L. monocytogenes által okozott agyhártyagyulladás kockázata.[10][11]
A koponya sérülései lehetőséget adnak az orrban tenyésző baktériumoknak az agyhártyába való behatolásra. Az agyvíz elvezetésére szolgáló eszközzel élők is veszélyeztetettebbek. Ezekben az esetekben gyakoriak a staphylococcusok, a pseudomonasok és más Gram-negatív baktériumok által okozott fertőzések.[10] Ugyanezek a baktériumok gyakoribbak a legyengült immunrendszerű vagy immunhiányos betegeknél.[4] A csecsnyúlvány és a középfül gyulladása könnyen ráterjedhet az agyhártyára is.[10] További kockázati csoportot alkotnak a cochleáris implantátumot használók.[12]
A tuberkulózisos agyhártyagyulladás azokban a régiókban gyakori, ahol elterjedt a Mycobacterium tuberculosis, a gümőkór baktériuma. Immunhiányos betegekben a szokottnál gyakrabban fordul elő.[13]
A visszatérő bakteriális agyhártyagyulladás a tartósan fennálló anatómiai eltéréseknek vagy az immunrendszer gyengeségének tulajdonítható. Ezek az anatómiai eltérések kapcsolatot teremtenek az idegrendszer és a külvilág között. Ezek közül a koponyatörések, az agyalapot, orrmelléküregeket érintő repedések a leggyakoribbak.[14] Egy 363 esetet vizsgáló tanulmány szerint az esetek 59%-ában volt ilyen törés vagy repedés, 36%-ában immunhiány, és 5%-ában az agyhártyával szomszédos területekről terjedt át a fertőzés.[14]
Fertőzésmentes agyhártyagyulladás[szerkesztés]
A fertőzésmentes agyhártyagyulladás azokat az eseteket foglalja magába, amelyekben nem mutatható ki bakteriális fertőzés. Legtöbbször a vírusos agyhártyagyulladásra vonatkoztatják, de ide tartoznak a részben már gyógyult esetek vagy a szomszédos területekről átterjedő gyulladások, például az orrmelléküregekből, vagy a szívburokból. Kiválthatják spirálbaktériumok, például a Treponema pallidum (a szifilisz kórokozója) vagy a Borrelia burgdorferi (a Lyme-kór okozója). A maláriás agyfertőzés, az agyi malária is okozhatja a fertőzésmentes agyhártyagyulladást.[15]
Virális agyhártyagyulladás[szerkesztés]
A vírusos agyhártyagyulladás leggyakoribb okozói az enterovírusok, a herpes simplex 2-es és 1-es típusa (a 2-es gyakrabban), a varicella zoster, a mumpsz, a HIV, és az LCMV.[7] A vírusok terjedhetnek cseppfertőzéssel, széklettel vagy köztes gazdákkal, kullancsokkal.[16] A kullancsok által terjesztett vírus az agyhártyagyulladás mellett agyvelőgyulladást is okoz.[17] Nyers kecske- vagy tehéntej is közvetítheti.[3]
Paraziták okozta agyhártyagyulladás[szerkesztés]
Az eozinofilek[18] feldúsulása az agy-gerincvelői folyadékban parazitát valószínűsít. A leggyakoribb agyhártyagyulladást okozó élősködők az Angiostrongylus cantonensis és a Gnathostoma spinigerum hengeresférgek. Emellett azonban a tuberkulózis, a szifilisz, a cryptococcosis és a coccidiodomycosis kórokozója sem zárható ki, így további vizsgálatokra van szükség az élősködői eredet megállapításához.[19][20][21]
Gombák okozta agyhártyagyulladás[szerkesztés]
A gombák által okozott agyhártyagyulladás többnyire immunhiányos betegeken jelentkezik. Ismert kórokozók a cryptococcusok, például a Cryptococcus neoformans.[15]
Gombákkal szennyezett gyógyszer okozta agyhártyagyulladásra is volt már példa. Az Amerikai Egyesült Államokban 2012 szeptemberében felfedezték, hogy egy massachusettsi gyógyszergyárból Aspergillus fumigatus penészgombával szennyezett szteroid készítmények kerültek forgalomba, amelyeket epidurális injekció formájában adtak be betegeknek.[22] Az egészségügyi hatóságok adatai szerint ennek kapcsán 678 ember betegedett meg az országban, és közülük 44-en haltak meg.[23]
Nem fertőző agyhártyagyulladás[szerkesztés]
Az agyhártyagyulladásnak lehetnek más, nem fertőző okai is. Ilyenek az agyhártyába terjedő rák,[24] és bizonyos gyógyszerek, főleg a nem szteroid alapú gyulladáscsökkentők, és az intravénás immunglobulinok.[25] Néhány gyulladásos állapot, mint például a sarcoidosis, a szisztémás lupus erythematosus, a érgyulladás bizonyos formái, például a Behçet-kór, szintén kiválthatja a betegséget.[15] Az epidermoid és a dermoid ciszták szintén okozhatnak agyhártyagyulladást irritáló anyagok kibocsátásával.[14][15] A Mollaret-féle agyhártyagyulladásért a 2-es típusú herpes simplex felelős.[15]
Amőbás agyhártyagyulladás[szerkesztés]
Az agyhártyagyulladást extrém ritka esetekben a Naegleria fowleri nevű amőba, közismert nevén agyevő amőba is okozhatja. Ezek az amőbák általában édesvizekben találhatóak, és a víz orrüregbe jutásával fertőznek. Attól függetlenül, hogy a fertőzés rendkívül ritka (Magyarországon eddig egyetlen feljegyzett eset sem történt), évente csak egy pár ember fertőződik meg, a halálozási aránya 98% (50-ből 1 túlélő), ami rendkívül magas. Megelőzni azzal lehet, hogy ha édesvizekben fürdünk, ügyeljünk arra, hogy ne kerüljön víz az orrunkba, valamint használjunk orrdugót.
Diagnózis[szerkesztés]
Diagnosztikai vizsgálatok[szerkesztés]
A diagnosztikai vizsgálatok közé tartozik egy kimerítő vérvizsgálat teljes vérsejtszámlálással, valamint egy mellkasröntgen, de a leglényegesebb vizsgálat, ami az agyhártyagyulladás távollétét bizonyítani tudja, az agy-gerincvelői folyadék elemzése.[26]
A gerinccsapolás kerülendő, ha felmerül a gyanú, hogy a betegnek magas a belső agybeli nyomása, daganata, vagy szövethiánya van. Ekkor egy agykinyomódás halálos kimenetelű lehet. Ilyen esetekben egy CT-vel végzett, vagy pedig az MRI által készített felvételek előzetes tanulmányozása adhat választ a gerinccsapolás veszélyességére.[10][27][28] Ez a helyzet a felnőtt betegek 45%-ánál fennáll.[11] Ilyenkor még az eredmények megérkezése előtt elkezdik az antibiotikumos kezelést.[10] Egyébként a gerinccsapolásos vizsgálat jön először, amit MRI követ. Az MRI jobb eredményt biztosít a CT-nél, mert pontosabban mutatja az agybeli ödéma, az iszkémia és a gyulladás helyét.
A gerinccsapolásos vizsgálatnál a kezdeti nyomás mérése az első feladat, mert ennek nagysága lehet az első jel arra, hogy bakteriális gyulladással állnak szemben. Egy 180 mm víznyomás (kb. 14 Hgmm felüli nyomás) már maga is erős jel erre.[10][27] Cryptococcusos megbetegedés esetén a nyomás különösen magas.[29]
Ezután az agy-gerincvelői folyadékból való mintavétel és annak részletes elemzése következik: fehérvérsejt-tartalomra, és annak teljes típuseloszlásának meghatározására, valamint fehérje- és glükóztartalomra. Bár Gram-festés vagy egy baktériumkultúra mikroszkópos megfigyelése kimutathat baktériumokat, már a jelenlevő fehérvérsejtek típusbeli eloszlása is megmutatja, hogy vírus vagy baktérium okozta agyhártyagyulladás a kiváltó ok.[10]
Az agy-gerincvelői folyadékból vett mintán a következő vizsgálatok következhetnek a virális vagy bakteriális DNS keresésére, azonosítására:
- Latex-agglutinációs teszt
- Limulusz-lizát (LAL)-teszt, az endotoxinok kimutatására[10]
- Polimeráz-láncreakció vizsgálat, a továbbiakban PLR.[7]
Ha a beteg immunológiailag veszélyeztetett, akkor a folyadékot toxoplazmózis, Epstein–Barr-vírus, citomegalovírus[30] és gombás fertőzés jelenlétére lehet vizsgálni, az egyedi DNS-ek kimutatásával.
| Állapot | Glükóz | Protein | Sejtek |
|---|---|---|---|
| Akut bakteriális agyhártyagyulladás | Alacsony | Magas | magas, sokszor > 300/mm³ |
| Akut virális agyhártyagyulladás | Normális | normális vagy magas | limfocita, < 300/mm³ |
| Tuberkulózisos agyhártyagyulladás | Alacsony | Magas | magas sejtszám, kevert < 300/mm³ |
| Gombás agyhártyagyulladás | Alacsony | Magas | < 300/mm³ |
| Malignáns agyhártyagyulladás | Alacsony | Magas | általában mononukleáris |
| Szubarachnoidális agyvérzés | Normális | normális vagy magas | Vörösvérsejtek |
Bakteriális gyulladás esetén az agy-gerincvelői folyadék glükóz/szérumglükóz aránya 0,4 alatt van,[26] a Gram-festés, illetve a baktériumkultúra-vizsgálatok értékességét az mutatja, hogy míg a Gram-festés a bakteriális agyhártyagyulladás eseteinek csak 60%-át, a tenyésztés utáni mikroszkópos vizsgálat pedig csak 80%-át garantálja, a limulusz-lizát vizsgálat a Gram-negatív baktériumok endotoxinjait is képes kimutatni.[10] A latex-agglutináció teszt még azt is megbízhatóan kimutatja, hogy a pneumococcus, Neisseria meningitidis, Haemophilus influenzae[32] és az Escherichia coli közül melyikkel állunk szemben.
A baktériumtenyészeti vizsgálat eredményének értékét csökkentheti, ha a bakteriális kórokozót a kultúrában nem sikerült kimutatni, de az agy-gerincvelői folyadékból vett mintát az antibiotikumokkal való kezelés megkezdése után vették, mivel ilyenkor az elemzés eredménye hasonlít a virális eredményhez. Ekkor nem kizárt, hogy mégis bakteriális kórokozóval állhatnak szemben. Ezért további bizonyíték kell a negatív eredményre, amit a folyadék kortizontartalmának meghatározása támaszthat alá.[33]
Azokban az esetekben, amelyekben nem vérmérgezés a gyulladás okozója, a kiváltó ok lehet vírus, gomba, rákos szövetátalakulás, szarkoidózis vagy még egy a gerincvelőbe bevezetett kontrasztanyag által okozta kémiai reakció is.
Gyakran a vírus okozta betegség kategóriájába sorolnak minden nem bakteriális, fertőzésmentes enyhe agyhártyagyulladás esetet. Ezt a csoportot külön részletezni lehet egy, az agy-gerincvelői folyadék- vagy vérmintán elvégzett PLR vagy szerológiai vizsgálattal. Ez ki tudja mutatni az enterovírus, herpesz szimplex 2. vírus vagy a mumpszvírus jelenlétét azokon a betegeken, akik ezek ellen még nem lettek beoltva.[7] Ilyenkor az antibiotikumos kezelést tanácsos folytatni mindaddig, amíg egy másodlagos teszt, például egy PLR-vizsgálat pozitívan ki nem mutatja egy vírus jelenlétét.[7]
A bakteriális diagnózis pontozási rendszere[szerkesztés]
Az úgynevezett bakteriális agyhártyagyulladás-pontozási rendszer,[34] aminek a használatát 2007-ben jelentették először, legalább egy kockázati faktort[35] mutató, két hónaposnál idősebb gyerekek fertőző agyhártyagyulladás-diagnózisának a megbízhatóságát bizonyítja.
Kezelése[szerkesztés]
A bakteriális agyhártyagyulladás könnyen életveszélyes lehet,[10] bakteriális támadás esetén azonnali orvosi beavatkozásra van szükség. A legkisebb gyanú felmerülése esetén még az alaposabb kivizsgálás kezdete előtt el kell kezdeni oxigénadagolás mellett a tapasztalati antibiotikumokkal való kezelést,[28] mégpedig intravénás gyógyszeradagolással, ha a betegnek alacsony a vérnyomása vagy sokkos állapotban van.[28] A gyógyszerek között a legismertebb a benzilpenicillin.[36] Felnőtteknél, különösen ha az pneumococcus eredetű, az agyhártyagyulladás okozta hallásveszteség, a neurológiai utóhatás, valamint a halál gyakoriságát hatásosan lecsökkentik a kortikoszteroid gyógyszerek. A különféle komplikációkat mielőbb felismerendő,[28] a beteg szükség esetén az intenzív osztályra szállítandó.[11]
Ha a beteg nincs tudatánál, vagy nem tud megfelelően lélegezni, akkor lélegeztetés szükséges. Ha emellett megnőtt a nyomás az agyban, akkor ezt a nyomást figyelemmel kell kísérni, és megfelelő értékre beállítani. A rohamokat antiepileptikumokkal kell kezelni. A vízfejűség kezelésére le kell csapolni az agy-gerincvelői folyadékot, és gondoskodni kell a megfelelő elvezetéséről.[11]
Bakteriális agyhártyagyulladás[szerkesztés]
Antibiotikumok[szerkesztés]
A bakteriális fertőzés súlyossága miatt az antibiotikumos kezelést már a vizsgálatok megkezdése előtt el kell kezdeni. A pontos gyógyszerezést az adott helyen előforduló gyulladást okozó baktériumfajok alapján állapítják meg. Emellett még tekintetbe kell venni a beteg életkorát, volt-e agysebészeti beavatkozása, szenvedett-e a beteg fejsérülést, vagy van-e beültetett agyvizet levezető rendszere.[10] Például gyerekek, 50 éven felüliek és immunszuppresszáltak esetén ampicillint is adnak a listeria monocytogenes, mint lehetséges kórokozó miatt.[10][27] A Gram-festés eredményeit figyelembe véve a gyógyszerezés megváltoztatható.[10]
Az agy-gerincvelői folyadék vizsgálata 24–48 óra múlva ad eredményt. Ezután a kórokozó már egyértelmű, és ez alapján megkezdhető a specifikus gyógyszerezés.[10] Azonban nem minden, az adott kórokozó ellen hatásos gyógyszer segít az agyhártyagyulladás leküzdésében. A használt antibiotikumok legtöbbjét még nem tesztelték agyhártyagyulladásos betegeken klinikai vizsgálatokon, csak laborvizsgálatokon mentek át.[10]
A tuberkulózisos agyhártyagyulladás hosszan tartó kezelést igényel. Míg a tüdőfertőzést fél évig, addig ezt egy évig, vagy még tovább kell kezelni.[13] A kortikoszteroidok ebben az esetben hatékonyak, bár nem alkalmazhatók AIDS-esek esetén.[37]
Szteroidok[szerkesztés]
Ahol a HIV ritka, ott a kortikoszteroidokkal végzett kisegítő kezelés csökkenti a halál, a hallásvesztés, és az idegrendszeri károsodás kockázatát a serdülőkben és a felnőttekben.[38] Hatásuk a gyulladás erősségének csökkentésében nyilvánul meg.[39] Az irányelvek szerint a dexametazont vagy a hasonló kortikoszteroidok adását már az antibiotikumok előtt meg kell kezdeni, és négy napig folytatni.[27][28] Mivel a kortikoszteroidok többnyire csak a meningococcusos fertőzésekben segítenek, egyes irányelvek szerint, ha más kórokozók okozták a betegséget, akkor le kell állni a kortikoszteroidok adásával.[10][27]
A kortikoszteroidos kisegítő kezelést gyerekeknél is ajánlják. A kezelések a gazdag országokban hasznosnak bizonyultak, a szegény országokban azonban nem jártak eredménnyel, és nem is végeztek olyan vizsgálatokat, hogy megtudják, miért nem.[40] A gazdag országokban is csak akkor használják, ha az antibiotikumok előtt adják, és leginkább a Haemophilus influenzae általi agyhártyagyulladáson segítenek.[10][41] A védőoltások hatására ez a kórokozó megritkult. Ezért gyerekek esetében csak az antibiotikumok előtt adnak szteroidokat.[10]
A korábbi eredmények felülvizsgálatával kiderült, hogy a szteroidok nem olyan hasznosak, mint amilyennek korábban gondolták őket. Az egyetlen lehetséges hasznuk a hallássérülés csökkentése.[42]
Virális agyhártyagyulladás[szerkesztés]
A legtöbb agyhártyagyulladást okozó vírus ellen nincs speciális ellenszer. Tipikus a támogató terápia. Az enyhe esetek kezelhetők otthon, sok folyadék bevitelével, fájdalomcsillapítással és ágynyugalommal.[43] A Herpes simplex és a Varicella zoster aciklovirral kezelhető, de nem bizonyított, hogy a betegek ettől gyógyultak meg.[7]
Gombák okozta agyhártyagyulladás[szerkesztés]
A gombák okozta agyhártyagyulladást nagy dózisban adagolt gombaölő szerekkel kezelik, mint amfotericin B-vel és flucitozinnal.[44][45][46]
Következményei[szerkesztés]

A kezeletlen bakteriális agyhártyagyulladás többnyire halálos, de a vírusok által okozott betegség legtöbbször magától elmúlik.
A kezelés hatékonysága függ a pontos októl és a beteg életkorától:
- Az újszülöttek és a csecsemők körében a halálozás 20–30%.
- A bakteriális agyhártyagyulladással kezelt nagyobb gyerekek 2%-át nem sikerül megmenteni.
- A felnőttek 19–37% nem éli túl a betegséget még kezelés mellett sem.
Ezek az adatok a bakteriális agyhártyagyulladásra vonatkoznak.[4][11]
Ezen kívül a túlélés esélye más okoktól is függ, mint a kórokozótól. Így a fertőzéstől a kórokozó agy-gerincvelői folyadékban való megjelenésééig eltelt időtől,[4] a betegség súlyosságától, az öntudat szintjétől, vagy az agy-gerincvelői folyadékban jelen levő fehérvérsejtek számától.[11] Például a Haemophilus influenzae vagy a meningococcusok által okozott agyhártyagyulladásnak jobb a prognózisa, mint a B streptococcusok és az S. pneumonia által okozottnak.[4] Felnőttekben streptococcusos vagy meningococcusos fertőzés esetén a halálozási arány 3–7%, ami kisebb a pneumococcusok által okozott agyhártyagyulladás halálozási arányánál.[4][11] Magyarországon a meningococcusok által okozott agyhártyagyulladások 15%-a végződik halállal.[3]
Az agyhártyagyulladás siketségig menő hallásvesztést, értelmi fogyatékosságot, epilepsziát, tanulási és viselkedési zavarokat hagy maga után a túlélő gyerekek 15%-ában.[4] A hallásvesztés bizonyos esetekben visszafordítható.[48] A felnőtt betegek 66%-a marad ép a betegség gyógyulása után. A fő panaszok a siketség (14%) és az értelmi fogyatékosság (10%).[11] A kullancsok által terjesztett agyhártya- és agyvelőgyulladás idegrendszeri tüneteket hagyhat maga után, például bénulást és beszédzavart.[3]
A bőrvérzéses kiütések üszkösödéshez vezethetnek, amelynek következtében szükségessé válhat a végtagok amputációja is.[49]
Megelőzése[szerkesztés]
Mind a bakteriális mind a vírusok által okozott agyhártyagyulladás fertőző, azonban egyik változat sem fertőz olyan mértékben, mint a megfázás vagy az influenza.[50] Mindkét változat terjedhet a légutak váladékcseppjeivel, például szoros testi kapcsolat útján nyál, köpet, vagy másra tüsszentéssel vagy köhögéssel, de nem terjed annak a levegőnek a belégzésével, amelyben egy agyhártyagyulladásos beteg tartózkodik.[50] Ennek ellenére, akik agyhártyagyulladásos beteggel szoros kapcsolatba kerültek azokat megelőzésül antibiotikumos kezelésben részesítik.
Védettség biztosítható rövid távra antibiotikumokkal, és hosszabb távra védőoltással.
Rövid távú megelőzés nyújtható antibiotikumokkal, például rifampicinnel, ciprofloxacinnel vagy ceftriaxonnal. Meningococcusos fertőzés esetén a megelőző kezelés javítja a kilátásokat, de nem véd a későbbi fertőzésektől.[27][51]
Ismert és népszerű a kullancs terjesztette agyhártya- és agyvelőgyulladás elleni védőoltás. Ez azonban nem véd meg az agyhártyagyulladás többi kórokozójától, azok ellen újabb védőoltásokra van szükség.[3]
Az 1980-as évek óta több ország is bevezette a kötelező védőoltások közé a Haemophilus influenzae ellen védelmet nyújtó vakcinát. Ezekben az országokban eltűnt a kisgyerekek köréből az ebből bekövetkező agyhártyagyulladás. A betegség által leginkább sújtott országok azonban túl szegények a teljes körű oltáshoz, mivel a vakcina túl drága.[52][53] A mumpsz elleni védőoltással sikerült megfékezni a mumpszos agyhártyagyulladást, ami az oltás előtt a mumpszos esetek 15%-ában fordult elő.[7]
A meningococcusok több típusa ellen is létezik védőoltás. Ezek az A, C, W135 és Y törzsek.[54] Azokban az országokban, ahol bevezették a C törzs elleni védőoltást, nagymértékben csökkent a C törzs által okozott agyhártyagyulladásos esetek száma.[52] Létezik kombinált oltás is a négy törzs ellen, az ACW135Y vakcina. Ez az oltás kötelező a mekkai zarándoklatra szóló vízum kiváltásához.[55] Afrikában a járványok megelőzése és ellenőrzése a betegség korai felismerésén és a tömeges sürgősségi oltásokon alapul. Ezekben az oltásokban A/C vagy A/C/W135 poliszacharid vakcinákat használnak.[56] Magyarországon sokáig a B típus volt az uralkodó, de újabban előretört a C típusú meningococcus. Az új oltóanyagok védenek az A, C, W, Y típusok ellen.[3] A B törzs ellen nehezebb oltóanyagot készíteni, mivel a baktérium felszíni fehérjéi gyenge immunválaszt váltanak ki, vagy keresztreakcióba lépnek az emberi fehérjékkel.[52][54] Mindenesetre Új-Zéland, Kuba, Norvégia és Chile is kifejlesztett védőoltást a B törzs helyi változata ellen, és ezek az oltások hatékonynak bizonyultak.[54] 2012 januárjában engedélyezte az Európai Unió a svájci Novartis által kifejlesztett Bexsero nevű védőoltást, amely a B típusú agyhártyagyulladás ellen nyújt védelmet.[57] A gyártó szerint az oltás legalább öt évre nyújt védettséget.[58] Egy oltássorozattal csecsemőkben is védelem alakítható ki, amit később emlékeztető oltással meg kell erősíteni.[59]
A Streptococcus pneumoniae elleni PCV (konjugált pneumococcus elleni vakcina) védőoltás a kórokozó összes szerotípusa ellen véd. Ez az oltás szintén hozzájárul a pneumococcusos agyhártyagyulladás leküzdéséhez.[52][60] A poliszacharid pneumococcus elleni vakcinát csak bizonyos esetekben, például lépeltávolításon átesett személyek esetén használják, mivel nem vált ki mindenkinél megfelelő immunválaszt. Kisgyerekek esetén nem hatékony.[60]
Gyerekekben a tuberkulózis elleni védőoltás hatásos a tuberkulózisos agyhártyagyulladás ellen, de felnőttek esetén már nem nyújt védelmet. Ezért kutatások folynak egy felnőttkorban is védő vakcina kifejlesztésére.[52]
Elterjedtsége[szerkesztés]
Habár az agyhártyagyulladást sok országban törvényileg kötelező bejelenteni, a pontos incidencia ismeretlen.[7]
Az incidencia 100 000 főre vetítve: a nyugati országokban évi 3 fő betegszik meg bakteriális agyhártyagyulladásban. Széles körben végzett vizsgálatok szerint a vírusos agyhártyagyulladás elterjedtebb, évi 10,9 beteggel. Brazíliában a bakteriális betegség a gyakoribb, évi 45,8 esettel.[61] A szub-szaharai Afrikát több mint egy évszázada a meningococcusos agyhártyagyulladás járványai gyötrik.[62] A járványok tipikusan a decembertől júniusig tartó száraz évszakban kezdődnek, és két-három éven át tartanak, amikor is az esős évszak vet véget nekik.[63] Ezekben a járványokban 100-800-an betegednek meg,[64] amely betegeket a helyi egészségügy nem tudja megfelelően ellátni. A járványért főleg meningococcusok felelősek.[61] A legnagyobb járvány az 1996–1997-es volt, 250 000 beteggel és 25 000 halálos áldozattal.[65]
A meningococcusos agyhártyagyulladás főként ott okoz járványt, ahol sokan zsúfolódnak össze, például hadseregekben, főiskolákon, egyetemeken, kollégiumokban[4] és az évenkénti mekkai zarándoklaton.[55] A járvány további okai között megtalálható a legyengült immunrendszer, a zsúfoltság, a szegényes életkörülmények, az úti körülmények, az éghajlati sajátságok, és a már meglevő fertőzések.[64]
A bakteriális agyhártyagyulladás kórokozói különböző területeken terjedtek el. Európában a N. meningitides B és C törzsei felelősek a legtöbb esetért, Ázsiában és Afrikában inkább az A törzs terjedt el. Afrikában a dokumentált meningococcusos megbetegedések 80-85%-át ez a törzs okozza.[64]
1985 és 1996 között Magyarországon évente 260-an betegedtek meg kullancs agyhártya- és agyvelőgyulladásban. Az utóbbi években az oltás népszerűsége miatt a betegség visszaszorult, 60-70 megbetegedésről tudni. Leginkább Vas, Zala és Somogy megyékben fordult elő. Ezzel szemben a meningococcus C előretört, 2010 júliusa és 2011 áprilisa között 69-en betegedtek meg meningococcusos C agyhártyagyulladásban, melyből 9 eset halállal végződött. Leginkább Vas megyében fordult elő.[3]
Története[szerkesztés]
Attia és társai szerint már Hippokratész ismerte az agyhártyagyulladást.[61] A középkori orvosok, például Avicenna már biztosan találkoztak vele.[66] A tuberkulózisos agyhártyagyulladást Sir Robert Whytt Edinburghban működő orvos írta le. Jelentése csak halála után, 1768-ban került nyilvánosságra. A betegség és kórokozója közötti kapcsolatot csak a 19. században állapították meg.[66][67]
Az agyhártyagyulladás-járványok viszonylag új jelenségek.[68] Gaspard Vieusseux[69] dokumentálta az első járványt, amely Genfben tört ki 1805-ben.[68][70] A következő évtizedekben August Hirsch Nyugat-Poroszországban,[71] Elisa North pedig Massachusettsben[72] számolt be járványos agyhártyagyulladásról. Az első Afrikában kitört járványról 1840-ben írtak. Afrikában gyakoribbá váltak a járványok a 20. század elejétől, az 1905–1908-as nigériai és ghánai nagyobb járvánnyal kezdve.[68]
Anton Weichselbaum 1887-ben írta le a meningococcust.[73] A régi beszámolók szerint a betegek 90%-a meghalt. 1906-ban készült az első antiszérum lovakban. A módszert Simon Flexner amerikai kutató fejlesztette tovább. Ezzel nagyban sikerült csökkenteni a halálozási arányt.[74][75] 1944-ben a penicillin hatásosnak bizonyult a betegség kezelésében.[76] A 20. század végén a Haemophilus elleni védőoltások sikeresnek bizonyultak az általa okozott agyhártyagyulladás megelőzésére.[53] 2002-ben cikkeztek arról, hogy a szteroidos kezelés javítja a betegek kilátásait.[39][40]
Jegyzetek[szerkesztés]
- ↑ van de Beek D, de Gans J, Spanjaard L, Weisfelt M, Reitsma JB, Vermeulen M (2004). „Clinical features and prognostic factors in adults with bacterial meningitis”. N. Engl. J. Med. 351 (18), 1849–59. o. DOI:10.1056/NEJMoa040845. PMID 15509818.
- ↑ Lakos, András: Mikor forduljunk orvoshoz kullancscsípés után?. WEBBeteg.hu. (Hozzáférés: 2013. január 24.)
- ↑ a b c d e f g Csáki, Csilla: Nyári veszélyek: gennyes agyhártyagyulladás és agyvelőgyulladás. Svábhegyi Gyógyintézet, 2011. november 25. [2014. április 3-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. január 24.)
- ↑ a b c d e f g h i Sáez-Llorens X, McCracken GH (June 2003). "Bacterial meningitis in children". Lancet 361 (9375): 2139–48. doi:10.1016/S0140-6736(03)13693-8. PMID 12826449
- ↑ Saberi, Asif; Saeed A. Syed: Meningeal Signs: Kernig’s Sign and Brudzinski’s Sign (angol nyelven). Hospital Physician, 1999. július 1. [2012. március 21-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. január 14.)
- ↑ Thomas, Karen E., Rodrigo Hasbun, James Jekel, Vincent J. Quagliarello (2002. február 15.). „The Diagnostic Accuracy of Kernig's Sign, Brudzinski's Sign, and Nuchal Rigidity in Adults with Suspected Meningitis” (angol nyelven). Clinical Infectious Diseases 35 (1), 46-52. o, Kiadó: Oxford University Press. ISSN 1537-6591. (Hozzáférés: 2013. január 14.)
- ↑ a b c d e f g h Logan SA, MacMahon E (2008. január 1.). „Viral meningitis”. BMJ (Clinical research ed.) 336 (7634), 36–40. o. DOI:10.1136/bmj.39409.673657.AE. PMID 18174598.
- ↑ Warrell DA, Farrar JJ, Crook DWM. 24.14.1 Bacterial meningitis, Oxford Textbook of Medicine Volume 3, Fourth, Oxford University Press, 1115–29. o. (2003). ISBN 0-19-852787-X
- ↑ Ryan KJ, Ray CG (editors). Sherris Medical Microbiology, 4th ed., McGraw Hill, 876–9. o. (2004). ISBN 0838585299
- ↑ a b c d e f g h i j k l m n o p q r s Tunkel AR (2004. november 1.). „Practice guidelines for the management of bacterial meningitis”. Clinical Infectious Diseases 39 (9), 1267–84. o. DOI:10.1086/425368. PMID 15494903.
- ↑ a b c d e f g h van de Beek D, de Gans J, Tunkel AR, Wijdicks EF (January 2006). "Community-acquired bacterial meningitis in adults". The New England Journal of Medicine 354 (1): 44–53. doi:10.1056/NEJMra052116. PMID 16394301
- ↑ Wei BP, Robins-Browne RM, Shepherd RK, Clark GM, O'Leary SJ (2008. January). „Can we prevent cochlear implant recipients from developing pneumococcal meningitis?”. Clin. Infect. Dis. 46 (1), e1–7. o. DOI:10.1086/524083. PMID 18171202. [halott link]
- ↑ a b Thwaites G, Chau TT, Mai NT, Drobniewski F, McAdam K, Farrar J (2000. March). „Tuberculous meningitis”. Journal of Neurology, Neurosurgery, and Psychiatry 68 (3), 289–99. o. [2008. május 30-i dátummal az eredetiből archiválva]. DOI:10.1136/jnnp.68.3.289. PMID 10675209. (Hozzáférés: 2010. június 12.)
- ↑ a b c Tebruegge M, Curtis N (2008. July). „Epidemiology, etiology, pathogenesis, and diagnosis of recurrent bacterial meningitis”. Clinical Microbiology Reviews 21 (3), 519–37. o. DOI:10.1128/CMR.00009-08. PMID 18625686.
- ↑ a b c d e Ginsberg L (2004. March). „Difficult and recurrent meningitis”. Journal of Neurology, Neurosurgery, and Psychiatry 75 Suppl 1, i16–21. o. [2009. augusztus 3-i dátummal az eredetiből archiválva]. DOI:10.1136/jnnp.2003.034272. PMID 14978146. (Hozzáférés: 2010. június 12.)
- ↑ Kalocsai, Krisztina: Egészségkalauz. (Hozzáférés: 2013. január 25.)
- ↑ Nemzetközi oltóközpont. (Hozzáférés: 2013. január 25.)
- ↑ Az eozinofilek főként élősködők ellen harcolnak, ezért a számuk növekedése ilyen fertőzést jelezhet.
- ↑ Panackel C, Vishad, Cherian G, Vijayakumar K, Sharma RN (2006). „Eosinophilic meningitis due to Angiostrongylus cantonensis”. Ind J Med Microbiol 24 (3), 220–1. o. PMID 16912445.
- ↑ Weller PF, Liu LX (1993. June). „Eosinophilic meningitis”. Semin Neurol 13 (2), 161–8. o. DOI:10.1055/s-2008-1041121. PMID 8356350.
- ↑ Schermoly MJ, Hinthorn DR (1988. April). „Eosinophilia in coccidioidomycosis”. Arch. Intern. Med. 148 (4), 895–6. o. DOI:10.1001/archinte.148.4.895. PMID 3355309.
- ↑ Multistate Outbreak of Fungal Infection Associated with Injection of Methylprednisolone Acetate Solution from a Single Compounding Pharmacy — United States, 2012 (angol nyelven). Morbidity and Mortality Weekly Report (MMWR). Centers for Disease Control and Prevention, 2012. október 18. (Hozzáférés: 2013. január 19.)
- ↑ Multistate Fungal Meningitis Outbreak Investigation (angol nyelven). Centers for Disease Control and Prevention, 2012. január 14. (Hozzáférés: 2013. január 19.)
- ↑ Chamberlain MC (2005. May). „Neoplastic meningitis”. Journal of Clinical Oncology 23 (15), 3605–13. o. DOI:10.1200/JCO.2005.01.131. PMID 15908671.
- ↑ Moris G, Garcia-Monco JC (1999. June). „The Challenge of Drug-Induced Aseptic Meningitis”. Archives of Internal Medicine 159 (11), 1185–94. o. [2011. szeptember 16-i dátummal az eredetiből archiválva]. DOI:10.1001/archinte.159.11.1185. PMID 10371226. (Hozzáférés: 2010. június 13.)
- ↑ a b Straus SE, Thorpe KE, Holroyd-Leduc J (2006. October). „How do I perform a lumbar puncture and analyze the results to diagnose bacterial meningitis?”. Journal of the American Medical Association 296 (16), 2012–22. o. DOI:10.1001/jama.296.16.2012. PMID 17062865.
- ↑ a b c d e f Chaudhuri A, Martinez-Martin P, Martin PM, et al. (2008. July). „EFNS guideline on the management of community-acquired bacterial meningitis: report of an EFNS Task Force on acute bacterial meningitis in older children and adults”. European Journal of Neurolology 15 (7), 649–59. o. DOI:10.1111/j.1468-1331.2008.02193.x. PMID 18582342.
- ↑ a b c d e Heyderman RS, Lambert HP, O'Sullivan I, Stuart JM, Taylor BL, Wall RA (2003. február 1.). „Early management of suspected bacterial meningitis and meningococcal septicaemia in adults”. The Journal of infection 46 (2), 75–7. o. [2011. július 25-i dátummal az eredetiből archiválva]. DOI:10.1053/jinf.2002.1110. PMID 12634067. (Hozzáférés: 2013. január 15.) – formal guideline at British Infection Society & UK Meningitis Research Trust: Early management of suspected meningitis and meningococcal septicaemia in immunocompetent adults. British Infection Society Guidelines, 2004. december 1. [2013. október 19-i dátummal az eredetiből archiválva]. (Hozzáférés: 2008. október 19.)
- ↑ Perfect JR, Dismukes WE, Dromer F et al (2010). „Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the infectious diseases society of america”. Clinical Infectious Diseases 50 (3), 291–322. o. DOI:10.1086/649858. PMID 20047480.
- ↑ Citomegalovirus. (Hozzáférés: 2013. január 24.)
- ↑ Provan Drew, Andrew Krentz. Oxford Handbook of clinical and laboratory investigation. Oxford: Oxford university press (2005). ISBN 0198566638
- ↑ Kenneth Todar: Hemophilus influenzae and Hib Menigitis (page 1) (angol nyelven)
- ↑ Holub M, Beran O, Dzupova O,et al. (2007). „Cortisol levels in cerebrospinal fluid correlate with severity and bacterial origin of meningitis”. Critical Care 11, R41. o. DOI:10.1186/cc5729.
- ↑ Nigrovic LE, Kuppermann N, Macias CG, et al (2007). „Clinical prediction rule for identifying children with cerebrospinal fluid pleocytosis at very low risk of bacterial meningitis”. JAMA 297 (1), 52–60. o. DOI:10.1001/jama.297.1.52. PMID 17200475.
- ↑ Kockázati faktorok az agy-gerincvelői folyadékban: * pozitív Gram-festés, * legalább 1000 sejt/µl abszolút neutrofil szám, * legalább 80 mg/dl proteinszám, * legalább 10 000 sejt/µl abszolút neutrofilszám, * előző, vagy a vizsgálat alkalmával mutatkozó görcsös rohamok
- ↑ Theilen U, Wilson L, Wilson G, Beattie JO, Qureshi S, Simpson D (2008. June). „Management of invasive meningococcal disease in children and young people: Summary of SIGN guidelines”. BMJ (Clinical research ed.) 336 (7657), 1367–70. o. DOI:10.1136/bmj.a129. PMID 18556318. Full guideline page Archiválva 2011. július 19-i dátummal a Wayback Machine-ben
- ↑ Prasad K, Singh MB (2008). „Corticosteroids for managing tuberculous meningitis”. Cochrane Database of Systematic Reviews (Online) (1), CD002244. o. DOI:10.1002/14651858.CD002244.pub3. PMID 18254003. [halott link]
- ↑ Assiri AM, Alasmari FA, Zimmerman VA, Baddour LM, Erwin PJ, Tleyjeh IM (2009. May). „Corticosteroid administration and outcome of adolescents and adults with acute bacterial meningitis: a meta-analysis”. Mayo Clin. Proc. 84 (5), 403–9. o. DOI:10.4065/84.5.403. PMID 19411436.
- ↑ a b de Gans J, van de Beek D (2002. November). „Dexamethasone in adults with bacterial meningitis”. The New England Journal of Medicine 347 (20), 1549–56. o. DOI:10.1056/NEJMoa021334. PMID 12432041.
- ↑ a b van de Beek D, de Gans J, McIntyre P, Prasad K (2007). „Corticosteroids for acute bacterial meningitis”. Cochrane Database of Systematic Reviews (Online) (1), CD004405. o. DOI:10.1002/14651858.CD004405.pub2. PMID 17253505.
- ↑ McIntyre PB, Berkey CS, King SM, et al. (1997. September). „Dexamethasone as adjunctive therapy in bacterial meningitis. A meta-analysis of randomized clinical trials since 1988”. JAMA 278 (11), 925–31. o. DOI:10.1001/jama.278.11.925. PMID 9302246.
- ↑ van de Beek D, Farrar JJ, de Gans J, et al. (2010. March). „Adjunctive dexamethasone in bacterial meningitis: a meta-analysis of individual patient data”. Lancet Neurol 9 (3), 254–63. o. DOI:10.1016/S1474-4422(10)70023-5. PMID 20138011.
- ↑ Meningitis and Encephalitis Fact Sheet. National Institute of Neurological Disorders and Stroke (NINDS), 2007. december 11. [2014. január 4-i dátummal az eredetiből archiválva]. (Hozzáférés: 2009. április 27.)
- ↑ Bicanic T, Harrison TS (2004). „Cryptococcal meningitis”. British Medical Bulletin 72, 99–118. o. [2010. június 16-i dátummal az eredetiből archiválva]. DOI:10.1093/bmb/ldh043. PMID 15838017. (Hozzáférés: 2010. június 13.)
- ↑ Saag MS, Graybill RJ, Larsen RA, et al. (2000. April). „Practice guidelines for the management of cryptococcal disease. Infectious Diseases Society of America”. Clin. Infect. Dis. 30 (4), 710–8. o. DOI:10.1086/313757. PMID 10770733. [halott link]
- ↑ Gottfredsson M, Perfect JR (2000). „Fungal meningitis”. Seminars in Neurology 20 (3), 307–22. o. DOI:10.1055/s-2000-9394. PMID 11051295.
- ↑ Mortality and Burden of Disease Estimates for WHO Member States in 2002 (xls). World Health Organization (WHO), 2002
- ↑ Richardson MP, Reid A, Tarlow MJ, Rudd PT (1997. February). „Hearing loss during bacterial meningitis”. Archives of Disease in Childhood 76 (2), 134–38. o. DOI:10.1136/adc.76.2.134. PMID 9068303. [halott link]
- ↑ Bisman, Perry: The story of "Baby" Charlotte - a meningococcal survivor (angol nyelven). [2013. február 5-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. február 2.)
- ↑ a b CDC – Meningococcal Disease. Centers for Disease Control and Prevention (CDC), 2009. augusztus 6. (Hozzáférés: 2011. június 18.)
- ↑ Fraser A, Gafter-Gvili A, Paul M, Leibovici L (2006). „Antibiotics for preventing meningococcal infections”. Cochrane Database of Systematic Reviews (Online) (4), CD004785. o. DOI:10.1002/14651858.CD004785.pub3. PMID 17054214. [halott link]
- ↑ a b c d e Segal S, Pollard AJ (2004). „Vaccines against bacterial meningitis”. British Medical Bulletin 72, 65–81. o. [2009. február 1-i dátummal az eredetiből archiválva]. DOI:10.1093/bmb/ldh041. PMID 15802609. (Hozzáférés: 2010. június 11.)
- ↑ a b Peltola H (2000. April). „Worldwide Haemophilus influenzae type b disease at the beginning of the 21st century: global analysis of the disease burden 25 years after the use of the polysaccharide vaccine and a decade after the advent of conjugates”. Clinical Microbiology Reviews 13 (2), 302–17. o. [2011. január 28-i dátummal az eredetiből archiválva]. DOI:10.1128/CMR.13.2.302-317.2000. PMID 10756001. (Hozzáférés: 2010. június 10.)
- ↑ a b c Harrison LH (2006. January). „Prospects for vaccine prevention of meningococcal infection”. Clinical microbiology reviews 19 (1), 142–64. o. [2011. január 28-i dátummal az eredetiből archiválva]. DOI:10.1128/CMR.19.1.142-164.2006. PMID 16418528. (Hozzáférés: 2010. június 11.)
- ↑ a b Wilder-Smith A (2007. October). „Meningococcal vaccine in travelers”. Current Opinion in Infectious Diseases 20 (5), 454–60. o. DOI:10.1097/QCO.0b013e3282a64700. PMID 17762777.
- ↑ WHO (2000. September). „Detecting meningococcal meningitis epidemics in highly-endemic African countries” (PDF). Weekly Epidemiological Record 75 (38), 306–9. o. PMID 11045076.
- ↑ Novartis receives EU approval for Bexsero®, first vaccine to prevent the leading cause of life-threatening meningitis across Europe (angol nyelven). Press Release: Novartis International AG. ThomsonReuters, 2012. január 22. [2013. június 30-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. január 22.)
- ↑ http://budaioltokozpont.hu/vedooltasok/agyhartyagyulladas-elleni-vedooltas
- ↑ http://www.drpatri.hu/vedoltasok/175-meningococcus-c-vedoltas
- ↑ a b Weisfelt M, de Gans J, van der Poll T, van de Beek D (2006. April). „Pneumococcal meningitis in adults: new approaches to management and prevention”. Lancet Neurol 5 (4), 332–42. o. DOI:10.1016/S1474-4422(06)70409-4. PMID 16545750.
- ↑ a b c Attia J, Hatala R, Cook DJ, Wong JG (July 1999). "The rational clinical examination. Does this adult patient have acute meningitis?". JAMA 282 (2): 175–81. doi:10.1001/jama.282.2.175. PMID 10411200
- ↑ Lapeyssonnie L (1963). „Cerebrospinal meningitis in Africa”. Bulletin of the World Health Organization 28, SUPPL:1–114. o. PMID 14259333.
- ↑ Greenwood B (1999). „Manson Lecture. Meningococcal meningitis in Africa”. Trans. R. Soc. Trop. Med. Hyg. 93 (4), 341–53. o. PMID 10674069.
- ↑ a b c World Health Organization. Control of epidemic meningococcal disease, practical guidelines, 2nd edition, WHO/EMC/BA/98 (PDF), 1–83. o. (1998)
- ↑ WHO (2003). „Detecting meningococcal meningitis epidemics in highly-endemic African countries” (PDF). Weekly Epidemiological Record 78 (33), 294–6. o. PMID 14509123.
- ↑ a b Arthur Earl Walker, Edward R. Laws, George B. Udvarhelyi. Infections and inflammatory involvement of the CNS, The Genesis of Neuroscience. Thieme, 219–21. o. (1998). ISBN 1-879-28462-6
- ↑ Whytt R. Observations on the Dropsy in the Brain. Edinburgh: J. Balfour (1768)
- ↑ a b c Greenwood B (2006. June). „100 years of epidemic meningitis in West Africa – has anything changed?”. Tropical Medicine & International health: TM & IH 11 (6), 773–80. o. DOI:10.1111/j.1365-3156.2006.01639.x. PMID 16771997. [halott link]
- ↑ Gaspard Vieusseux (angol nyelven)[halott link]
- ↑ Vieusseux, Gaspard (1806). „Memoire sur la maladie qui regné à Geneve au printemps de 1805”. Journal de Médecine, de Chirurgie et de Pharmacologie (Bruxelles) 11, 50–53. o.
- ↑ August, Hirsch. Die Meningitis cerebro-spinalis epidemica vom historisch-geographischen und pathologisch-therapeutischen Standpunkte (német nyelven). Berlin: Verlag von August Hirschwald (1866. április 30.). Hozzáférés ideje: 2012. január 24.
- ↑ Mandal, Ananya; April Cashin-Garbutt: History of Meningitis (angol nyelven). News-Medical.net. (Hozzáférés: 2013. január 24.)
- ↑ Weichselbaum A (1887). „Ueber die Aetiologie der akuten Meningitis cerebro-spinalis”. Fortschrift der Medizin 5, 573–583. o.
- ↑ Flexner S (1913). „The results of the serum treatment in thirteen hundred cases of epidemic meningitis” (PDF). J Exp Med 17, 553–76. o. DOI:10.1084/jem.17.5.553.
- ↑ Swartz MN (2004. October). „Bacterial meningitis--a view of the past 90 years”. The New England Journal of Medicine 351 (18), 1826–28. o. DOI:10.1056/NEJMp048246. PMID 15509815.
- ↑ Rosenberg DH, Arling PA (1944). „Penicillin in the treatment of meningitis”. JAMA 125, 1011–1017. o. reproduced in Rosenberg DH, Arling PA (1984. April). „Penicillin in the treatment of meningitis”. JAMA 251 (14), 1870–6. o. DOI:10.1001/jama.251.14.1870. PMID 6366279.
Fordítás[szerkesztés]
Ez a szócikk részben vagy egészben a Meningitis című angol Wikipédia-szócikk ezen változatának fordításán alapul. Az eredeti cikk szerkesztőit annak laptörténete sorolja fel. Ez a jelzés csupán a megfogalmazás eredetét és a szerzői jogokat jelzi, nem szolgál a cikkben szereplő információk forrásmegjelöléseként.
További információk[szerkesztés]
- Részletes magyar ismertető egy tragikusan elhunyt fiatal szüleitől is
- gennyes agyhártagyulladás)
- Az agyhártyagyulladás (meningitis) tünetei és kezelése Archiválva 2018. április 22-i dátummal a Wayback Machine-ben
- Meningitis at the Open Directory Project
- WHO: Meningococcal meningitis
- Merck Manual: Central nervous system infections Archiválva 2013. január 21-i dátummal a Wayback Machine-ben
- Agyhártyagulladás okai, kezelése (magyar)
- Hogyan alakul ki az agyhártyagyulladás (meningitis)? Archiválva 2020. augusztus 9-i dátummal a Wayback Machine-ben
- CDC: Meningococcal disease
- CNN Health Library, Meningitis
- Meningitis Foundation of America
- Information from the Meningitis Trust Archiválva 2013. január 19-i dátummal a Wayback Machine-ben
- Information from the Meningitis Trust in New Zealand
- Meningitis Research Foundation - symptoms information in 22 languages
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |