Vizelethajtó gyógyszerek
A diuretikum (húgyhajtó, vizelethajtó)[m 1][m 2] megjelölés tágabb értelemben olyan vegyületekre vonatkozik, amely szerek megnövelik a kiválasztott vizelet térfogatát. A szó modern orvosi értelmezése a klinikai célt tartja szem előtt és ezért csak azokat a vegyületeket nevezi diuretikumnak, amelyek a vizeletürítés fokozása mellett a nátrium- (Na+), illetve leggyakrabban a kloridion (Cl-) kiválasztását is fokozzák, ezzel vérnyomáscsökkentő vagy ödéma lecsapoló hatást eredményeznek. Sok esetben a diurézis egy farmakológiai hatás részeként, illetve egy alkalmazott gyógyszer mellékhatásaként jelentkezik.[1][2][3]
A diuretikumok jelentősége[szerkesztés]
A szervezet tökéletes működésének alapfeltétele a belső környezet állandóságának fenntartása a változó környezetben. A szervezet a belső folyadékában (folyadéktereiben) él, amelynek sókoncentrációja, ezzel együtt ozmolalitása szűk határok között mozog. A só- és vízháztartás szigorúan szabályozott mechanizmusáért elsősorban a vese felelős, amelynek működését hormonok és endogén modulátoranyagok szabályozzák. A szervezet folyadékháztartásában fő szerepet játszó vese mellett jóval csekélyebb mértekben ugyan, de szerephez jut a gyomor-bélcsatorna szekréciója (váladéka), a verejtékezés és a tüdő is. A vese, amelyen a keringő vér negyede halad át percenként, a vizeletbe választja ki a szervezet számára feleslegessé vált vizet, sókat és anyagcsere-végtermékeket, ezzel biztosítva a szervezet állandóságát. Mindezekből következik, hogy a vese bárminemű megbetegedése, működési zavara kihat az egész szervezetre, felborítva annak egyensúlyát.[4] A diuretikumok olyan gyógyszerek, amelyek segítségével valamilyen mechanizmus szerint a vesére hatva a páciens testéből a felhalmozódott fölös víz (vizenyő, ödéma) eltávolítható, illetve a sóháztartás zavara miatt kialakuló magas vérnyomás normalizálható. Bár a vizelethajtás során a beteg számára a hatás eredményességének fokmérője a „térfogat”, tehát a megnövekedett vizelet mennyisége, azonban azt látnunk kell, hogy a diuretikumok nem közvetlenül a kiürülő víz mennyiségét fokozzák. A vizelettérfogat növekedése a diuretikum által megnövelt sókiválasztás következménye. Vagyis annak az elfogyasztott és feleslegessé vált konyhasómennyiségnek az ozmotikus hatása érvényesül, amit a vese a vérből a vizeletbe kiürít.[5]
Az emberi vese több mint 1 millió mikroszkopikus méretű egységből – úgynevezett nefronból – áll, amelyeket két funkcionális egység, a glomerulus és tubulus épít fel. A glomerulus kiszűri az elővizeletet a rajta áthaladó vérből, a tubulus pedig az így létrejött elővizeletből visszajuttatja a szervezet számára fontos anyagokat, kialakítva ezzel a vizelet végső összetételét. A diuretikumok ezt a visszaszívódást gátolják vagy módosítják. Kémiai szerkezetüktől függően a tubulus különböző szakaszán hatnak és eszerint a hatás szerint csoportosíthatók.[1]
Anatómiai és élettani háttér[szerkesztés]

1. Befutó (afferens) arterióla
2. Glomerulus
3. Bowman-tok
4. A Bowman-tokot elhagyó primér vizelet
5. Vizelet
6. Proximális kanyarulatos csatorna
7. Henle-kacs
8. Disztális kanyarulatos csatorna, amely fokozatosan gyűjtőcsatornába megy át
9. Efferens arterióla

Ez a szakasz a diuretikumok hatásmechanizmusának megértéséhez elengedhetetlenül szükséges minimális anatómiai és élettani ismeretekkel foglalkozik. A vesével és vizelettel kapcsolatos további információk itt:
A szervezet normális működéséhez elengedhetetlen a belső környezet és a folyadékterek összetételének kémiai állandósága, vagyis homeosztázisa. Továbbá a sejteket körülvevő extracelluláris folyadék térfogati állandóságának biztosítása is (izovolémia). Ezeknek a paramétereknek a fenntartása túlnyomórészt a vese feladata, mely kiválasztó működésével, a vizeletelválasztással gondoskodik a testnedvek állandóságáról.[4]
Az emberi vese frontális metszeti képén két, jól elkülönülő zóna látható: a külső kéregállomány (cortex) és az alatta elhelyezkedő velőállomány (medulla). A velőállomány további két részből, a külső és belső velőből épül fel. A vese funkcionális egysége a nefron, melyből mindegyik vesében több mint 106 található. A nefron alapvetően két részből, a glomerulusból és az annak folytatását képező tubulusból épül fel. Az emberi vesében az óriási számú nefron teljes hossza meghaladja a 40 kilométert.[6]
A kéregállományban helyezkednek el a glomerulusok, melyek a vesét ellátó artéria mikroszkópos méretű leágazódásai. Az erek (afferens arteriólák) a glomerulusban előbb szétágazva érgomolyagot képeznek, majd ismét összekapcsolódva elhagyják a glomerulust. A megközelítőleg gömb alakú glomerulus érkapillárisokat egy tok (Bowman-tok) veszi körül, mely csőszerű kapillárisba szűkülve folytatódik. A tokot és a belőle eredő kapillárist nevezik tubulusnak, amely funkcionálisan egy gyűjtőcsatorna. A tubulus gyűjtőcsatorna több kanyart leírva (proximális kanyarulatos csatorna) a külső velőállományba jut, ahol beszűkül (Henle-kacs), majd U alakú kanyart téve visszakanyarodik a glomerulusok közelébe (disztális kanyarulatos csatorna), a vese kéregállományba. Itt több kanyar megtétele után más glomerulusokból eredő tubulusokkal együtt nagyobb és nagyobb gyűjtőcsatornába megy át.[7]
A vizeletképzés folyamata a glomerulusokban „ultrafiltrációval” (molekuláris szűréssel) kezdődik, ahol az uralkodó hidrosztatikai nyomás folyadékot szűr ki a glomerulust körülvevő tokba. Egészséges emberi vese glomerulusaiban percenként kb. 600 ml vér áramlik át, amelyből 120 ml filtrátum (átszűrt folyadék) képződik (naponta átlagosan kb. 180 liter), de ennek a primér vizeletnek több mint 99%-a a tubuláris rendszeren való átáramlás során visszaszívódik. Az óriási mennyiségű filtrátum visszaszívódása során kémiai összetételében is változik a tubulusokban, miközben a maradék a primér vizeletből végleges vizeletté módosul, létrehozva a napi kb. 1,5 liter vizeletmennyiséget. A vesék a napi vízkiválasztást bizonyos határok között (0,5 és 12 liter) képesek növelni vagy csökkenteni, a filtrációs és visszaszívódási arányt módosítva. Ennek mértékét gyógyszerekkel befolyásolni lehet.[7]
A glomerulus membránfelületei szűrőként működnek, vagyis molekuláris „szitának" tekinthetők, amelyek a vérplazma oldott anyagait molekulatömeg, töltés, illetve a molekula alakja szerint szelektálják, tartják vissza, vagy engedik át a Bowman-tok űrterébe. A glomerulus filtrátuma csaknem teljesen fehérjementes, és a vérplazma valamennyi diffúzibilis (a glomerulusbon átjutni képes) összetevőjét, – mint elektrolitok, glükóz, aminosavak és más kis molekulaméretű szerves anyagokat, húgysav, urea, kreatinin – tartalmazza.[7]
Könnyen belátható, hogy a napi 180 liter filtrátum oldott összetevőinek a vizeletbe kerülése és a szervezetből történő kiürülése tragikus lenne és halálhoz vezetne. Ebből következik, hogy a primér vizeletből a nélkülözhetetlen elektrolitokat és szerves komponenseket vissza kell juttatni a keringésbe. Ezen anyagok visszaszívását nevezik vese reszorbciónak, mely folyamat a mintegy 40 kilométer hosszúságot kitevő tubulusokban történik.[7]
Diuretikumok használatának leggyakoribb indikációi[szerkesztés]
Szöveti vizenyő (ödéma)[szerkesztés]
Az ödéma a folyadékterek egyensúlyának, azok működésének abnormális állapota. Normális fiziológiás körülmények között az érpályából (intravazális térből) folyadék áramlik a szövetközötti (interstitialis) térbe, hogy táplálékkal lássa el a szövetek sejtjeit. Az oda került folyadék teljes mennyisége a nyirokérrendszerben összegyűlve visszajut a nagyvérkör vénás oldalára. Ennek köszönhetően a szervezet szövetei között található folyadék térfogata állandó. Ha a pillanatnyi élettani igényeknek megfelelően az erekből több folyadék áramlik ki, akkor az ugyancsak megnövekedett nyirokáramlásnak ezzel a terheléssel lépést kell tartania. Ez azt jelenti, hogy a szövetek közötti térbe beáramló és az azt elhagyó folyadék térfogata egyensúlyban van. Ha azonban a folyadékot elszállító nyirokáramlás nem képes a megnövekedett filtrátumot elszállítani, vagy maga a nyirokáramlás akadályozott, a szövetközti folyadék térfogata növekedni kezd és szöveti vizenyő (ödéma) lép fel, miközben a vérplazma térfogata csökkenhet is.[8]
A diuretikumok alkalmazásának egyik leggyakoribb célja a szöveti vizenyők mobilizációja (lecsapolása), illetve újraképződésének gátlása, valamint az, hogy az interstitialis folyadék kémiai összetétele közelítse a normális fiziológiás értéket.
A folyadékterekre és az ödéma kórélettanára vonatkozó további információk:
Vérnyomáscsökkentés[szerkesztés]
Hipertóniáról beszélünk, ha ismételten mérve 90 Hgmm feletti diasztolés nyomást észlelünk.[9] A magas vérnyomásos betegek 30-40 százalékánál szigorú sóbevitel csökkentéssel (legfeljebb napi 1 g NaCl) eredményes vérnyomáscsökkenés érhető el. Ezt az erőteljes sómegvonást a betegek otthoni körülmények között általában képtelenek tartani. Ezért a még elfogadható és otthoni körülmények között tartható mérsékelten csökkentett (3-4 g NaCl/nap) sóbevitel mellett egyidejűleg diuretikumot ír elő az orvos. A magas vérnyomás kezelésében tehát nagyon gyakran a diuretikumok (tiazid-származékok) az első választható gyógyszerek.[10] Bár a diuretikumok alkalmazása a hipertónia kezelésében több évtizedre tekint vissza, érdekes módon a vérnyomáscsökkentő hatásmechanizmusuk nem teljesen ismert. A diuretikumok jellemző módon fokozzák a NaCl kiürülését a vizelettel, de ezen túlmenően egy nem teljesen ismert direkt vérnyomáscsökkentő érhatást is kifejtenek. Ez azt jelenti, hogy vérnyomáscsökkentő hatásukat a diuretikus dózisnál sokkal kisebb adagban is kifejthetik, ezért a diuretikumokra jellemző mellékhatások elkerülése végett hipertóniás betegeknél jóval kisebb dózisban alkalmazzák őket.[11]
Oszteoporózis (Osteoporosis)[szerkesztés]
A felnőtt ember átlagos kalcium-tartalma 1000-1200 g (azaz 1-1,2 kg), melynek zöme (99%) a csontokban található hidroxilapatit [Ca10(PO4)6(OH)2] formájában, ahol a kalcium egyik élettani funkciója a csontszövet szilárdságának biztosítása. Mindemellett a csontszövet a szervezet kalcium raktárának szerepét is betölti.[12] Ugyanakkor a szervezet minden más sejtjének is – lényegesen kisebb mennyiségben, mint a csontszövetnek – szüksége van kalciumra, amit a sejtek a vérből képesek felvenni. A vér kalcium tartalma elsősorban a táplálékkal felvett kalciumból származik. Mivel a táplálkozás gyakorisága és a táplálék összetétele változó, ezért a vér kalcium koncentrációja nagy ingadozásokat mutatna, ha csak a tápcsatornából felszívódó kalciumtartalomra lenne utalva. A vér kalcium koncentrációja kellő állandóságot biztosítva, szűk sávban mozog (2,20-2,60 mmol/l), ennek az a magyarázata, hogy szükség esetén a csontszövetből a kalcium mobilizálható. Az egyensúly fenntartását bonyolult hormonális szabályozó mechanizmus biztosítja. Ugyanakkor a csontszövet sem állandó, hanem egész életünk során folyamatos megújuláson megy keresztül, amely folyamatban, normál esetben a csontbontás és a csontépítés egyensúlyban van. A megújulás sebességét figyelembe véve ez azt jelenti, hogy a csont minden egyes kalcium atomja 7-10 évente kicserélődik.[13] Ennek a bonyolult egyensúlynak bármilyen irányú eltolódása betegséget eredményez. A fokozott csontbontás esetén alakul ki az osteoporosis, azaz csontritkulás, amely elsősorban az életkorral változó hormonrendszer következménye.[14]
Az oszteoporózisra vonatkozó további információk:
A megfelelő kalcium vérszint fenntartásában fontos szerep jut a veséknek. Mint korábban említve lett, a vese glomerulusai naponta körülbelül 140 liter primér vizeletet szűrnek át a tubulusokba, amelyben jelentős mennyiségű (napi 9 g) kalcium is található. Ennek egy része a proximális tubulusban passzív módon, majd a további része aktív transzporttal a distalis kanyarulatos csatornákban visszaszívódik. Végül a vizelettel a kiválasztott kalcium mennyiségének mindössze 2%-a távozik.[15]
Széles körben végzett felmérések azt bizonyítják, hogy azoknál a betegeknél, akik magas vérnyomás kezelésére tartósan tiazid típusú diuretikumokat szednek, a csontszövetük kalcium tartalma magasabb, a csonttörések száma alacsonyabb, mint azoknál, akik más típusú vérnyomás csökkentő szereket szednek. Ennek az lehet a magyarázata, hogy a tiazid diuretikumok nagy mértékben csökkentik a vizelettel távozó kalcium mennyiségét. A tubulusok distalis részében a tiazidok gátolják a nátrium visszaszívódását, ezzel növelve a kalcium–nátrium cserét, ami végső soron a kalcium fokozott visszaszívódását eredményezi. A tiazid típusú diuretikumok ezen hatását használják fel az oszteoporózis kezeléséhez.[16]
Vesekövesség[szerkesztés]
A vesekőképződés egyik kiváltó oka lehet a vizeletben kórosan megemelkedett kalcium mennyisége, melynek számos oka lehet (táplálkozás, szélsőséges diéta vagy a szervezet sóháztartását zavaró betegség). Az ilyen állapotot nevezik hiperkalciuriának, amelyben a vesekövek képződésének csökkentése érdekében tiazid típusú diuretikumokat adnak a betegnek.[17]
Vesebetegség[szerkesztés]
Ha a vesék valamilyen egyéb betegség következményeként (a glomerulusok gyulladásos betegsége, cukorbetegség, magas vérnyomás, mérgezések) eredeti funkciójukat nem képesek teljes mértékben ellátni és ez az állapot rövidebb vagy hosszabb ideig fennáll, a szervezet további romlásának elkerülése érdekében gyakran használnak furoszemid diuretikumot. A furoszemid a tubulusokban a nátrium visszaszívásának gátlásával növeli a tubulusok ozmotikus nyomását. Ez utóbbi, tehát a magas Na+-koncentráció pedig csökkenti a víz visszaszívását, megnövelve a vizelet mennyiségét.[18]
Diuretikumok csoportosítása[szerkesztés]
A diuretikus gyógyszerek felosztása történhet kémiai szerkezetük alapján – melyet elsősorban a gyógyszerkémiai kutatás használ –, és történhet hatásmechanizmusuk figyelembevételével, a klinikai terápiás alkalmazás alapján. Az alábbi felsorolás ez utóbbi csoportosítást követi és az orvos- és gyógyszerészképzésben rendszeresített tankönyvek hatástani besorolásán alapszik.[19][20][21][22]
A kifejtett hatás helye szerint a diuretikumokat két nagy csoportba soroljuk:
- Közvetett úton (extrarenalisan) ható vizelethajtók
- Közvetlenül a vesére ható diuretikumok
Közvetett úton (extrarenalisan) ható vizelethajtók[szerkesztés]
Víz[szerkesztés]
A víz egy lehetséges vizeletnövelő "szer" de nem tekinthető valódi diuretikumnak, mert csak Na+-ürítő szerek nevezhetők annak (lásd diuretikumok definíciója). Mellékhatás nélküli, a legfiziológiásabban ható vízhajtónak lehet tekinteni. Diurézist elérhetünk egyszerű vízivással; mégpedig minél kevesebb só (ásványi só) van a vízben, annál gyorsabban ürül ki a vesén át. Például 1 liter desztillált víz ivása után 4 óra alatt a víz 90%-a távozik. Ugyanezt a mennyiséget ivóvízből (csapvíz) elfogyasztva a víz kicsit kevesebb, mint 80%-a hagyja el a vesét 4 óra alatt. Ha fiziológiás sóoldatot (0,9%-os NaCl) iszunk, akkor a vizsgált időtartam alatt a folyadéknak csak harmada választódik ki. A szénsavas ásványvizek a tápcsatornából általában gyorsabban szívódnak fel és ürülnek ki, mint az ivóvíz.[23]
A bélből gyorsan felszívódó víz a vérbe kerülve azt felhígítja, ezzel csökkentve a vér ozmotikus nyomását. A vér hígulását a hipotalamuszban elhelyezkedő receptorok (ozmoreceptorok) érzékelik és jelzést küldenek a szervezet vízmérleg egyensúlyát szabályzó idegi központoknak. A folyamat eredményeként a hipotalamuszban gátlódik a vízmérleg egyensúlyt biztosító egyik faktor, az antidiuretikus hormon felszabadulása. Ezzel lehetővé válik a vese szabad vizeletkiválasztása.[24]
A vizet ideális vízhajtónak lehet tekinteni abban az esetben, ha csak a vizelet térfogatának növelése a cél, mint például egyes gyógyszerek, szulfonamidok kicsapódásának elkerülése a vesében, esetleg vesekőképződés megelőzése. Mérgezések némelyikében a víz a detoxikálás kiegészítője lehet.[25]
Ozmotikus hatású diuretikumok[szerkesztés]
Ozmotikus diuretikumok azok a hatóanyagok, amelyek az ozmózis fizikokémiai jelenségét felhasználva csökkentik a vesetubulusokból történő víz-visszaszívódást, ezzel növelve a vizelet mennyiségét. Elvileg nagy számban léteznek vizelethajtó elektrolitok (K+, Ca2+, Mg2+, SO42-), melyeknek kielégítő ozmotikus hatása klinikai felhasználást tesz lehetővé, és amelyeket a 20. században előszeretettel használtak. Ma azonban a korszerű klinikai alkalmazásban a nem elektrolit természetű anyagok (mannit, glicerin, szorbit, karbamid) használatosak, amelyek nem zavarják meg a beteg elektrolit háztartását.[26] A nem elektrolit típusú ozmotikus diuretikumokat intravénásan, többnyire infúzióban alkalmazzák. A keringés a vese glomerulusaiba juttatja őket, ahol szabadon filtrálódnak és kerülnek a tubulusokba, ahol megváltoztatják az elővizelet fiziológiásan normális ozmotikus viszonyait. Előnyük, hogy a tubulusokban nem reabszorbeálódnak (nem kerülnek vissza a keringésbe), hanem az elővizeletben maradva annak ozmolaritását növelik, ezzel csökkentik a víz visszaszívódását, és növelik a vizelet mennyiségét, végül a vizelettel ürülnek, továbbá, a tubuláris vízvisszatartás a Henle-kacs leszálló szárában erőteljesen csökkenti a Na+ visszaszívódását, vagyis növeli a kiürülő nátrium mennyiségét. Az ozmotikus diuretikumok legfőbb klinikai alkalmazási területe a fennálló vagy fenyegető akut veseelégtelenség, amely súlyos traumás sérülések vagy műtéti beavatkozások következtében alakulhat ki, mint: égési sérülések, mérgezések, szívműtétek stb. Az ozmotikus diuretikumok jól bevált szerek mérgezésekben is, például barbiturátok, szalicilátok a vizelettel való gyorsabb kiürülésének céljára.[1]
A klinikumban gyakrabban használt ozmotikus hatású diuretikumok:
Kolloidozmózisos nyomást növelő készítmények[szerkesztés]
A plazmafehérjék olyan kolloidok, amelyek nagy koloidozmotikus nyomást létrehozva jelentős mennyiségű víz keringésben tartására alkalmasak. Ezért normális fiziológiás körülmények között a vér plazmafehérjéi nem elhanyagolható mértékben hozzájárulnak az érpálya és az extracelluláris tér között kialakuló folyadékegyensúlyhoz. Plazmafehérjék hiányában csökken a kolloidozmotikus nyomás és az erekből víz áramlik a szövetek közé az extracelluláris térbe, ezzel ödémát létrehozva, amelyet a nyirokkeringés nem képes elszállítani.
Vese- és májbetegségek, továbbá krónikus hasmenés vagy tartós éhezés következtében fehérjevesztésen alapuló ödéma alakulhat ki a vérpályában kialakult csökkent koloidozmózisos nyomás eredményeként. Ilyen esetekben fehérjedús diéta mellett kolloid természetű szerek (albumin, dextrán) intravénás alkalmazásával az ödéma kezelhető, a diurézis fokozható.[24]
A klinikumban gyakrabban használt, kolloidozmózisos nyomást növelő készítmények:
Közvetlenül a vesére ható diuretikumok[szerkesztés]

Karboanhidráz-gátló (szénsavanhidráz-gátló) diuretikumok[szerkesztés]
A karboanhidráz-bénító diuretikumok a 20. század második felének meghatározó gyógyszerei voltak, de jelentőségük lassan csökkent, és ma már ritkábban alkalmazzák őket, mert az újabb és erősebb hatású szerek kiszorították őket az orvosi használatból. A gyógyszercsalád néhány képviselője viszont (pl. acetazolamid) bizonyos betegségek kezeléséhez jelenleg is orvosi használatban van.[27]
A karboanhidráz enzim a szervezet számos sejtjében, szövetében előforduló, a szervezet sav-bázis egyensúlyában szerepet játszó enzim. A vesében a karboanhidráz elsősorban a tubulusok proximális szakaszának falát képező sejtek belsejében (citoplazmájában), és kisebb mennyiségben azok sejtmembránjában fordul elő.[28]
A karboanhidráz az alábbi spontán is végbemenő reakció felgyorsításáért és az egyensúly fenntartásáért felelős enzim:
CO2 + H2O ⇌ H2CO3 ⇌ H+ + HCO3-
Az enzim jelentősége abban van, hogy döntően közreműködik a glomerulusok felől a primér vizelettel érkező HCO3- ionok keringésbe való visszajuttatásában. A HCO3-- ionok a vér sav-bázis egyensúlyának fenntartásához nélkülözhetetlenek. A vizelettel történő tartós kiürülésük az egyensúly tragikus következményekkel járó felborulásához vezetne. Továbbá ez az enzim felelős azoknak a H+-nak az előállításáért, amelyek a tubulus elővizeletében összegyűlt Na+-al cserélnek helyet, annak érdekében, hogy a nátrium a szervezet számára ne vesszen el. Ezért a karboanhidráz-gátlók végső soron a cserét akadályozva közvetetten növelik a vizelet Na+ tartalmát. A vizelet megnövekedett Na+ tartalma pedig ozmotikus nyomásnak engedve több vizet tart vissza a tubulusban, ezzel növelve a vizelet térfogatát.[29] A karboanhidráz-bénítók mindkét, a citoplazmában és a sejtmembránban elhelyezkedő enzimet reverzibilisen képesek gátolni. Ez azt jelenti, hogy a gyógyszer kiürülése után az eredeti fiziológiás állapot helyreáll, az enzim működése normalizálódik.[30] A gyógyszerhatás eredményeként visszatartott H+ hiánya miatt a normális körülmények között savas pH-jú vizelet a szénsavanhidráz-bénítók használatakor alkalikus irányba tolódik el. Továbbá a HCO3--koncentráció emelkedik a vizeletben.[31]
Általános alkalmazás: A H+– Na+ ioncsere akadályozásának egyik legfontosabb következménye, hogy Na+ marad vissza a tubuláris folyadékban, melyet vízdiurézis kísér. Elsődlegesen tehát diuretikumként használják a karboanhidráz-bénítókat. A különböző szerkezetű karboanhidráz-bénítók nem azonos mértékben gátolják a vesetubulusban és a szervezet más szöveteiben található karboanhidrázt és ez terápiás célra felhasználható. Egyes karboanhidráz-bénítók hatására csökken a szem belsejét kitöltő folyadék a csarnokvíz (humor aquosus) termelése, ezért glaucomában csökkentik a szem belső nyomását. Nem teljesen tisztázott mechanizmus szerint gátolják az epileptikus görcstevékenységet, amelyet terápiásan ki lehet használni.[31]
Mellékhatások: A Na+- és vízdiurézis mellett szükségtelenül K+-ürítést is létrejön. Ennek oka, hogy a tubuláris folyadékban a nagyobb koncentrációban kiürülő HCO3- anion miatt negatív potenciálkülönbség (azaz negatív töltésfelesleg) alakul ki, ami a K+ fokozott lumenirányú mozgását eredményezi. A szervezet káliumhiányának elkerülésének érdekében K+-pótlás szükséges. A karbonanhidráz legnagyobb mennyiségben a keringő vörösvértestekben található, ahol az enzim nem szándékolt gátló hatása következtében a szövetek nehezebben adják le a CO2-t és ezért acidózis jöhet létre.[31]
A gyógyszercsalád legismertebb tagjai:
„Csúcshatású” kacsdiuretikumok[szerkesztés]
Ebbe a hatástani csoportba tartozó szerekre jellemző, hogy gyors, intenzív, de viszonylag rövid ideig tartó diuretikus hatást fejtenek ki. Nevüket onnan kapták, hogy a támadáspontjuk a Henle-kacs felszálló szárában van, ahol gátolják a Na+ visszaszívódást, ezzel növelve a távozó víz mennyiségét is.[m 3]
Mint ahogy arról korábban szó esett, a vesetubulusok falát felépítő sejtek feladata a primér vizeletben található elektrolitok és más, a szervezet számára nélkülözhetetlen vegyületek visszajuttatása a keringésbe. A tubulusok falát képező sejtek azonban funkcionális különbségeket mutatnak, nem egyformán működnek. A primér vizelet a tubulusban előre haladva más biokémiai mechanizmus szerint működő reabszorbcióval találkozik, amelyet eltérő szerkezetű diuretikumokkal lehet befolyásolni.
Fiziológiás körülmények között a tubulusnak a Henle-kacs felszálló szára rendelkezik a legnagyobb NaCl-reabszorpciós kapacitással, tehát innen kerül vissza a legtöbb NaCl a vérkeringésbe. Ebből következik, hogy ezen a szakaszon a reabszorbciót gátló gyógyszerek erőteljesebb diuretikus hatást fejtenek ki, mint a tubulus más részeire ható vizelethajtók.[32]
Az intenzív diuretikus hatás azzal magyarázható, hogy a Henle-kacs felszálló szárában elhelyezkedő sejtek sejtmembránjában olyan fehérje-csatornák (Na+–K+–2Cl--szimporterek) helyezkednek el, amelyek segítik a NaCl visszaszívódását. A csúcshatású diuretikumok ezeknek a szimportereknek a működését gátolják, a vizeletben tartva ezzel a NaCl-ot. A vizeletben visszamaradó NaCl ozmotikus hatásának eredményeként a sóval nagy mennyiségű víz is távozik. A vizelethajtás intenzitására jellemző, hogy például a kacsdiuretikum Furosemid tartós (24 órás) alkalmazásánál 50–60 liter vizeletürítést is leírtak, amennyiben közben a beteg folyadék és elektrolit utánpótlását folyamatosan biztosították.[33]
Általános alkalmazás: A csoportba tartozó szerek kémiai szerkezete eltérő, ami árnyalt orvosi alkalmazást tesz lehetővé. Így alkalmazhatók ödémák (akut tüdőödéma, agyödéma, veseödéma, szívelégtelenség következtében kialakuló perifériás ödéma, stb.) különböző formáinál. Adhatók magas vérnyomásban is, de más hatásmechanizmusú hatékonyabb szerek miatt alkalmazásuk fokozatosan háttérbe szorul. A mellékhatásként jelentkező Ca2+-vesztés miatt felhasználhatók az egyes rosszindulatú daganatok, vagy a mellékpajzsmirigy rendellenes működése következtében kialakuló szisztémás hiperkalcémia kezelésére, amikor a vérszérum kalcium szintje meghaladja a 2,65 mmol/l-t. Az etakrinsav származékok (pl. indacrinon) adhatók hiperurikémia esetén, amikor a vér húgysav tartalma kórosan emelkedett.[34]
Mellékhatások: A terápiás célt szolgáló NaCl ürítés mellett nemkívánt mellékhatások is jelentkeznek. A csúcshatású diuretikumok alkalmazásánál figyelembe kell venni, hogy használatuk a – Na+ ürítés mellett – szükségtelenül megnöveli a vizeletben a K+-kiválasztást is, továbbá a Ca2+- és az Mg2+-vesztés veszélye is fennáll. Az ebbe a családba tartozó szerek egyszeri alkalmazásakor a K+-vesztés nem jelentős, tartós szedésük esetén azonban K+ pótlás szükséges.
A leggyakrabban használt kacsdiuretikumok:[35]
- furoszemid
- bumetanid
- piretanid
- etakrinsav (Acidum etacrynicum; Ph. Hg. VIII),
- ticrynafen
- indacrinum
- torsemid
- muzolimin
Tiazidvázas és tiazidszerű diuretikumok[szerkesztés]
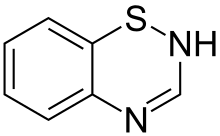
A karboanhidráz-bénító farmakonok nem kielégítő vizelethajtó hatása és mellékhatásaik arra ösztönözték a kutatókat, hogy a gyógyszercsaládot erősebben ható molekulákkal bővítsék ki. Bár az így felfedezett tiazidok egy része rendelkezik kaboanhidráz-bénító tulajdonsággal, a gyenge vizelethajtó hatás az enzim gátlásától függetlenül, más mechanizmuson keresztül is létrejön. Ugyanakkor az újonnan kifejlesztett tiazidok a korábban megismert karboanhidráz-bénítókkal ellentétben elsősorban NaCl-t ürítenek a vizelettel NaHCO3- helyett. Ezért tartós alkalmazásukkor nem kell számolni a NaHCO3- vesztés miatt kialakuló acidózissal, mint mellékhatással. A vegyületek szerkezetüket tekintve tiazid vázat tartalmazó szulfonamidok. A tiazid gyűjtőnevet azért kapták, mert az első hatásos vegyületek a benzotiadiazin származékai voltak. A kutatás későbbi fázisában szintetizált, a tiazidokhoz hasonló hatásmódú szerek már nem is tartalmaznak tiazid vázat és szerkezetük alapján szulfonamidoknak kell tekinteni őket (SO2NH2-csoportot tartalmaznak). Ezért a megkülönböztetett tiazidszerű diuretikumok elnevezést kapták és így vonultak be a szakirodalomba. Vagyis eltérő kémiai szerkezetük ellenére hatástani alapon sorolják őket a tiazidokhoz.[36]
A hatásmechanizmusukban több, különböző irányú farmakológiai hatás egyszerre érvényesül. A karboanhidráz gátlás csak nagy dózis alkalmazásakor alakul ki. A vese disztális tubulusaiban közvetlenül gátolni képesek a Na+ és Cl- visszaszívódását, növelve azok koncentrációját a vizeletben. E hatásnak köszönhetően a szervezetben a sómentes diétához hasonló állapot jön létre, ami hipertónia kezelésére teszi őket alkalmassá. Az előbbiektől eltérő mechanizmus alapján képesek az erek tónusát közvetlenül csökkenteni, ezzel fokozva a hipertónia kezelésében használt más szerek hatását. A tiazidok nagy előnye, hogy a tápcsatornából gyorsan szívódnak fel, könnyen adagolhatók, hatásuk 1–2 óra alatt kialakul.[37]
Általános alkalmazás: Igen alacsony dózisban csökkentik a vérnyomást, ezért önmagukban vagy más vérnyomáscsökkentő szerrel együtt adva a legszélesebb körben használt antihipertenzív gyógyszerek. Máj-, szív-, vesebetegségek következtében kialakult ödéma megszüntetésére kiválóan alkalmas és gyakran használt szerek. A kalcium-visszatartás, mint mellékhatás alkalmassá teszi a tiazidokat a fokozott kalcium ürítés következményeként kialakuló, kalciumtartalmú vesekőképződés megelőzésére. Kalcium-visszatartó hatása miatt csontritkulás kezelésére használható.[37]
Mellékhatások: A mellékhatásaik mindegyike a folyadék- és az elektrolit-egyensúly megzavarásából származhat. Tipikus és leggyakoribb mellékhatásuk a K+ vesztésből származó és kialakuló hipokalémia. Ezért a tiazidokat K+-pótlással (kálium-tabletta) vagy K+-megtakarító diuretikummal együtt alkalmazzák. A tiazidok nem jelentős mértékben, de csökkentik a húgysavkiválasztást, ezért az arra érzékeny betegekben akut köszvényes rohamot provokálhatnak. Növelik a vérben az LDL-koleszterin és a trigliceridek koncentrációját. A tiazidok gyakran növelik a vércukorszintet, és diabeteszt provokálhatnak. Ezért emelkedett vércukorszint mérésekor figyelembe kell venni, hogy a beteg szedett-e tiazidokat. Tiazidok hatására a vérszérum kreatinin- és ureanitrogén-szintje emelkedhet.[37]
A leggyakrabban használt tiazidok és tiazidszerü diuretikumok:[37]
- bendroflumetiazid
- klorotiazid
- hidroklorotiazid (hydrochlorothiazid)
- klórtalidon (chlorthalidon)
- klopamid (clopamid)
- quinethazon
- klorexolon
- xipamid
- indapamid


1. Az aldoszteron bejut a sejtbe
2. Komplexet hoz létre az aldoszteron-receptorral
3. A komplex a sejtmagban AIP termelést indukál
4. Az AIP megváltoztatja a sejt anyagcseréjét
5. Az AIP fokozza az ATPáz szintézisét a sejtben
6. Az AIP megnöveli az ATP termelést a mitokondriumban
7. Az AIP fokozza a Na+-csatornák bioszintézisét
8. A megnövekedett számú nátrium-csatorna több Na+-iont vesz fel a vizeletből
9. Felgyorsul a Na+ exportja az intersticiumba
10. Felgyorsul a K+ importja a sejtbe
11. Megnő a K+ kiáramlás a vizeletbe
12. Az aldoszteron-antagonisták felfüggesztik az aldoszteron szabályzó mechanizmusát
Káliummegtakarító diuretikumok[szerkesztés]
A káliumot megtakarító diuretikumok hatástani csoportjába tartozó gyógyszerek közös sajátossága, hogy fokozzák a Na+-ürítést, miközben a K+-ürítést – jóllehet különböző hatásmechanizmus révén – többé-kevésbé csökkentik. A hatásukat a vesetubulusok úgynevezett "késői" disztális szakaszán, illetve disztális szakaszt követő gyűjtőcsatornákban fejtik ki. A K+-ürítést gátló hatás szélsőséges esetben annyira kifejezett lehet, hogy káliummérgezés jöhet létre.[38] Ennek a ténynek szem elől tévesztése miatt orvosi gyakorlatban már halálesetek is előfordultak. A disztális kanyarulatos csatorna végét és annak folytatását képező összekötő gyűjtőcsatornák luminális falát (tehát a tubulus és a csatorna belső falát) két hámsejttípus burkolja, a gyűjtőcsatornasejtek és a közöttük elhelyezkedő köztes hámsejtek. A két sejttípus élettani funkciója eltér egymástól, de a csatorna legfontosabb funkciójáért, a Na+-reabszorpciójának és K+-szekréciójának végső szabályozásáért együttesen felelnek, továbbá ezek a sejtek szabályozzák a vizelet térfogatát, beállítják annak végső ozmotikus koncentrációját és kialakítják a szervezet számára a sav-bázis egyensúlyt, tehát a szervezet homeosztázisának fenntartásáért felelős fontos területről van szó, amely diuretikus gyógyszerekkel jól befolyásolható.[39]
Hatásmechanizmusuk alapján az ide tartozó, káliumot megtakarító diuretikumokat két csoportba sorolja a gyógyszertan.[40]
1. – Na+-csatorna-gátló diuretikumok[szerkesztés]
A hámsejtek érkapilláris felőli oldalán, a sejtmembránba ágyazva ionpumpák találhatók, amelyek a nagyobb koncentráció gradiens irányába, az intersticiális folyadékba juttatják a primér vizeletből felvett Na+-t. A pumpa működése energiaigényes folyamat, amelyhez a kémiai energiát ATP biztosítja. Innen a pumpa elnevezése Na/K-transzport ATPáz. A Na+-ionok kipumpálása K+-ionok felvételéhez kapcsolódik, mely folyamatban 3 Na+ eltávolítását 2 K+ felvétele kíséri. A sejt az elvesztett Na+-ionjait a lumen felőli Na-csatornákon át a primér vizeletből pótolja. Ennek következtében a lumen felőli membrán depolarizálódik, azaz kívül negatív töltésűvé válik, amit a sejtből a vizeletbe áramló pozitív töltésű K-ionokkal egyenlít ki a rendszer. Összegezve tehát a folyamatban Na+ kerül vissza a szervezetbe és K+ ürül a vizeletben. Az ebbe a hatáscsoportba tartozó gyógyszerek a disztális tubulus és a gyűjtőcsatorna falát alkotó sejtek sejtmembránjában elhelyezkedő Na+-csatornára fejtik ki gátló hatásukat. Mivel az ide tartozó vegyületek nem gátolják a karboanhidráz-enzimet, hatásmechanizmusuk a sejt Na+-csatornájának közvetlen gátlásával magyarázhatók. A Na+ visszajutásának gátlása mellett másodlagos hatásként gátolják a H+ és K+ vizeletbe jutását is.
Általános alkalmazás: Ezeknek a gyógyszereknek a nátrium-ürítő hatása relatíve gyenge, így klinikai jelentőségük a kálium visszatartásában van. Ebből következik, hogy jól használhatók hipokalémia megelőzésére, illetve annak kezelésére de vérnyomáscsökkentésre vagy ödémák lecsapolására gyenge hatásuk miatt nem alkalmasak. Klinikai szempontból nagy jelentőséggel bír az a tény, hogy a káliumot visszatartó hatás akkor is megmarad, ha más, erősebb hatású diuretikumokkal kombinálva adják.[37] Így lehet kompenzálni például a hidroklorotiazid káliumürítő hatását, amely a betegek 20%-ánál mellékhatásként hipokalémiát okoz.[41]
Mellékhatások: hiperkalémiát, azaz a vér káliumszint emelkedését okozhatják, ezért ezeket a szereket nem ajánlatos együtt adni más K+-megtakarító diuretikummal, angiotenzinreceptor-gátlókkal, β-receptor-blokkolókkal, vagy nem szteroid típusú gyulladáscsökkentőkkel, például indometacinnal.[37]
Na+-csatorna-gátló diuretikumok legismertebb képviselői:
2. – Aldoszteron-antagonisták[szerkesztés]
Normális fiziológiás körülmények között a gyűjtőcsatornákban kialakuló végső Na+ és K+ koncentrációt a mellékvesekéregből felszabaduló aldoszteron szabályozza, beállítva ezzel a vér nátrium-kálium egyensúlyát, amely egy rendkívül kritikus része a vesefunkciónak. Az aldoszteron a tubulusok falát alkotó hámsejtek citoplazmájában található aldoszteron-receptorokhoz kötődik. Az így létrejött aldoszteron-receptor komplex a citoplazmából a sejtmagba jut, ahol a DNS specifikus szekvenciájához kötődve, aldoszteron indukálta fehérje (AIP) szintézisét indítja el. Az AIP sejtre gyakorolt biokémiai hatásának nem minden lépése ismert, de összességében elmondható, hogy a Na+-ionok reabszorbcióját segíti, miközben a K+- és H+-ionok távozása fokozódik. Az AIP legjelentősebb ismert hatása a sejtre, hogy fokozza az ATPáz szintézisét (növeli a számát) a sejtben; megnöveli az ATP termelést a mitokondriumban, ezzel "üzemanyaggal" látva el a megnövekedett számú ATPázt; és fokozza a Na+-csatornák bioszintézisét. Az ebbe a gyógyszercsoportba tartozó aldoszteron-antagonisták kötődnek az aldoszteron-receptorokhoz, leszorítva onnan az aldoszteront, felfüggesztve ezzel az aldoszteron szabályzó mechanizmusát. Ily módon tehát gátolni lehet a K+ szekréciót és a Na+ reabszorpciót. A nátriummal jelentős mennyiségű vizelet is távozik aldoszteron-antagonisták alkalmazásakor.[37]
Természetes alapú, növényi eredetű vizelethajtók[szerkesztés]




Az emberiség már ősidők óta használ gyógynövényeket, melyek között igen nagy számban találhatók vizelethajtók. Ezek egy része túlélte a századokat és a modern tudományos igényeket is kielégítve a mai napig alkalmazásban maradt. Mivel ezek használata sokszor orvosi ellenőrzés nélkül történik, használatuk kellő körültekintést igényel, mert hatóanyagaik vagy hatásuk módosíthatja az orvosilag előírt és alkalmazott más gyógyszerek hatását. További problémát jelenthet, hogy a legtöbb gyógynövény hatóanyagának pontos hatásmechanizmusa és mellékhatása még nem ismert, a hatóanyagtartalom származási helytől, talajtól, időjárástól függően változhat, ezért a tartós alkalmazásuknál ezt is figyelembe kell venni.[42]
Illóolajok: számos illóolaj-tartalmú drogot régóta használnak húgyhajtónak, főleg teának elkészítve. Hatásuk a vesetubulusok többé-kevésbé enyhe izgatásán alapszik, amiért az erősebbek könnyen okozhatnak fehérjevizelést. Emiatt tartós alkalmazásuk ép vese mellett is kellő óvatosságot igényel.[43]
Közönséges boróka (Juniperus communis): bogyótermése a gyógyszerkönyvi nevén Juniperi fructus, amely 0,8% illóolajat (Aetheroleum juniperi) tartalmaz; önmagában és más diuretikus teákkal keverve gyakran használt vizelethajtó.[43] A Gyógyszerkönyvben (Ph. Hg. VIII.)[m 4] mindkettő, a borókabogyó és a borókaolaj is hivatalos növényi drog (Ph. Hg. VIII.).
Orvosi angyalgyökér (Angelica archangelica L.): a zellerfélék családjába tartozó gyógynövény, amely fűszeres illatú illóolajat tartalmaz és amely feltehetően felelős a diuretikus hatásért.[43] A VIII. Magyar Gyógyszerkönyvben Angelicae archangelicae radix néven hivatalos drog.
Tarackbúza (Agropyron repens): hivatalos drogja a tarackbúza-gyökértörzs (Graminis rhizoma; Ph. Hg. VIII.) kovasav és illóolaj tartalmának köszönhetően főzetként enyhe vizelethajtónak használható. Tradicionális használata enyhe húgyúti fertőzések kezelésére is kiterjedt.[43] A közelmúltban feltárt farmakológiai hatásvizsgálatok arra engednek következtetni, hogy a rizómában található kumársav-cetilészter hozható összefüggésbe a vizelettraktust fertőtlenítő hatásával.[44]
Petrezselyem (Petroselinum crispum): 2–6% illóolajat (Petroselini aetheroleum) tartalmaz, amely erős diuretikus hatással rendelkezik. Bár az olaj a növény minden részében előfordul, a legmagasabb koncentrációban a termésében (Petroselini fructus) található.[43]
Orvosi lestyán (Levisticum officinale): gyógyszerkönyvekben hivatalos drogja a növény gyökere (Levistici radix), amelyben 0,6-1% illóolaj található, bizonyítottan vizelethajtó hatással bír. (Ph. Hg. VIII.)[45]
Mezei zsurló (Equisetum arvense): 7% kovasavat tartalmaz. Meddő hajtásából (Equiseti herba; Ph. Hg. VIII.) készült főzet elősegíti a húgysav kiürülését a vizelettel, ezért évszázadok óta használják köszvény kezelésére. A glomerulusok izgatásával fokozza a vizeletképződést, emiatt vesehomok kimosására is alkalmazható, bő folyadékbevitel mellett.[43]
Tövises iglice (Ononis spinosa): az Európában honos, lágyszárú, félcserje jellegű gyógynövény gyökere a gyógyszerkönyvi nevén Ononidis radix (Ph. Hg. VIII.), ononint (isoflavon glikozid) tartalmazó főzete kiváló vízhajtó tulajdonságokkal rendelkezik.[43]
Tea (Camellia sinensis): a növény 0,02-0,04% teofillint tartalmaz, amely több más, a keringésre kifejtett hatása mellett számottevő diuretikus hatással is rendelkezik. A teofillin mellett koffein és teobromin is található a tealevélben, amelyek fokozzák a vese vérellátását, növelve a glomerulusok vizelet-szekrécióját.[43][46]
Kávé (Coffea arabica): mindennapjaink kávéjának diuretikus hatásáért három hatóanyag felelős: a koffein, a teofillin és a teobromin, de koncentrációja miatt csak a koffeinnek van lényegi diuretikus hatása, amit a kávé fajtájától, származási helyétől függően a másik két komponens kisebb vagy nagyobb mértékben kiegészíthet. A koffein által kiváltott diuretikus hatást óvatosan kell megítélni, mert a központi idegrendszerre gyakorolt izgató hatása miatt fokozódhat a nagyagykéreg gátló befolyása a víz- és sóháztartás-központokra és ennek következtében a veseerek akár szűkülhetnek is, ami gátolja a diurézist. A teobrominnak és teofillinnek ilyen hatása nincs.[43]
Aprócsalán (Urtica urens): a hivatalos drogja a levele (Urticae folium), amely bizonyítottan rendelkezik diuretikus hatással. (Ph. Hg. VIII.)[45]
Gyermekláncfű vagy pongyola pitypang (Taraxacum officinale): Eurázsia mérsékelt égövi részein, így Magyarországon is gyakori gyógynövény. A zömében kora tavasszal virágzó gyógynövény gyökerét és levelét kora tavasszal gyűjtik és szárítják. Teája enyhén, de bizonyítottan hatásos diuretikum (Ph. Hg. VIII.)[47]
Amerikai tőzegáfonya (Vaccinium macrocarpon): gyenge diuretikus hatása mellett igazolt antiszeptikus hatással is rendelkezik, emiatt húgyúti fertőzések megelőzésére vagy kezelésére használják.[45]
Hibiszkuszvirág (Hibiscus sabdariffa): Afrika trópusi területein honos, de sokfelé termesztett növény drogjából (Hibisci sabdariffae flos; Ph. Hg. VIII.) készült tea igazoltan diuretikus hatású és jelenleg az új típusú diuretikumok kutatásának középpontjában áll. A diuretikus hatása mellett Na+-ürítő és vérnyomáscsökkentő hatása is van, amihez K+-visszatartás társul.[48] Hatását az aldoszteron folyadéktér szabályozásának moderálásával magyarázzák.[49]
Görögdinnye (Citrullus lanatus): a termés húsos, káliumban gazdag, lédús belseje diuretikus hatású. Mindemellett igazoltan gátolja a vesekövek képződését.[50]
-
Orvosi lestyán
-
Mezei zsurló
-
Tövises iglice
-
Tea
-
Kávé
-
Apró csalán
-
Gyermekláncfű
-
Amerikai tőzegáfonya
-
Hibiszkusz virág
-
Görögdinnye
Megjegyzések[szerkesztés]
- ↑ A diuretikum a diurétikosz görög szóból ered, jelentése: „vizeletkiválasztást segítő”.
- ↑ Régebben íródott szakirodalomban a szaluretikum elnevezés is előfordul.
- ↑ Angol nyelvű szakirodalomban: loop diuretics vagy high-ceiling diuretics
- ↑ Ph. Hg. VIII. jelentése: A VIII. Magyar Gyógyszerkönyvben hivatalos növényi drog.
Hivatkozások[szerkesztés]
- ↑ a b c Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 742–743. oldal, ISBN 0-07-142280-3
- ↑ Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 357. oldal ISBN 963-240-111-5
- ↑ Gyires K., Fürst Zs.: A farmakológia alapjai, Budapest, Medicina Könyvkiadó Zrt., 2011. 2. kiadás, 277. oldal, ISBN 978 963 226 324 3
- ↑ a b Fonyó A.: Az orvosi élettan tankönyve, Medicina Könyvkiadó Zrt., Budapest, 7. kiadás, 2014. 277–281. oldal. ISBN 978-963-226-504-9
- ↑ Minneman, K. P. Wecker, L. W. :Brody's human farmacology; Molecular to Clinical, Elsevier Mosby, 4. kiadás, 1998. 163–171. oldal ISBN 0-323-03286-9
- ↑ Guba Ferenc: Orvosi biokémia. Budapest, Medicina, 1988. 2. kiadás, 474. oldal, ISBN 963 241 711 9
- ↑ a b c d Guyton, A. G., Hall J. E.: Textbook of medical physiology, Elsevier Saunders, 2006, 11. kiadás, 307–347. oldal. ISBN 978-0-7216-0240-0
- ↑ Guyton, A. G., Hall J. E.: Texbook of medical physiology, Elsevier Saunders, 2006, 11. kiadás, 302-305. oldal. ISBN 978-0-7216-0240-0
- ↑ Sherwood L.: Human physiology from cells to systems. Brooks/Cole Thomson Learning, Australia • Canada • Mexico • Singapore • Spain • United Kingdom • United States, 2001. 4. kiadás, 358. oldal. ISBN 0-534-56826-2
- ↑ Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 342. oldal ISBN 963-240-111-5
- ↑ Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 847–850. oldal, ISBN 0-07-142280-3
- ↑ Bálint P.: Orvosi élettan, Budapest, Medicina, 1972, 560–561. oldal.
- ↑ Guyton, A. G., Hall J. E.: Textbook of medical physiology, Elsevier Saunders, 2006, 11. kiadás, 980-983. oldal. ISBN 978-0-7216-0240-0
- ↑ Boron, W. F., Boulpaep, E. L.: Medical physiology. Elsevier, 3. kiadás, 2012. 1069. oldal, ISBN 978-1-4557-4377-3
- ↑ Guyton, A. G., Hall J. E.: Textbook of medical physiology, Elsevier Saunders, 2006, 11. kiadás, 371–372. oldal. ISBN 978-0-7216-0240-0
- ↑ Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 1671–1672. oldal, ISBN 0-07-142280-3
- ↑ Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 746. oldal, ISBN 0-07-142280-3
- ↑ Kalant H. R., Roschlau W. H. E.: Principles of Medical Pharmacology. New York, Oxford, Oxford University Press, 1998. 6. kiadás, 523–524. oldal, ISBN 0-19-510024-7
- ↑ Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 75–597. oldal ISBN 963-240-111-5
- ↑ Gyires K., Fürst Zs.: A farmakológia alapjai. Budapest, Medicina Könyvkiadó Zrt., 2011. 2. kiadás, 97–993. oldal, ISBN 978 963 226 324 3
- ↑ Katzung B. G.: Basic and Clinical Pharmacology. Norwalk, Connecticut, Appleton & Lange 1995. 6. kiadás, 71–977 oldal, ISBN 0-8385-0619-4
- ↑ Ebadi M.: Pharmacology (A review with questions and explanations) 2. kiadás, 1993. Litle, Brown and Company, Boston, Toronto, London, 55-495. oldal, ISBN 0-316-20656-3
- ↑ Issekutz B., Issekutz L.: Gyógyszerrendelés. Medicina Könyvkiadó, Budapest, 1979. 425. oldal. ISBN 963 240 641 9
- ↑ a b Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 363. oldal ISBN 963-240-111-5
- ↑ Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 1749 oldal, ISBN 978-0071624428
- ↑ Katzung B. G.: Basic and Clinical Pharmacology. Norwalk, Connecticut, Appleton & Lange 1995. 6. kiadás, 242–243. oldal, ISBN 0-8385-0619-4
- ↑ Gyires K., Fürst Zs.: A farmakológia alapjai, Budapest, Medicina Könyvkiadó Zrt., 2011. 2. kiadás, 279–280. oldal, ISBN 978 963 226 324 3
- ↑ Berg, J. M., Timoczko, J. L., Stryer, L.: Biochemistry W. H. Freeman and Company, New York, 2012. 7. kiadás, 276–277. oldal, ISBN 9781429229364
- ↑ Smith, C. M., Reynard, A. M.: Textbook of Pharmacology. Philadelphia, London, Toronto, Montreal, Sydney, Tokyo, W. B. Saunders Company, 1992. 570–573. oldal, ISBN 0-7216-2442-1
- ↑ Page C., Curis, M., Sutter, M., Walker, M., Hoffman, B.: Integrated Pharmacology. Mosby, Edinburgh, London, New York, Philadelphia, St. Louis, Sydney, Toronto (2002) 2. kiadás, 2002. 346-347. oldal. ISBN 0 7234 3221 X
- ↑ a b c Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 746–748. oldal, ISBN 0-07-142280-3
- ↑ Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 749–750 oldal, ISBN 0-07-142280-3
- ↑ Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 370. oldal ISBN 963-240-111-5
- ↑ Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 749–753. oldal, ISBN 0-07-142280-3
- ↑ Smith, C. M., Reynard, A. M.: Textbook of Pharmacology. Philadelphia, London, Toronto, Montreal, Sydney, Tokyo, W. B. Saunders Company, 1992. 584–585. oldal, ISBN 0-7216-2442-1
- ↑ Smith, C. M., Reynard, A. M.: Textbook of Pharmacology. Philadelphia, London, Toronto, Montreal, Sydney, Tokyo, W. B. Saunders Company, 1992. 593–596. oldal, ISBN 0-7216-2442-1
- ↑ a b c d e f g Brunton, L.L.: Goodman & Gilman's The Pharmacological Basis of Therapeutics. New York, McGraw-Hill Medical Publishing Division, 2006. 11. kiadás, 753–757. oldal, ISBN 0-07-142280-3
- ↑ Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 372. oldal ISBN 963-240-111-5
- ↑ Fonyó A.: Az orvosi élettan tankönyve, Medicina Könyvkiadó Zrt., Budapest, 7. kiadás, 2014. 290–297. oldal. ISBN 978-963-226-504-9
- ↑ Katzung B. G.: Basic and Clinical Pharmacology. Norwalk, Connecticut, Appleton & Lange 1995. 6. kiadás, 241–242 oldal, ISBN 0-8385-0619-4
- ↑ Gyires K., Fürst Zs.: A farmakológia alapjai, Budapest, Medicina Könyvkiadó Zrt., 2011. 2. kiadás, 286–289. oldal, ISBN 978 963 226 324 3
- ↑ Page C., Curis, M., Sutter, M., Walker, M., Hoffman, B.: Integrated Pharmacology. Mosby, Edinburgh, London, New York, Philadelphia, St. Louis, Sydney, Toronto (2002) 2. kiadás, 2002. 617–619. oldal. ISBN 0 7234 3221 X
- ↑ a b c d e f g h i Issekutz B., Issekutz L.: Gyógyszerrendelés. Medicina Könyvkiadó, Budapest, 1979. 427. oldal. ISBN 963 240 641 9
- ↑ Beydokthi S.S., Sendker J., Brandt S., Hensel A.: Traditionally used medicinal plants against uncomplicated urinary tract infections: Hexadecyl coumaric acid ester from the rhizomes of Agropyron repens (L.) P. Beauv. with antiadhesive activity against uropathogenic E. coli. Fitoterapia 2017. Vol: 117, 22–27.
- ↑ a b c Yarnell E.: Botanical medicines for the urinary tract. World J Urol. 2002. Vol: 20, 285-293.
- ↑ Szekeres L.: Orvosi gyógyszertan. Budapest, Medicina Könyvkiadó, 1980. 251–253. oldal ISBN 963-240-111-5
- ↑ Clare B.A., Conroy R.S., Spelman K.: The diuretic effect in human subjects of an extract of Taraxacum officinale folium over a single day. J. Altern Complement Med. 2009. Vol:15. 929-34.
- ↑ Nwachukwu D.C., Aneke E., Nwachukwu N.Z., Obika L.F., Nwagha U.I., Eze A.A.: Effect of Hibiscus sabdariffaon blood pressure and electrolyte profile of mild to moderate hypertensive Nigerians: A comparative study with hydrochlorothiazide. Niger J Clin Pract. 2015. Vol: 18. 762-770.
- ↑ Jiménez-Ferrer E., Alarcón-Alonso J., Aguilar-Rojas A., Zamilpa A., Jiménez-Ferrer C.I., Tortoriello J., Herrera-Ruiz M.: Diuretic effect of compounds from Hibiscus sabdariffa by modulation of the aldosterone activity. Planta Med. 2012. Vol:78. 1893-1898.
- ↑ Siddiqui W.A., Shahzad M., Shabbir A., Ahmad A.: Evaluation of anti-urolithiatic and diuretic activities of watermelon (Citrullus lanatus) using in vivo and in vitro experiments. Biomed Pharmacother. 2018. Vol:97. 1212-1221.
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek szakvéleménynek. Gyógyszer szedése előtt orvosi és/vagy gyógyszerészi konzultáció szükséges. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |










