Terhesség
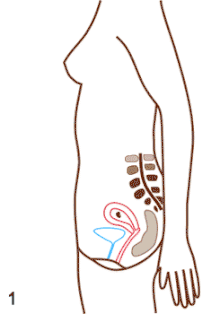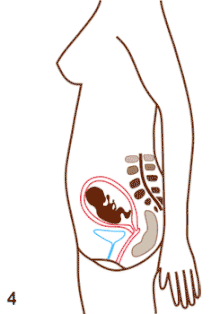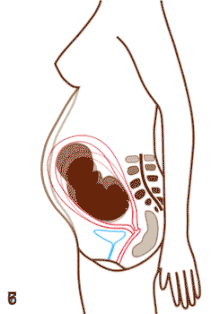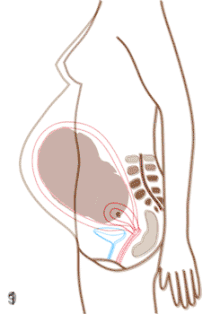

A terhesség vagy várandósság (graviditás, a latin graviditasból) a nő méhében egy vagy több utód (a terhesség ideje alatt embrió, majd magzat) kihordása.[1] Az emberi terhesség az egyik legtöbbet tanulmányozott emberi állapot. A legtöbb terhesség során csak egy gyermek kihordására kerül sor, de lehetséges két vagy több magzat kihordása (ikerterhesség) is. A terhes nők gondozásával általában szülésznő (bába) vagy szülész-nőgyógyász szakorvos foglalkozik. Állatok esetében a vemhesség kifejezés használatos.
A terhesség megállapításához a legfontosabb jel a menstruáció elmaradása, bár lehetséges, hogy a nő a terhesség alatt továbbra is menstruál. A tényleges teherbe esés után a nő szervezetében megváltozik a hormonegyensúly. A terhességi tesztek ezt a megváltozott hormonegyensúlyt mutatják ki.[2][3]
Az emberi terhesség általában 38 hétig tart a fogantatástól (hossza 255...266 nap), vagyis kb. 40 hétig az utolsó menstruációs időszak végétől. A 36. héttől, a várandósság utolsó heteiben a has "leszáll", hiszen a magzat pozíciója megváltozik: a feje lejjebb kerül a medencébe, a szülőcsatorna közelében helyezkedik el. A WHO meghatározása szerint a normális szülés a terhesség 37 és 42 hete között következik be. A 37. hét előtt koraszülésről, a 42. hét után túlhordásról van szó.
Fogalmak[szerkesztés]
A terhesség megállapítására a legbiztosabb módszer a nőgyógyászati vizsgálat. Ennek pozitív eredménye után szokás „terhességről”, illetve „terhes nőről” beszélni. A magyar nyelvben használatosak még az „áldott állapot”, „másállapot”, „várandósság” kifejezések is.
A terhesség első 8 hetében az utód megnevezése általában embrió, míg a terhesség második hónapjától kezdve magzat (foetus vagy fetus).
A terhességet általában három, egyenlő hosszúságú szakaszra vagy trimeszterre osztják fel: az első trimeszter során a legnagyobb az esélye a terhesség megszakadásának (az embrió természetes halála által), a második trimeszterben a magzat fejlődése és életfunkciói már könnyen figyelemmel tarthatók, míg a harmadik trimeszter kezdetétől számítva a magzat már általában életképes a koraszülést követően is.
Szakaszai[szerkesztés]
Megtermékenyítés és fogantatás[szerkesztés]

A fogantatás akkor történik, amikor a női ivarsejtet (oocyta, pete v. óvum) a hímivarsejt v. ondósejt megtermékenyíti. A hímivarsejtek a szexuális aktus során kerülnek a nő hüvelyébe, ahol 48 órán át termékenyítőképesek maradnak. A két ivarsejt általában a petevezetékben találkozik. A születendő gyermek neme a megtermékenyítés pillanatában dől el és a hímivarsejt nemi kromoszómáitól függ.
A természetes, szexuális aktus keretén belül létrejövő megtermékenyítésen kívül lehetséges a terhesség előidézése mesterséges megtermékenyítéssel, amelynek két formája létezik: a hímivarsejtek bejuttatása a nyákcsatornába, a méhűrbe vagy a petevezetőbe, illetve a testen kívüli, in-vitro megtermékenyítés (utóbbit hívja a köznyelv „lombikbébinek”).
A megtermékenyített petesejt (zygota) első osztódására a méhkürtben kerül sor, az anya szervezetében ekkor már megindulnak azok a hormonális változások, amelyek révén a korai terhességet ki lehet mutatni. A megtermékenyült pete a méh üregében a hormonok által felkészített nyálkahártyára tapad, ritka esetben viszont a méhen kívül tapad meg. Ez a méhen kívüli terhesség, ami az anya és magzat életét veszélyeztető, esetenként sokáig tünetmentes állapot. Ennek kizárására is szolgál a terhesek rendszeres megfigyelése és vizsgálata - a terhesgondozás.
A terhesség hossza[szerkesztés]

A terhesség hossza általában az utolsó menstruációs ciklustól számított 280 nap vagy 40 hét, a legtöbb szülés a terhesség 37. és 42. hete között zajlik le.[4] A terhesség valójában a megtermékenyüléssel kezdődik, de leggyakrabban az utolsó vérzés első napjától számítják. Franz Karl Naegele módszere szerint a szülés várható időpontját úgy lehet kiszámolni, hogy az utolsó vérzés első napjához 1 évet kell adni, abból három hónapot levonni és még 7 napot hozzáadni (mivel 40 hét = 9 hónappal és 6 nappal). A szülés várható idejének meghatározásához esetenként figyelembe lehet venni, hogy első gyermek-e, a nő korát, etnikumát, a menstruációs ciklus hosszát stb.
A terhességet akkor tekintik normálisan befejezettnek, amikor a szülés a 37. hét és a 42. hét közé esik (259 és 294 nap). A 37. hét előtt világra jött magzatot koraszülöttként kezelik,[5] míg a 42. hét után már túlhordásról van szó.[6] Míg a koraszülöttek esetében az jelent kockázatot, hogy a magzat még nem elég fejlett az önálló életre, a 42. hét után a terhesség már mind az anya, mind a magzat szempontjából veszélyes lehet. Emiatt a szülészek általában a 40. hét után mesterségesen megindítják a szülést (burokrepesztéssel, infúzióval vagy méhszájba helyezett gyógyszerrel) vagy császármetszést végeznek.
Az angol orvosi nyelvben egyre inkább előtérbe kerül a preterm és postterm kifejezések használata, amelyek egyértelműen jelzik, hogy a szülésre a vártnál korábban vagy később került sor, és mellőzik a premature és postmature kifejezések használatát, amely bizonyos mértékű értékítéletet is hordoz és inkább a magzat fejlettségére utal, semmint a terhesség szakaszára.[7][8] A terhességek kevesebb mint 5%-a következik be a Naegele-módszerrel meghatározott napon, de a szülések 50%-a egy hetes intervallumon belül, és több mint 90%-a két hetes intervallumon belül lezajlik.[9]

A teherbeesés időpontjának meghatározása nemcsak a szülés várható időpontjának kiszámolása miatt fontos, hanem a terhesgondozás során végrehajtandó vizsgálatokat is ehhez időzítik. Az első ultrahangos vizsgálat során általában a nőgyógyász megerősíti a menstruációs ciklus alapján kiszámított teherbeesés időpontját, és amennyiben a kettő között jelentős eltéréseket tapasztal, további vizsgálatokra lehet szükség. Az ultrahangos vizsgálat általában a megtermékenyülés utáni 23–25.-ik napon tudja először kimutatni a terhességet (ekkor a magzat nem látszik még, csak a petezsák megléte).[10] Az első ultrahangos szűrést általában a terhesség 12. hetében végzik, ekkor a legnyilvánvalóbb fejlődési rendellenességeket ki lehet már szűrni.[11]
Szülés[szerkesztés]
A szülés során az anya méhében fejlődő magzat világra jön. A születéstől számítják a gyermek korát a világ legtöbb országában.
A szülés egyik előjele, hogy a terhes nő méhe rendszeresen összehúzódik, ezzel egyidőben a méhnyaknál található nyákdugó is távozik, illetve a méhnyak megkezdi kitágulását. A szülő nők többsége vaginálisan („természetes úton”) szüli meg gyermekét, a maradéknál orvosi vagy egyéb megfontolások miatt[12] császármetszést hajtanak végre. A szülést követően az anya szervezete nagy mennyiségű oxitocint termel, amely felkészíti az anya szervezetét a szoptatásra.
A terhesség megállapítása[szerkesztés]
A terhesség megállapítása többféleképpen lehetséges, a terhes nő saját maga is elvégezhet bizonyos teszteket, illetve igénybe veheti szülész-nőgyógyász szakorvos vagy szülőnő segítségét is.
A fogantatás után, a hormonális változások következtében, a legtöbb terhes nő különféle tüneteket észlel magán. Az egyik legfontosabb jel a menstruáció elmaradása. A megváltozott hormonegyensúly más tüneteket is okozhat, mint pl.:
- szokatlan ételek kívánása, vagy egyesek elutasítása
- fokozott étvágy
- reggeli émelygés
- a nemi szervek duzzadása és elszíneződése, a mellek feszülése, fokozott hüvelyváladékozás
- hangulati változások, felfokozott érzelmi állapot
- kismértékű hasfájás vagy vérzés az embrió beágyazódásakor
- a méhnyak felpuhulása
A terhességet házilag a terhességi teszttel lehet kimutatni, amely a vizeletben jelen lévő human chorionic gonadotropin (hCG) nevű hormon jelenlétére reagál, amelyet a kialakuló placenta, pontosabban a hólyagcsírának az a része, amelyből később a méhlepény lesz, termel. A legtöbb terhességi teszt igen érzékeny és ma már ritka a téves pozitív eredmény előfordulása.[13] A klinikai vérvizsgálat még ennél is érzékenyebb, és rendszerint a beágyazódás utáni 6–8. napon (vagyis a megtermékenyülést követő 12. napon) már képes kimutatni a terhességet, míg a házi, vizeleten alapuló teszteknek a beágyazódás után kb. 12–15 nap kell. Mindkét tesztre igaz, hogy csak a terhesség tényét tudják kimutatni és nem tudják meghatározni az embrió korát.
A terhesség megállapításának legpontosabb módja a nőgyógyászati vizsgálat, amely nemcsak a terhesség tényét, hanem az embrió korát, vagyis a fogantatás idejét is meg tudja határozni az ultrahangos vizsgálat segítségével. A modern ultrahangos készülékek meglehetősen nagy segítséget nyújtanak ebben a tekintetben, de a legtöbb orvos a terhesség idejének megállapításában és a szülés várható idejének kiszámításában a nő utolsó menstruációs ciklusának első napját fogja figyelembe venni. Ugyanis, hacsak a nő szexuális élete korlátozott volt, vagy valamilyen termékenységi kezelést kapott, a fogamzás pontos idejének meghatározása nem lehetséges. Olyan egyértelmű jelek, mint pl. a reggeli rosszullét híján, némelyik nőben fel sem merül, hogy terhes lehet.
A terhesség fiziológiája[szerkesztés]

A terhességet általában harmadokra, idegen szóval trimeszterekre osztják fel,[14] amelyek nem jelentenek élesen elkülöníthető szakaszt a terhesség lefolyásában vagy a magzat fejlődésében, de segítenek az egyes változások megértésében, nyomon követésében.
Az első trimeszter[szerkesztés]
-
A méh és az embrió a 4. hét végén
-
A méh és az embrió a 8. hét végén
-
A méh és az embrió a 12. hét végén
Az utolsó menstruáció első napjától a 12. hétig tartó időszakot nevezik első trimeszternek. Ez az embrionális fejlődés szakasza: a megtermékenyített petesejtből fokozatosan hólyagos szerkezetű embrió v. hólyagcsíra lesz. A hólyagcsíra külső része, amelyből később a méhlepény lesz, ekkor kezdi el termelni a human chorionic gonadotropin (hcG) hormont, amely az anya petefészkét arra serkenti, hogy progeszteront termeljen. A progeszteron hatására a méh fala felkészül az embrió befogadására, majd a beágyazódott embrió körül a méh véredényei megduzzadnak és a hajszálerek megsokszorozódnak így biztosítva az embriónak a szükséges tápanyagokat. A külvilágnak ekkor még nem nyilvánvaló a terhesség ténye, mivel a méh mérete még nem akkora, hogy ez a várandós anya környezetének egyértelmű legyen.
A beágyazódás a legtöbb nő számára észrevétlenül zajlik, de egyesek kismértékű vérzést, hasi görcsöket tapasztalhatnak. A beágyazódás után kezd kifejlődni a méhlepény (placenta), amely a magzat számára biztosítja a szükséges tápanyagokat az anya szervezetéből. A méhlepény részben a méh belső részét borító nyálkahártyából (decidua vagy hullóhártya), részben pedig az embriót körbefogó vékony külső ectoderma rétegből (trophoblast) fejlődik ki. A köldökzsinór köti össze a magzatot a méhlepénnyel.
Az első trimeszter során az embrió igen látványos mennyiségi és minőségi fejlődésen megy keresztül, pl. 9 hetes korára a magzat képes szopni az ujját, lenyelni a magzatvizet, képes fejét előre-hátra mozgatni, a nyelvét mozgatni és sóhajtani[15] A lány magzatokban ekkor már azonosítható a méh és megkülönböztethetővé válnak a külső ivarszervek.
Ekkor tapasztalhatják a terhes nők a reggeli rosszullétet, amely kb. 70%-uknak okoz kisebb-nagyobb problémákat az első trimeszter során. A mellbimbók és a bimbóudvar a nő szervezetében található hormonok hatására sötétebb színű lesz.
A második trimeszter[szerkesztés]
-
A méh és az embrió a 16. hét végén
-
A méh és az embrió a 20. hét végén
-
A méh és az embrió a 24. hét végén
A 12. és 24. hét közötti időszakot nevezik második trimeszternek. A legtöbb terhes nő ekkor energikusnak érzi magát, megjelennek a terhesség külső látható jelei, illetve megindul a súlygyarapodás. A 20. hétre a méh eredeti méretének akár 20-szorosára is kitágul, hogy befogadja a fejlődő magzatot. Ebben az időszakban a magzat mozgása már az anya számára is észrevehető lesz, a legtöbb nőnél ez a 20. és 21. hét között kezdődik (esetleg a 19. héten, ha már volt terhes). A méhlepény ekkorra teljesen kifejlődött, a magzat teste pedig már képes pl. inzulin kiválasztására és vizeletürítésre.

A harmadik trimeszter[szerkesztés]

A terhesség utolsó három hónapjában kerül sor a legnagyobb mértékű súlygyarapodásra a terhes nők többségénél.[16] A magzat súlya is rohamosan gyarapodik - akár 28 grammot naponta. A terhes nő hasának alakja is megváltozik a terhesség utolsó szakaszában, ahogyan a magzat befordul a szülési testhelyzetbe,[17] vagyis normális esetben a feje a medencében fog elhelyezkedni.
A harmadik trimeszterben a magzat egyre többet és egyre erőteljesebben mozog, a magzat mozgása esetenként olyan erőteljes, hogy a külvilág is megfigyelheti, illetve az anyának kellemetlen is lehet. Néhány nőnél megfigyelhető, hogy a köldöke kifelé fordul a méh nyomása miatt. A terhesség alatti súlygyarapodás, illetve az egyre növekvő magzat miatt ebben a szakaszban a nőknek számos panaszuk van, mint pl. hátfájás, állandó vizelési inger, gyomorégés stb. A magzati mozgások felkészítik a születendő babát a „külvilágra”, a méhen belüli mozgások segítségével javul az agy, a szem és az izmok koordinációja.
A terhesség előrehaladtával egyre nő a koraszülött magzatok túlélési esélye is: míg a 22. hét előtt született magzatok közül egy brit tanulmány szerint egy sem élte túl a koraszülést, a 24. hét után 36%, a 25. hét után 45% a túlélési esély[18][19][20] a modern intenzív ellátásnak köszönhetően.[21]
Az egyre korszerűbb orvosi beavatkozások ellenére is a koraszülés jelenti az egyik legnagyobb kockázatot a magzat életére és későbbi egészségére nézve: hazánkban[22] a kis súlyú újszülöttek csoportjában történik a neonatális halálesetek 80%-a és a neonatális megbetegedések 70%-a és az életben maradottak között is gyakrabban alakulnak ki maradandó betegségek.
A magzat fejlődése a terhesség során[szerkesztés]
A terhesség kilenc hónapja alatt a magzati fejlődést nagyjából két szakaszra lehet osztani: az első két hónapban az embrionális szakasz, majd ezt követi a magzati szakasz. A magzati szakasz kezdetével lényegesen lecsökken a spontán vetélés veszélye (minden száz felismert terhességből 12–15 végződik vetéléssel a terhesség első felében).[23][24] Az embrionális kor végére felismerhetők a születendő gyermek főbb szervei, mint a kezek, lábak, az agy, belső szervek stb. A magzati korszak kezdetén a magzat általában 30 mm hosszú, a szívverése kivehető az ultrahangos készüléken, tudja a fejét biccenteni és a testét mozgatni.[25]
A magzat agyának aktivitását a terhesség 5. és 6. hetében lehet először észlelni, bár ekkor még ez nem jelenti a tudatosság kezdetét. A szinopszisok a 17. hét körül kezdenek kialakulni és a 28. héttől nagy ütemben szaporodnak, egészen a szülés utáni 3–4. hónapig. A 24-25. körül a koraszülött magzat, igaz csak intenzív ellátással, de már életképes marad.[26]
-
Embrió a terhesség 6. hetében (4. héttel a megtermékenyítést követően)[27]
-
Magzat a terhesség 10. hetében[28]
-
Magzat a terhesség 20. hetében[29]
-
Magzat a terhesség 40. hetében[30]
-
A terhes nő méhe és belső szervei a terhesség 1. hónapjában
-
A terhes nő méhe és belső szervei a terhesség 3. hónapjában
-
A terhes nő méhe és belső szervei a terhesség 5. hónapjában
-
A terhes nő méhe és belső szervei a terhesség 9. hónapjában
A magzat fejlődését leggyakrabban az ultrahangos vizsgálat segítségével követik nyomon: Magyarországon az első trimeszterbeli terhességi ultrahang-szűrővizsgálatot szakmai protokoll szabályozza és a terhes nők közel 90%-a rész vesz a szűrővizsgálatokon.[23] A modern, háromdimenziós készülékek lényegesen több információt, részletesebb képet biztosítanak, mint elődeik.[31] A háromdimenziós képek a leendő szülők körében is igen népszerűek, esetenént a születendő gyermek arca is felismerhető.
-
Kb. 8 cm hosszú magzat a terhesség 14. hetében
-
Hüvelykujját szopó magzat a 17. héten
-
Magzat a 20. héten
Fiziológiai változások a nő szervezetében[szerkesztés]

A magzat fejlődésének biztosítása érdekében a nő szervezetében jelentős változások zajlanak le a terhesség során.
Hormonális változások[szerkesztés]
A terhesség során[32] a terhességi hormonok gondoskodnak arról, hogy az anya szervezete a magzat fejlődéséhez megfelelő környezetet biztosítson, illetve felkészüljön a szülésre és a szoptatásra.[33] A megtermékenyülés, a terhesség fejlődése, a szülés és a szoptatás is függ a neuroendokrin rendszer jól összehangolt működésétől.
Implantáció[szerkesztés]
A megtermékenyülést követően a zigóta a méh felé vándorol a petevezetékben, miközben a HCG (human chorionic gonadotropin) hormon kiválasztásával jelzi az anya szervezetének a megtermékenyülést. Az eleinte a corona radiata, majd később a sárgatest által termelt progeszteron akadályozza meg, hogy az anya immunrendszere a zigóta ellen forduljon. A sárgatest termeli emellett a relaxint, amely a méh összehúzódásait gátolja. A terhesség 12. hetétől kezdve a méhlepény hormontermelése átveszi a sárgatest szerepét.
A méhlepény hormontermelése[szerkesztés]
A méhlepény, illetve a trophoblast elsőként a HCG hormont termeli, amelynek szintje kb. a terhesség 10. hetén éri el a maximumot és ezt követően stagnál. Fő funkciója a sárgatest működésének fenntartása, a progeszteron és a relaxin termelésének serkentése, az anya pajzsmirigyműködésének serkentése és a magzatban a belső és külső nemi szervek differenciálódásának elősegítése. A HCG hormont használják a terhesség megállapításához is, mivel már 10-12 nappal az utolsó peteérés után kimutatható a vérből.
A humán placentáris lactogen (HPL) hormon a trophoblast sejtek legfontosabb hormonja, a fogantatás utáni második héttől kezdve szintje folyamatosan emelkedik a vérben a terhesség 34. hetéig. A hormon biológiai szerepe nem ismert, de szabályozza a magzat glükóz és aminosav ellátását. A hormon hatására csökken az anya szervezetének inzulin-érzékenysége, megnő a vér vércukor-szintje, serkenti a lipolízist, illetve a vérben megnöveli az aminosavak koncentrációját. Laktogén hatása is van, mivel hatására az emlő mirigysejtjeinek száma megnő.
A lepényi corticotrop releasing hormon (CRH) szintje a második trimeszter közepéig alacsony, a terhesség utolsó hónapjában ugrik meg a koncentrációja. Feltehetően a magzati szervezet stressztűrését, illetve a szülésre való felkészülést szabályozza. A CRH által serkentett prostanoid hormon termelése és nagy mennyiségű felszabadulása az oxitocinnal együtt felelős a szülés megindulásáért.
A lepényi activin és inhibin hormonok nevüket a follikuluszstimuláló hormon (FSH) előállítását serkentő, illetve gátló hatásuk alapján kapták. Az inhibin a terhesség során a gonadotropin sejtek működésének és ezzel az ovuláció gátlásáért felelős. Az activinnel együtt a trophoblast sejtek működését irányítják. Az activin szabályozza a HCG hormon termelését, a morfogenezist (az embrió differenciálódását), összességében a lepény és a decidua működését irányítja.
A terhesség során a lepény termeli a progeszteron és ösztrogén hormonokat is, bár a lepény csak az ösztrogén-szintézis kezdeti és végső lépéseit tudja elvégezni. A terhesség alatti ösztrogéntermelés a méhlepény és magzati mellékvese kéreg együttműködésének eredménye. A terhesség 7. hete után a lepény fokozódó mennyiségű ösztradiolt állít elő anyai és magzati eredetű prekurzorokból. Az ösztron termelés párhuzamos az ösztradioléval. Az ösztriol a 9. héttől mutatható ki az anyai vérsavóból és elsősorban a lepény terméke. A progeszteron 90%-ban anyai és 10%-ban magzati eredetű koleszterolból termelődik a lepényben.
A decidua hormontermelése[szerkesztés]
A decidua (vagy hullóhártya) a méhnyálkahártya része, amely a méh falát borítja a terhesség alatt és a szüléskor lehámlik a placentával együtt. A decidua elsősorban a prolaktin, relaxin, HPL, prostanoid hormonok, szomatosztatin hatású peptidek, trombocita aktiváló faktor (PAF) és béta endorfinok kiválasztásáért felelős.
Laktáció[szerkesztés]
A progeszteron és ösztrogén hormonok felelősek a szoptatás előkészítéséért: az ösztrogén a mirigyjáratok („ductus”), a progeszteron az alveolusok számának növekedését okozza. A terhesség során az emlőmirigyek fejlődését az ösztradiol, a progeszteron, a prolaktin, illetve a pajzsmirigyhormonok és az inzulin együttesen szabályozzák. A harmadik trimeszter során az emlőmirigyek már megtelnek kolosztrummal, majd a szülés utáni napokban a prolaktin hormon kiválasztásának hatására beindul a tejtermelés.
Még fel nem fedezett terhesség[szerkesztés]
Statisztika szerint minden 500. terhesség a még fel nem fedezett terhesség kategóriájába tartozik.[34] Lehetséges okok, hogy miért nem veszik észre a terhességet:
- rendszertelen menstruáció.
- fogamzásgátló tabletta szedése közbeni terhesség
- terhesség első pár hónapjában is rendszeres a menstruáció
- teltebb testalkat
Kapcsolódó szócikkek[szerkesztés]
- Terhességmegszakítás
- Terhességi-gyermekágyi segély
- Couvade-szindróma
- Méhlepény
- Menstruációs ciklus
- Méh (anatómia)
Jegyzetek[szerkesztés]
- ↑ The WHO Reproductive Health Library. Pregnancy and childbirth
- ↑ A terhesség jelei, kimutatásának módja Archiválva 2009. február 20-i dátummal a Wayback Machine-ben - Dr. Végh György és Dr. Zsirai László: Biztonságos szerelem
- ↑ Terhességi teszt otthon Archiválva 2010. február 16-i dátummal a Wayback Machine-ben - babazo.hu
- ↑ A szülés várható időpontjának kiszámítása. [2009. július 25-i dátummal az eredetiből archiválva]. (Hozzáférés: 2009. október 8.)
- ↑ Koraszülés. [2009. október 4-i dátummal az eredetiből archiválva]. (Hozzáférés: 2009. október 8.)
- ↑ Túlhordás
- ↑ Definition of Premature birth. Medicine.net. [2009. július 9-i dátummal az eredetiből archiválva]. (Hozzáférés: 2008. január 16.)
- ↑ Lama Rimawi, MD: Premature Infant. Disease & Conditions Encyclopedia. Discovery Communications, LLC., 2006. szeptember 22. (Hozzáférés: 2008. január 16.)
- ↑ Dr Sally Tracy: Having a Great Birth in Australia ed. David Vernon, Australian College of Midwives, 2005, p22
- ↑ Rendelő - babanet.hu
- ↑ ultrahangról röviden – a kisbabát várók számára
- ↑ Divat a császármetszés?
- ↑ Terhességi tesztek. [2009. február 20-i dátummal az eredetiből archiválva]. (Hozzáférés: 2009. október 7.)
- ↑ Embrionális fejlődési kor. [2012. január 18-i dátummal az eredetiből archiválva]. (Hozzáférés: 2019. augusztus 13.)
- ↑ A születés előtti fejlődés biológiája
- ↑ Terhesség alatti súlygyarapodás, babanet.hu
- ↑ A magzat elhelyezkedése a méhen belül, babanet.hu
- ↑ Nem sokat javult 12 év alatt a koraszülöttek túlélése, vital.hu
- ↑ Elizabeth S Draper, Bradley Manktelow, David J Field, David James (1999.. október). „Prediction of survival for preterm births by weight and gestational age: retrospective population based study”. British Medical Journal 319 (7217), 1093–1097. o.
- ↑ David J Field, Jon S Dorling, Bradley N Manktelow, Elizabeth S Draper (2008.. május). „Survival of extremely premature babies in a geographically defined population: prospective cohort study of 1994-9 compared with 2000-5”. British Medical Journal 336 (7655), 1221–1223.. o.
- ↑ Iams JD, Romero R, Culhane JF, Goldenberg RL (2008. January). „Primary, secondary, and tertiary interventions to reduce the morbidity and mortality of preterm birth”. Lancet 371 (9607), 164–75. o. DOI:10.1016/S0140-6736(08)60108-7. PMID 18191687.
- ↑ "A koraszülés megelőzése - kockázatkezelés a perinatális ellátásban Archiválva 2011. december 27-i dátummal a Wayback Machine-ben - Baross utcai szülészeti esték (61)
- ↑ a b A terhesség első trimeszterében ultrahanggal diagnosztizált subchorialis és retroplacentaris haematomák klinikai jelentősége (Dr. Nagy Sándor doktori (Ph.D.) értekezése, Budapest, 2005)
- ↑ Q&A: Miscarriage (BBC News):“The risk of miscarriage lessens as the pregnancy progresses. It decreases dramatically after the 8th week.”
“Women’s Health Information Archiválva 2007. április 30-i dátummal a Wayback Machine-ben”, Hearthstone Communications Limited: “The risk of miscarriage decreases dramatically after the 8th week as the weeks go by.” - ↑ Prechtl, Heinz. "Prenatal and Early Postnatal Development of Human Motor Behavior" in Handbook of brain and behaviour in human development, Kalverboer and Gramsbergen eds., pp. 415-418 (2001 Kluwer Academic Publishers).
- ↑ Illes, Judy. Neuroethics: Defining the Issues in Theory, Practice, and Policy (Oxford University Press 2006): "The first sign of electrical brain activity occurs at the end of week 5 and the beginning of week 6 (Brody 1975). This is far from the beginning of conscious brain activity; it is primitive neural activity. [...] synapses start forming during week 17 and multiply rapidly around week 28, continuing at a rapid pace up until 3-4 months after birth. However, despite all this amazing and rapid growth and development, it is not until week 23 that the fetus can survive, with major medical support, outside of the womb. Before this, the fetus is simply laying the foundations for a brain--a very different thing from having a sustainable human brain."
- ↑ 3D Pregnancy Archiválva 2007. szeptember 27-i dátummal a Wayback Machine-ben (Image from gestational age of 6 weeks). A kép forgatható, háromdimenziós változata elérhető itt Archiválva 2007. szeptember 14-i dátummal a Wayback Machine-ben.
- ↑ 3D Pregnancy Archiválva 2007. szeptember 27-i dátummal a Wayback Machine-ben (Image from gestational age of 10 weeks). A kép forgatható, háromdimenziós változata elérhető itt Archiválva 2007. szeptember 16-i dátummal a Wayback Machine-ben.
- ↑ 3D Pregnancy Archiválva 2007. szeptember 27-i dátummal a Wayback Machine-ben (Image from gestational age of 20 weeks). A kép forgatható, háromdimenziós változata elérhető itt Archiválva 2007. szeptember 16-i dátummal a Wayback Machine-ben.
- ↑ 3D Pregnancy Archiválva 2007. szeptember 27-i dátummal a Wayback Machine-ben (Image from gestational age of 40 weeks). A kép forgatható, háromdimenziós változata elérhető itt Archiválva 2007. szeptember 16-i dátummal a Wayback Machine-ben.
- ↑ Dimitrova V, Markov D, Dimitrov R (2007). „[3D and 4D ultrasonography in obstetrics]” (bolgár nyelven). Akush Ginekol (Sofiia) 46 (2), 31–40. o. PMID 17469450.
- ↑ Dr. Aranyosi János: A terhesség endokrinológiája Archiválva 2010. január 8-i dátummal a Wayback Machine-ben
- ↑ Az anyai szervezet változásai a terhesség hatására Archiválva 2009. október 1-i dátummal a Wayback Machine-ben, drimmun.com
- ↑ Terhesség jelek nélkül







![Embrió a terhesség 6. hetében (4. héttel a megtermékenyítést követően)[27]](http://upload.wikimedia.org/wikipedia/commons/a/aa/6_weeks_pregnant.png)
![Magzat a terhesség 10. hetében[28]](http://upload.wikimedia.org/wikipedia/commons/c/c4/10_weeks_pregnant.png)
![Magzat a terhesség 20. hetében[29]](http://upload.wikimedia.org/wikipedia/commons/3/3f/20_weeks_pregnant.png)
![Magzat a terhesség 40. hetében[30]](http://upload.wikimedia.org/wikipedia/commons/e/ea/40_weeks_pregnant.png)