Keratoconus
| Keratokónusz | |
![A többeslátás szimulációja, amit a keratokónuszos beteg tapasztal. Egy gyertya sok fénynek látszik, amelyek zavaróan egymásba futhatnak. Nottingham[1]](http://upload.wikimedia.org/wikipedia/commons/thumb/b/b5/Kc_simulation.jpg/250px-Kc_simulation.jpg) | |
| A többeslátás szimulációja, amit a keratokónuszos beteg tapasztal. Egy gyertya sok fénynek látszik, amelyek zavaróan egymásba futhatnak. Nottingham[1] | |
| Leírás | |
| Érintett szervek | szem |
| Főbb tünetek | Többeslátás, asztigmia, rövidlátás |
| OMIM | |
| DiseasesDB | 7158 |
| MedlinePlus | 001013 |
A Wikimédia Commons tartalmaz Keratokónusz témájú médiaállományokat. | |
A keratoconus (ejtsd: keratokónusz; a görög kerato- szaru, szaruhártya; és konos kúp szavakból), a szem degeneratív rendellenessége, melynél a szaruhártyában bekövetkező strukturális változások miatt annak egy része elvékonyodik és kúpszerűen kiemelkedik a szemfelszín normális görbületéből.
A keratoconus lényegesen torzíthatja a látást, gyakori a kettőslátás, fénycsíkok észlelése, valamint a fényérzékenység. Általában kamaszkorban (12-19 évesen) diagnosztizálják, legsúlyosabb formáját pedig a beteg 20-as, 30-as éveiben érheti el. Ha mindkét szemet érinti, a látásromlás hatással lehet a járművezetési, olvasási képességre. Legtöbb esetben a kontaktlencse továbbra is lehetővé teszi a normális életvitelt. További romlás esetén műtéti beavatkozás válhat szükségessé, pl. kollagén cross-linking, intrastromális szaruhártya-gyűrű beültetése, vagy szaruhártya-átültetés. Ezzel együtt – az egyénileg kiszámíthatatlan lefolyása ellenére – a keratoconus gyakran kezelhető úgy, hogy a beteg életminősége semmilyen, vagy csak kismértékű romlást szenvedjen.
A keratoconus nagyjából minden ezredik embert érinti, gyakorisága országonként 1:500 és 1:2000 között változik.[2] A világ minden részén előfordul, bár gyakorisága a különböző etnikai csoportokban eltérő. A dél-ázsiaiak körében viszonylag gyakori. A differenciáldiagnózis nehézsége miatt azonban ezek az adatok nem pontosak. A betegség pontos oka még bizonytalan, de a szaruhártyában jelenlévő enzimek káros tevékenységével hozzák kapcsolatba. Down-szindrómásoknál az átlagosnál gyakrabban jelenik meg. A genetikai eredet valószínűsíthető, pusztán a hozzátartozók közötti átlagosnál nagyobb előfordulási gyakoriságból is.
Tünetek
A keratoconus kezdeti szakaszában csupán kisebb homályosodás lép fel a látásban, ekkor a beteg az olvasási/vezetési képességének csökkenését érzékelve általában szemüveg készítése céljából fordul orvoshoz illetve optikushoz.[3][4] Ebben a korai stádiumban a tünetek nem különböznek a szem bármely más szokványos fénytörési hibája által okozott problémáktól, így általában a szemüveg (esetleg hagyományos kontaktlencse) el is készül – annak ellenére, hogy ezek a látásjavító eszközök rendszerint a vizsgálatkor sem korrigálják a látást tökéletesen, sőt a gyártás ideje alatt nem ritkán bekövetkező további romlás következtében a páciens azt már annyira sem érzi megfelelőnek, mint a szemüvegpróba idején. Bár a progresszió nem folyamatos, évekre (esetleg végleg is) megtorpanhat, a változó fénytörés miatt időszakonként a szemüveg cseréje válik szükségessé. Az ismételt refraktométeres mérések – általában bizonyos szférikus tényező mellett – növekvő hengeres (cylinder) eltérést, más néven asztigmiát mutatnak. Emiatt a látásélesség minden távolságra (közelre és távolra is) csökken. Az éjszakai látásnál ez fokozottan jelentkezik, mivel ilyenkor a pupilla kitágul és a szaruhártya érintett területének nagyobb hányada vesz részt a látásban. A betegség általában mindkét szemet érinti, de eltérő fokban. Először az egyik szem kezd romlani, majd azt a másik több éves csúszással követi. A kialakuló deformáció a két szemen egymástól teljesen függetlenül megy végbe: a kónusz típusa, mérete, az általuk okozott asztigmia irányszöge eltérő lehet. Melléktünetként előfordulhat fénykerülés, szemfáradtság (pl. olvasáskor az erőlködés miatt), szemviszketés (a kiemelkedő kónusznál fellépő nagyobb súrlódás és a könnyfilm egyenetlenségei következtében),[3] de fájdalomérzet egyáltalán nem, vagy alig tapasztalható. A betegség korai szakaszában előfordulhat még az ún. floater-ek észlelése. Ezek a látómezőben úszkáló apró szálacskák általában bizonyos fokú rövidlátás, illetve az optimálisnál nagyobb görbületű törőközegek esetén válnak láthatóvá, a keratoconus pedig ezeket a tényezőket erősítheti (a kónusznál jóval nagyobb a felszín görbülete). A floaterek által okozott zavaró jelenség a további progresszióval párhuzamosan enyhülhet vagy teljesen meg is szűnhet.

Vizuális szempontból a keratoconus klasszikus tünete a többszörös szellemkép, más néven egyszemes többeslátás. Ez a hatás leginkább magas kontrasztú látvány esetén nyilvánul meg, úgymint egy fénypont sötét háttérben. Ilyenkor a keratokónuszos egy pont helyett sok példányt lát a pontból kaotikus mintázatban szétterülve. Ez a mintázat nem változik napról napra, de idővel új formákat vehet fel. A jelenség az optikai értelemben vett kómához[5][6] hasonló, de ez esetben akkor is megnyilvánul, ha a tárgy (fényes pont) a szem főtengelyében van, a fénysugarak elméleti találkozási pontjából kiinduló üstökösszerű csóvaként. Az ékszerű alakzat csúcsa az ideális leképeződési pontban van, ahonnan halványodva nyúlik el és terül szét. Az alakzat hossza és szélessége a kónusszal együtt növekszik – összhangban az okozott asztigmia mértékével és irányával – mialatt lassan legyezőszerű formát vesz fel. Az effektus éjszakai közlekedéskor (világítási célú és közlekedési lámpáknál), valamint tévénézéskor is nagyon zavaró lehet (a képernyőn elhelyezett emblémák többszöröződése), olvasáskor pedig térbeli hatású betűkként, súlyosabb esetben a sorok egymásra vetülésében jelenik meg. Gyakran megfigyelhető még a fényforrásoknál kialakuló látványban csíkozottság, valamint az ún. csillámlás (lens flare) következményei: a szabálytalan fénytörés miatt a napfényt visszaverő felületeknél amorf fényfoltok megjelenése, vagy a látómezőn kívül eső erős oldalfény esetén a látvány kontrasztjának és szaturációjának csökkenése. A csillámlás természetesen egészséges szemű embernél is előforduló jelenség, keratoconus esetén azonban ezek hatványozottan nyilvánulnak meg. Ritka esetben előfordulhat, hogy a páciens által látott képen a tárgyak az alany szívverésével szinkronban kissé elmozdulni látszanak egymáshoz képest (a szemnyomás ingadozása által okozott deformáció).

A kónusz általában nem pontosan a szem közepén jön létre, hanem valamivel az alatt. Ebből következik egy, a betegséget karakteresen meghatározó tényező, az aszimmetria. Míg a szem szokványos fénytörési hibái (szférikus eltérés, ill. szabályos asztigmia) esetén a látvány megőrzi szimmetrikus, középpontra tükrözhető jellegét, addig keratoconus esetén a torzulásnak határozott iránya van – mely rendszerint nagyjából felfelé látszik mutatni. Sötét alapon elhelyezkedő pontszerű fényforrást (pl. tv, monitor LED-je) nézve a beteg a megjelenő kóma nagyobbik részét 45 és 135 fok között látja. Az aszimmetria abban is megnyilvánul, hogy ha egyenes peremű tárggyal eltakarjuk a szem alsó felét a kép kitisztul, míg ha a látómező felső részét takarjuk el a látvány még zavarosabb lesz. Amennyiben ennek egyéb oka (pl. korábbi sérülés) nem áll fenn, a lámpák fényének efféle egy irányba történő 'szétfolyását' észlelve legjobb mielőbb megfelelően felszerelt laborban topográfiás vizsgálatot kérni a keratokónusz megállapítása céljából az e téren tapasztalatlan orvosok hiábavaló szemüvegrendelési reflexeit megelőzendő.
Felismerése
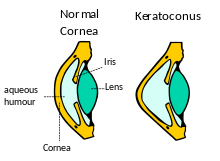
A fizikai vizsgálatok (vagy azok értékelése) előtt a szemész ill. optometrista rendszerint áttekinti a páciens kórtörténetét, az alapvető panaszokat és egyéb látással kapcsolatos tüneteket, esetleges korábbi szembetegségeket vagy sérüléseket melyek a látást jelenleg is befolyásolhatják, valamint a hozzátartozók között előfordult szembetegségeket. A látásélesség szokásos szemészeti táblás meghatározása után keratométerrel[7] megvizsgálják a szaruhártya lokális görbületét a keratoconusra utaló irreguláris asztigmiát keresve. A súlyosabb esetek meghaladhatják a készülék mérési képességeit.[4] További gyanús jeleket mutathat a retinoszkópia, melynél egy fénysugarat fókuszálnak a retinára és a visszavert fényt (reflex) figyelik a fényforrás előre-hátra billentése közben. A keratoconus azon körülmények közé tartozik, amelyek ún. olló-reflex (scissor reflex) hatást mutatnak: a beeső és visszavert fénycsík egy olló száraihoz hasonlóan mozog egymáshoz képest.[4][8] Általában refraktométeres vizsgálat is történik, de szabálytalan szemfelszín esetén ez csak egyfajta lokális optimumot (a legkevésbé rossz szemüveg paramétereit) határozza meg, szerepe csak másodlagos – ha a páciens a műszer adatai alapján összeállított próbaszemüveggel sem lát megfelelően, a képet zavarosnak látja, az utalhat az irreguláris asztigmiára. Önmagában a (szemüvegboltokban megszokott) fénytörésmérőre alapozott vizsgálat alkalmatlan a betegség észlelésére.
Keratokónusz gyanúja esetén réslámpás vizsgálattal keresik a betegség egyéb jellegzetes tüneteit.[9] Az előrehaladott esetek rendszerint könnyen észrevehető és félreérthetetlen jeleket szolgáltatnak a vizsgáló számára már a további tesztek előtt. Nagyjából az esetek felében megfelelő nagyításnál egy sárgásbarna vagy olívzöld gyűrű alakú elszíneződés figyelhető meg a szaruhártya szélein.[10] Ez a Fleischer-gyűrű, amit a corneális epitéliumban lerakódó vas-oxid hemosiderin (egy, a vasat a hemoglobinhoz hasonló módon megkötni képes vegyület, mely megbetegedéskor bizonyos szervekben káros módon felhalmozódhat) okoz. Túl vékony ahhoz hogy minden esetben kimutatható legyen, de kobaltkék szűrő alatt sokkal szembeszökőbbé válik.[4] Hasonlóan a betegek 50%-ánál jelennek meg a Vogt-barázdák, finom erővonalak melyeket a nyúlás és vékonyodás idéz elő a corneában.[10] A barázdák átmenetileg eltűnnek ha kis nyomást gyakorlunk a szemgolyóra.[4] Az erősen kiemelkedő kónusz V-alakú bemélyedést hozhat létre az alsó szemhéjon mikor a páciens tekintete lefelé irányul, ez a Munson-jel.[3] A keratoconus más klinikai tünetei általában jóval azelőtt megmutatkoznak hogy a Munson-jel világosan láthatóvá válna,[11] így – bár a betegség egy klasszikus tünete – lassan elveszíti elsődleges diagnosztikai jelentőségét.
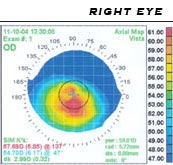
A pontosabb elemzéshez korábban (Placido-korong néven is ismert) kézi keratoszkópot használtak, amely egyszerű, nem invazív módon képes ábrázolni a szaruhártya felszínét, koncentrikus fényköröket a szemre vetítve. Sokkal részletesebb adatokhoz lehet jutni a manapság elterjedt cornea-topográfia révén, melynél automatikus berendezés vetíti a megvilágított mintázatot a corneára, s a készített digitális felvételek elemzésével határozza meg annak felszínrajzát. A topografikus térkép jelzi a torzulásokat és hegesedéseket a szaruhártyán, keratoconus esetén a felszín görbületének jellegzetes meredekebbé válását mutatva rendszerint a szem középvonala alatt.[12] A technikával pillanatfelvétel készíthető a deformáció mértékéről és kiterjedéséről, kiindulási alapot adva a progresszió fokának értékeléséhez. Különösen fontos az eljárás a rendellenesség korai fázisaiban való észleléséhez, amikor egyéb tünetek még nem jelentkeznek.[13]
Ha a keratoconust megállapítják, annak foka többféle szempontból is besorolható:[14]
- A görbület legnagyobb meredeksége szerint: enyhe (< 45 D), előrehaladott (<= 52 D), vagy súlyos (> 52 D);
- A kónusz alakja szerint: bimbó (kis méretű [max. 5 mm], meredek szélű, paracentrális [középponthoz közeli] és kissé lefelé, az orr felé helyezett), ovális (nagyobb [5-6 mm], középpont alatti és halánték felé billenő ellipszis alakú, gyakran csúcsi előeséssel), vagy glóbusz (6 mm-nél nagyobb, gömb alakú, a cornea 75%-át is érintheti);
- A szaruhártya vastagsága szerint: enyhe (> 506 μm), közepes (>= 446 μm), vagy előrehaladott (< 446 μm).
A cornea-topográfia növekvő elterjedésével ezen meghatározások használata lassan háttérbe szorul.[14] A pontosabb mérőszámok közül a szem közepén és a cornea legvékonyabb pontján – a kónusz csúcsánál – mért meredekségi (D) és vastagság-adatok (μm) együttesen rendszerint komplexebb képet adnak a pillanatnyi állapotról.
Fiziológiája

Az alapos kutatások ellenére a betegség eredete ismeretlen.[12] Az eredmények szerint több különböző tényező összejátszásának eredménye: genetikai, környezeti vagy sejtes. Bármelyik lehet az oka.[15][16] A keratokónusz a Bowman-réteg bomlásával fejlődik,[4] ami az epithélium és a stroma között helyezkedik el. Amikor ez a kettő érintkezik, akkor olyan sejtes és szerkezeti változások mennek végbe, amelyek tovább rombolják a szaruhártyát. A beteg szaruhártyán vegyesen találhatók bomló és sebből gyógyult területek. A hegesedés az elfajulás egyik aspektusának tekinthető: ezzel szemben egy újabb, nagy méretű, több központú tanulmány szerint a kontaktlencsék által okozott kidörzsölődés több mint kétszeresére növeli ennek arányát.[17]
Sok tanulmány megfigyelte a proteázok aktívabbá válását a szaruhártyában,[15] az inhibitorok egyidejű csökkent működésével. A proteázok a stroma elbontják egyes kollagén kapcsolatait.[18] Mások azt sugallják, hogy az aldehid dehidrogenáz felelős lehet a szabad gyökök termelődéséért, és a szaruhártya oxidálódásáért.[19] A szaruhártyában okozott károk annak elvékonyodásához és mechanikai szilárdságának csökkenéséhez vezetnek. Ugyan a keratokónuszt nem gyulladásos betegségnek tekintik, egyes kutatások szerint a merev kontaktlencsék viselése a gyulladásjelző citokinek, például IL-6, TNF-alpha, ICAM-1, és VCAM-1 felszaporodásához vezet.[20]
Megfigyeltek genetikai tényezőt is.[21] Családi halmozódást mutat,[22] és az egypetéjű ikrek is vagy mindketten betegek, vagy egyikük sem.[9] Egy közeli családtag keratokónusza esetén nem ismerik a pontos kockázatot, de mindenképpen nagyobbra teszik, mint a népesség többi tagjánál. A becslések 6% és 19% között mozognak.[23] Két, nagy, homogén népességeket bevonó kutatás gyanús géneket talált a 16q és a 20q kromoszómákon.[23] A legtöbb genetikai kutatás autoszomális domináns öröklésmenetet valószínűsít. Egy ritka, de annál súlyosabb, autoszomális domináns öröklődésű, elülső poláris hályoghoz társuló keratokónusz mutáció a mir-184 magrégióban helyezkedik el, ami a lencse elülső részében és a szaruhártyában fejeződik ki.[24] Gyakrabban jelenik meg Down-szindrómásoknál, de kapcsolatukat nem sikerült eddig bizonyítani.[25]
A keratokónusz társulhat atópiás betegségekkel, mint asztma, allergia és ekcéma,[26] és nem ritka, hogy mindezek a betegségek egy emberen jelennek meg. A keratokónusz kapcsolódik a Down-szindróműához és a Marfan-szindrómához.[26] Több kutatás szerint a szem dörzsölgetése súlyosbítja a betegséget, ezért a betegeket eltanácsolják ettől a gyakorlattól.[27][28][29][30][31][32] LASIK műtét után is megfigyeltek keratokónuszt.[33]
Kezelése
Kontaktlencsék

A keratokónusz korai szakaszában a szemüveg vagy a lágy kontaktlencsék elegendők az enyhe asztigmatizmus korrigálására. A betegség előrehaladásával azonban ezek már nem képesek javítani a látásélességet, ezért áttérnek a merev kontaktlencsékre (RGP). Ezek megfelelő látásélességet biztosítanak, de nem állítják meg a további romlást.[34]
A merev kontaktlencsék azzal is javítják a látást, hogy közöttük és a szaruhártya között felgyülemlett könny kiegyenlíti a szaruhártya felszínének szabálytalanságát. A keratokónuszos betegek számára több speciális kontaktlencsetípus is rendelkezésre áll. A betegek kétféle specialistát is látogathatnak, akik közül az egyik a keratokónusszal, a másik a megfelelő kontaktlencse kiválasztásával foglalkozik. A szabálytalan kónusz nehéz feladatot jelent,[15] és az illesztőnek magának kell legyártania az optimálisan stabil, kontakt és meredek kontaktlencsét. További próbálgatásra is szükség lehet.[11]
A keratokónuszos betegek számára készített hagyományos kontaktlencsék merevek, habár a gyártók speciális lágy vagy hidrofil lencséket is gyártottak, sőt újabban szilikon hidrogél lencsékkel is kijöttek. A lágy lencsék alkalmazkodnak a szem felszínéhez, ezzel romlik a hatékonyságuk. Ezért hibrid lencséket fejlesztettek ki, amelyek középen merevek, és szélükön lágyak. Ennek ellenére a korai hibrid lencsék nem nyújtottak minden betegnek megfelelő korrekciót.[35] Emiatt felhagytak a korai lencsetípusok, például a SoftPerm gyártásával.[36] A hibrid lencsék negyedik nemzedéke már ennél szignifikánsabban jobb, egyszerre nyújtva a merev lencsék látásjavítását és a lágy lencsék kényelmét.[37] Az új technika módszerei megoldották a régebbi lencsék hibáit, így olyan kontaktlencséket gyártanak, amelyek illeszkednek a legtöbb beteg szeméhez.[38]
Egyes betegek a réteges lencseszerkezetben látják a megoldást, ahol is alul lágy, rajta merev kontaktlencsét hordanak, amelyek mindkettője javít valamit a látáson.[39] Egyes efféle lencsekombinációba szánt lágy kontaktlencséket úgy alakítanak ki, hogy jobban illeszkedjen rájuk a merev kontaktlencse. A kombináció illesztése tapasztalatot követel a szakértőtől és türelmet a betegtől.
A nagy, a szaruhártyán túlnyúló scleralis lencséket előrehaladott vagy nagyon szabálytalan keratokónusz esetén használják. Mivel a szemgolyó nagyobb részét borítják, stabilabban fekszenek.[40] Nagyobb méretük miatt kényelmetlenebbek lehetnek, de könnyebb kezelhetőségük miatt az idősek vagy a kevésbé ügyes betegek is használhatják.
A néhány év óta elérhető mini scleralis lencséket a hagyományos merev lencsék és a scleralis lencsék közötti átmenetnek tekintik. Csak a szaruhártyát fedik. Könnyűek, jól szellőznek, könnyen kezelhetők, ezért használhatják azok a betegek is, akiken már nem segítenek a lágy kontaktlencsék. Erre példa a SoClear.
Műtétek
Szaruhártya-átültetés
A keratokónuszos betegek 11–27%-a eljut odáig, hogy már nem lehet tovább korrigálni a látását a szaruhártya elvékonyodása vagy a kontaktlencsék általi kidörzsölődés miatt.[16][41][42] Ezen a szaruhártya-átültetés, vagy az áthatoló keratoplasztika segíthet. A keratokónusz az áthatoló keratoplasztika leggyakoribb oka; az ilyen eljárásoknak körülbelül a negyedére keratokónusz miatt kerül sor.[43] A szaruhártyának nincs közvetlen vérellátása, ezért nem kell a beteg és a donor vércsoportjának megegyeznie. A szembankok ellenőrzik a szaruhártyák egészségét és sejtes szerkezetét.

A lábadozási szakasz négy-hat hétig tart, és a látás helyreállása egy évig is eltarthat, de a legtöbb átültetés hosszú távon is nagyon stabil.[42] A National Keratoconus Foundation jelentése szerint az áthatoló keratoplasztika volt a legsikeresebb átültetési eljárás az összes átültetéses megoldás közül, legalább 95%-os eredményességgel.[16] A varratok három-öt év alatt tűnnek el, bár egyes szakaszait eltávolítják, ha irritációt okoznak.
Az Amerikai Egyesült Államokban járóbetegként kezelik, és a műtéthez a beteget csak lenyugtatják. Más országokban a műtétet általános érzéstelenítésben végzik. A műtétet évekig tartó utógondozás követi. A műtét után gyakran megjavul a látás, de még ha aktuálisan nem javul is, a korrigáló lencsék jobban illeszkednek a szabályosabb felszínhez. A leggyakoribb mellékhatások a kilökődés és a hibás érképződés. A látáscsökkenés ritka, a nehezen javítható látás valószínűbb. Kilökődés esetén az átültetést ismételten elvégzik, gyakran sikerrel.[44] Az átültetett szaruhártyában nemigen újul ki a keratokónusz; ha mégis, akkor azt az eredeti szaruhártya elégtelen eltávolításának, vagy a hanyag szűrésnek tulajdonítják.[45] Hogyha a gyógyulási szakaszban és azt követően néhány évben nem jelentkezett semmi probléma, akkor jók a további kilátások.
Szaruhártya gyűrűszegmens átültetés
A szaruhártya-átültetés modern alternatívája a szaruhártya gyűrűszegmens átültetés. A szaruhártya szélén kis bevágásokat ejtenek, és két vékony polimetil metakrilát ívet csúsztatnak mindkét stroma rétegei közé, majd lezárják a bevágást. A szeletek hatására a szaruhártya felszíne kisimul, laposabbá válik. Az eljárást járóbetegként, helyi érzéstelenítéssel végzik. Előnye, hogy eltávolítható, és kicserélhető.[46]
Többnyire az Intacs márkanevű szeleteket használják, de elérhetők a Ferrara-gyűrűk is. Az Intacs szabadalmi technológiájú gyűrűket az optikai zónán kívül ültetik be, míg a kisebb, prizmás Ferrara-gyűrűk éppen az optikai zónába kerülnek. Az Intacs az egyetlen szaruhártya implantátum, ami végigment a klinikai tesztek FDA I, II és III fázisán. Ezeket a vizsgálatokat a Food and Drug Administration (FDA) vezette be az Amerikai Egyesült Államokban a rövidlátás számára 1999-ben. A módszert 2004 júliusában kiterjesztették a keratokónuszra is.[47]

A módszer sikerességét vizsgáló tanulmányok korai szakaszukban tartanak, de eredményeik így is biztatók,[48][49] és a szemsebészek már most (2003) széles körű elfogadásra találnak. A műtét után még mindig szükség lehet látásjavító eszközökre. A gyűrűk lehetséges mellékhatásai közé tartozik a behatolás az elülső kamrába, a szaruhártya műtétet követő fertőződése, a szeletek elcsúszása vagy kitüremkedése.[49] A gyűrűk jó eséllyel lehetőséget adnak a látás javulására még a másként nehezen javítható szem számára is, de az eredmények nem garantálhatók, és egy kis esély a romlásra is van.
A korai tudományos eredmények szerint a két szegmens a szaruhártya lelapulásához vezet.[50] A későbbi kutatások szerint jobb eredmények érhetők el a szaruhártyák szélére eső kidudorodásoknál, ha egy szegmenst használnak. Így főként a dudor lapul le, míg a szaruhártya lelapult felső része meredekebbé válik.[51]
Keresztkötés

A szaruhártya riboflavinos kollagén keresztkötése, ami CXL, CCR, CCL és KXL néven is ismert, a riboflavinok egyszeri szembe juttatását és a szem 30 perces UV-A megvilágítását jelenti.[18][53] A riboflavin új kötéseket alakít ki a szaruhártya kollagénrostjai között a stroma rétegben, ami megnöveli és segíti megtartani a szaruhártya mechanikai szilárdságát. A hatékonyság növelése érdekében az epithéliumot eltávolítják.
A klinikai vizsgálatok 2002-ben kezdődtek Németországban és Olaszországban, és a keresztkötés eredményesnek látszott a betegség előrehaladásának lassításában vagy megállításában.[54] Egy 2008-ban megjelent ausztrál cikk szerint minden szemet stabilizált, és a legtöbb betegnél kis mértékben a látásélességet is javította.[55] Az epithélium eltávolítását először Európában vezették be.[56] 2008 és 2010 között az Amerikai Egyesült Államokban több mint háromszáz beteget vontak be az epithélium eltávolítását is magában foglaló eljárásba. A vizsgálatok két, véletlenített, ellenőrzött, több oldalú klinikai próbák voltak az előrehaladó keratokónusz és a LASIK ecstasia kezelésére.[57]
Néha a keresztkötéses módszert más kezelésekkel kombinálják a szaruhártya aszimmetriájának csökkentésére és a látásélesség javítására. Az eredményes társított módszerek közé tartozik a szaruhártya-körgyűrűcikkek beültetése Intacs vagy Ferrara-gyűrűkkel,[58] a topográfia vezérelt lézeres kezelés,[54] vagy a Keraflex.[59][60] Ezek után is szükség van a korrekciós lencsékre, de egyszerűbbé válik a lencsék előállítása, és kényelmesebbé a viselésük, akár napi lencséket is használhat a beteg. Ezek az új módszerek fontosak a további látásromlás megállításában, a nyers látásélesség javításában, és a szaruhártya-átültetések számának csökkentésében.[61][62]
Radiális keratotómia
A radiális keratotómia egy refraktív műtéti eljárás, amit az orosz Szvjatoszláv Fjodorov fejlesztett ki, 1974-ben. A sebész sugárirányú bemetszéseket ejt a szaruhártyán, hogy megváltoztassa annak alakját. Dr. Arcibasev 1988 júliusában Olaszországba érkezett, hogy ott bemutató műtéteket végezzen, és előadásokat tartson ottani szemsebészeknek.[63] Ezt a korábbi, rövidlátásra kifejlesztett technikát felváltotta a LASIK és társai. Ezeket tilos lenne a szaruhártya elvékonyodásával járó betegségek esetén elvégezni, mert a szaruhártya stromájának eltávolítása tovább gyengítené a már vékony és gyenge szaruhártyát.[64]
Így ez az eljárás nem végezhető keratokónuszos szemen sem.[65][66]
Mini aszimmetrikus radiális keratotómia
A mini aszimmetrikus radiális keratotómiát (MARK) Arcibasev professzor útmutatása nyomán az olasz Marco Abbondanza fejlesztette ki 1994-ben, és továbbfejlesztette 2005-ben. Gyémántkéssel 1,5-2,5 mm-es bemetszéseket ejtenek a szaruhártyán, aminek hatására megváltozik annak vastagsága és alakja. A vágásokat az irányított hegesedésnek megfelelően tervezik. Ezzel javítható az asztigmatizmus, és rögzíthető az első és második stádiumában lévő keratoconus, így kevesebb szaruhártya-átültetésre van szükség.[67][68][69][70]
DALK átültetés
A kilökődés kockázata csökkenthető a mély elülső réteges keratoplasztikával (DALK). Ekkor csak a szaruhártya fő tömegét, az epithélium legkülső részét és a stromát cserélik ki. A visszamaradt részek segítik a szaruhártya szerkezetének megőrzését. Továbbá liofilizált donorszövet is átültethető, ami nem lökődik ki.[71]
Egyes sebészek szeretik eltávolítani a donor epithéliumát, amitől egy kicsit jobb látásra lehet, de hosszabb lábadozásra kell számítani.
Epikeratophakia
Az epikeratophakia egy ritkán használt eljárás. A szaruhártya epithéliumát eltávolítják, és a donor lenticulájával helyettesítik.[15] Ez nagy ügyességet igényel a sebész részéről, és ritkábban alkalmazzák, mint az áthatoló keratoplasztikát, már csak azért is, mert eredménye kevésbé kedvező. Ennek ellenére sok esetben ez is egy lehetőség, különösen a fiataloknál.[72]
Kilátások

A keratokónuszos betegek eleinte enyhe asztigmatizmust és rövidlátást tapasztalnak, általában a kamaszkorban, és a késői tízes vagy a korai húszas éveikben diagnosztizálják őket. A betegség azonban bármikor megkezdődhet, előrehaladhat, vagy megállhat; néha felbukkan gyerekeknél és érett korú egyéneknél.[4] A korai életkorban felismert betegség a későbbiekben nagyobb eséllyel lesz súlyosabb, mint a később kezdődő.[12][73] A beteg látása akár egy hónap alatt úgy megváltozhat, hogy új lencsékre lesz szüksége. Állapotuk romlásával legtöbbjük kénytelen lesz áttérni kontaktlencsére. A betegség lefolyása változó, egyes betegek esetén a romlás megáll, míg másoknál gyorsan halad tovább. Az egyes betegek is tapasztalhatják, hogy szabálytalan időközönként megáll, majd folytatódik. A romlásos szakasz többnyire 10-20 évig tart,[11] és a harmadik vagy negyedik évtizedben véget ér.

Előrehaladott esetekben a szaruhártya kicsúcsosodása annak egy belső rétegének, a Descemet-hártyának szakadásához vezet. Mielőtt összeforrna, csarnokvíz szivárog át a szem csarnokából a szaruhártyába. A beteg fájdalmat érez, és hirtelen elködösül a látása. A szaruhártya tejszerűen áttetszővé válik, ami cornealis hydrops néven ismert. A jelenség hat-nyolc hét alatt elmúlik. A gyógyulás élettani sóoldatos kötéssel gyorsítható. Habár a hydrops további hegesedést okoz, hozzájárul a szaruhártya lelapulásához, ami segíti a kontaktlencse felrakását.[74] Néha a szaruhártya annyira elvékonyodik, hogy a Descemet-hártya részleges szakadása apró, cipószerű duzzanatot okoz, ami megtelhet csarnokvízzel. Ha ez előfordul, akkor a látás erősen megromlik, egészen addig, amíg a duzzanat meg nem szűnik. Ez alatt az idő alatt nem végeznek el szaruhártya-átültetést.
Története

A német Burchard Mauchart 1748-as doktori értekezésében leírta a keratokónuszt staphyloma diaphanum néven.[12] 1854-ben az angol John Nottingham különböztette meg a szaruhártya többi hasonló betegségétől.[12] Nottingham figyelmét felkeltette a kúpos szaruhártya, és részletes jellemzést adott a betegségről, mint a többeslátást, a szaruhártya gyengeségét, és a nehéz lencseválasztást.[1] 1859-ben az angol William Bowman a Hermann von Helmholtz által frissen feltalált szemtükrözéssel diagnosztizálta a keratokónuszt, és feljegyezte, hogy milyen szögbe kell állítani a műszer tükrét, hogy a szaruhártya kúpja jól látható legyen.[75] Bowman a látást úgy próbálta helyreállítani, hogy a szaruhártyán át bevezetett kis kampót húzott végig a szivárványhártyán, és a pupillát oldalról összenyomta. Írásai szerint egy olyan 18 éves nőnek sikerült így visszaadni a látását, aki korábban képtelen volt ujjszámlálásra 8 inch, vagyis úgy 20 cm távolságról. A betegség 1869-ben nyerte el végleges nevét, amikor megjelent a svájci Johann Horner értekezése A keratokónusz kezeléséről címen.[76] Akkoriban a vezető német szemész, Albrecht von Graefe módszerét használták, amely fizikailag alakította át a szaruhártyát ezüst-nitrátos és miózist ösztönző kezelést követő masszírozással.[12] 1888-ban a keratokónusz volt az első betegség, amelyre az akkoriban feltalált kontaktlencséket használták. A francia Eugène Kalt üvegből készített scleralis kontaktlencsével kényszerítette szabályosabb alakba a szaruhártyát.[77] A 20. század kezdetétől a keratokónusz kutatása mind a betegségben, mind a kezelés módszereinek bővítésében sokat haladt előre. Az első sikeres szaruhártya-átültetést 1905. december 7-én egy 11 éves fiúból egy 43 éves férfiba dr. Eduard Konrad Zirm (1863-1944), az olmützi kórház osztrák származású szemész főorvosa végezte el.[3][4] A keratokónusz kezelésére Ramón Castroviejo Briones végzett szaruhártya-átültetést, 1936-ban.[78][79]
Hasonló betegségek
Szintén a szaruhártya elvékonyodásával járó nem gyulladásos betegségek:[11]
- A keratoglobus egy nagyon ritka betegség, ami főként a szélein vékonyítja el a szaruhártyát, ami kerek, nagyobbnak látszó szemgolyót eredményez. Genetikailag kapcsolódhat a keratokónuszhoz.[15]
- A pellucid marginális degeneráció a szaruhártya egy keskeny, 1–2 mm-es sávjának elvékonyodását okozza, rendszerint annak alsó szélén. Szabálytalan asztigmatizmust eredményez, ami kezdetben szemüveggel korrigálható. Szemtükrözéssel elkülöníthető más betegségektől.[9][80]
- A posterior keratokónusz a hasonló név ellenére egy különálló ritka, többnyire veleszületett betegség. A szaruhártya belső felszíne vékonyabb az általánosnál, míg a szaruhártya elülső felszínének a görbülete normális. Az állapot tartós, nem romlik, és általában csak fél szemre korlátozódik.[15]
Hivatkozások
- Ez a szócikk részben a Keratoconus című angol Wikipédia-szócikk fordításán alapul. A fordítás eredetijének szerzőit az eredeti cikk laptörténete sorolja fel.
- ↑ a b Nottingham J. Practical observations on conical cornea: and on the short sight, and other defects of vision connected with it. London: J. Churchill, 1854.
- ↑ Weissman, Barry: Keratoconus. WebMD, LLC. Medscape. (Hozzáférés: 2012. december 24.)
- ↑ a b c Feder R, Kshettry P.szerk.: Krachmer J: Non-inflammatory Ectactic Disorders, Chapter 78, Cornea. Mosby (2005). ISBN 0-3230-2315-0
- ↑ a b c d e f g Epstein A: Keratoconus and related disorders (PDF). North Shore Contact Lens, 2000. [2012. január 26-i dátummal az eredetiből archiválva]. (Hozzáférés: 2007. szeptember 8.)
- ↑ Pantanelli S, MacRae S, Jeong TM, Yoon G (2007. November). „Characterizing the wave aberration in eyes with keratoconus or penetrating keratoplasty using a high-dynamic range wavefront sensor”. Ophthalmology 114 (11), 2013–21. o. DOI:10.1016/j.ophtha.2007.01.008. PMID 17553566.
- ↑ Nakagawa T, Maeda N, Kosaki R, et al. (2009. June). „Higher-order aberrations due to the posterior corneal surface in patients with keratoconus”. Investigative Ophthalmology & Visual Science 50 (6), 2660–5. o. DOI:10.1167/iovs.08-2754. PMID 19029032.
- ↑ Nordan LT (1997). „Keratoconus: diagnosis and treatment”. International Ophthalmology Clinics 37 (1), 51–63. o. DOI:10.1097/00004397-199703710-00005. PMID 9101345.
- ↑ Zadnik K. The ocular examination : measurements and findings. Philadelphia: W.B. Saunders (1997). ISBN 0-7216-5209-3
- ↑ a b c Rabonitz Y.szerk.: Foster C et al.: Ectatic Disorders of the Cornea, The Cornea, 4th, Philadelphia: Lippincott Williams & Wilkins, 889–911. o. (2004). ISBN 0-7817-4206-4
- ↑ a b Edrington TB, Zadnik K, Barr JT (1995). „Keratoconus”. Optometry Clinics 4 (3), 65–73. o. PMID 7767020.
- ↑ a b c d Krachmer JH, Feder RS, Belin MW (1984). „Keratoconus and related noninflammatory corneal thinning disorders”. Survey of Ophthalmology 28 (4), 293–322. o. DOI:10.1016/0039-6257(84)90094-8. PMID 6230745.
- ↑ a b c d e f Caroline P, Andre M, Kinoshita B, and Choo, J: Etiology, Diagnosis, and Management of Keratoconus: New Thoughts and New Understandings. Pacific University College of Optometry. [2009. január 7-i dátummal az eredetiből archiválva]. (Hozzáférés: 2008. december 15.)
- ↑ Maguire LJ, Bourne WM (1989. August). „Corneal topography of early keratoconus”. American Journal of Ophthalmology 108 (2), 107–12. o. PMID 2757091.
- ↑ a b Gupta D: Keratoconus: A clinical update (PDF). [2006. május 15-i dátummal az eredetiből archiválva]. (Hozzáférés: 2006. március 26.)
- ↑ a b c d e f Arffa R. Grayson's Diseases of the Cornea. Chap. 17. Mosby, 452–454. o. (1997). ISBN 0-8151-3654-4
- ↑ a b c Brown D. National Keratoconus Foundation: Research Overview. http://www.nkcf.org. Accessed 12 February 2006.
- ↑ Barr JT (2006. January). „Estimation of the incidence and factors predictive of corneal scarring in the Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study”. Cornea 25 (1), 16–25. o. DOI:10.1097/01.ico.0000164831.87593.08. PMID 16331035.
- ↑ a b Spoerl E, Wollensak G, Seiler T (2004. July). „Increased resistance of crosslinked cornea against enzymatic digestion”. Current Eye Research 29 (1), 35–40. o. DOI:10.1080/02713680490513182. PMID 15370365.
- ↑ Gondhowiardjo TD (1993. March). „Analysis of corneal aldehyde dehydrogenase patterns in pathologic corneas”. Cornea 12 (2), 146–54. o. DOI:10.1097/00003226-199303000-00010. PMID 8500322.
- ↑ Lema I, Durán JA, Ruiz C, Díez-Feijoo E, Acera A, Merayo J (2008. August). „Inflammatory response to contact lenses in patients with keratoconus compared with myopic subjects”. Cornea 27 (7), 758–63. o. DOI:10.1097/ICO.0b013e31816a3591. PMID 18650659.
- ↑ Edwards M, McGhee CN, Dean S (2001. December). „The genetics of keratoconus”. Clinical & Experimental Ophthalmology 29 (6), 345–51. o. DOI:10.1046/j.1442-9071.2001.d01-16.x. PMID 11778802.
- ↑ Zadnik K (1998. December). „Baseline findings in the Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study”. Investigative Ophthalmology & Visual Science 39 (13), 2537–46. o. [2020. január 27-i dátummal az eredetiből archiválva]. PMID 9856763. (Hozzáférés: 2013. február 16.)
- ↑ a b Merin S. Inherited Eye Disorders: Diagnosis and Management. Boca Raton: Taylor & Francis (2005). ISBN 1-57444-839-0
- ↑ Hughes AE, Bradley DT, Campbell M, Lechner J, Dash DP, Simpson DA, Willoughby CE (2011). „Mutation Altering the miR-184 Seed Region Causes Familial Keratoconus with Cataract”. The American Journal of Human Genetics 32 (8), 691–7. o. DOI:10.1016/j.ajhg.2011.09.014. PMID 21996275. PMC 3213395. (Hozzáférés: 2011. október 14.)
- ↑ Rabinowitz YS (1998). „Keratoconus”. Survey of Ophthalmology 42 (4), 297–319. o. DOI:10.1016/S0039-6257(97)00119-7. PMID 9493273.
- ↑ a b Kumar, Vinay. Eye: Cornea, Degenerations and Dystrophies, Robbins Basic Pathology, 8th, Philadelphia: Saunders/Elsevier (2007). ISBN 978-1416029731
- ↑ Koenig SB (2008. November). „Bilateral recurrent self-induced keratoconus”. Eye & Contact Lens 34 (6), 343–4. o. DOI:10.1097/ICL.0b013e31818c25eb. PMID 18997547.
- ↑ McMonnies CW, Boneham GC (2003. November). „Keratoconus, allergy, itch, eye-rubbing and hand-dominance”. Clinical & Experimental Optometry 86 (6), 376–84. o. DOI:10.1111/j.1444-0938.2003.tb03082.x. PMID 14632614.
- ↑ Bawazeer AM, Hodge WG, Lorimer B (2000. August). „Atopy and keratoconus: a multivariate analysis”. The British Journal of Ophthalmology 84 (8), 834–6. o. DOI:10.1136/bjo.84.8.834. PMID 10906086. PMC 1723585.
- ↑ Jafri B, Lichter H, Stulting RD (2004. August). „Asymmetric keratoconus attributed to eye rubbing”. Cornea 23 (6), 560–4. o. DOI:10.1097/01.ico.0000121711.58571.8d. PMID 15256993.
- ↑ Ioannidis AS, Speedwell L, Nischal KK (2005. February). „Unilateral keratoconus in a child with chronic and persistent eye rubbing”. American Journal of Ophthalmology 139 (2), 356–7. o. DOI:10.1016/j.ajo.2004.07.044. PMID 15734005.
- ↑ Lindsay RG, Bruce AS, Gutteridge IF (2000. July). „Keratoconus associated with continual eye rubbing due to punctal agenesis”. Cornea 19 (4), 567–9. o. DOI:10.1097/00003226-200007000-00034. PMID 10928781.
- ↑ McLeod SD, Kisla TA, Caro NC, McMahon TT (2000. February). „Iatrogenic keratoconus: corneal ectasia following laser in situ keratomileusis for myopia”. Archives of Ophthalmology 118 (2), 282–4. o. PMID 10676799.
- ↑ Corneal Dystrophies (including Keratoconus). Eye Info. RNIB. [2009. szeptember 8-i dátummal az eredetiből archiválva]. (Hozzáférés: 2009. január 20.)
- ↑ Rubinstein MP, Sud S (1999). „The use of hybrid lenses in management of the irregular cornea”. Contact Lens & Anterior Eye 22 (3), 87–90. o. DOI:10.1016/S1367-0484(99)80044-7. PMID 16303411.
- ↑ SoftPerm Hybrid Contact Lenses Discountinued=. [2010. október 12-i dátummal az eredetiből archiválva]. (Hozzáférés: 2010. október 12.)
- ↑ Davis Robert, Eiden Barry. Hybrid Contact Lens Management. Contact Lens Spectrum: [1] Archiválva 2010. december 23-i dátummal a Wayback Machine-ben.
- ↑ Davis Robert. Recent Hybrid Lens Technology. TreatKerataconus: [2] Archiválva 2012. október 7-i dátummal a Wayback Machine-ben.
- ↑ Yeung K, Eghbali F, Weissman BA (1995. September). „Clinical experience with piggyback contact lens systems on keratoconic eyes”. Journal of the American Optometric Association 66 (9), 539–43. o. PMID 7490414.
- ↑ Pullum KW, Buckley RJ (1997. November). „A study of 530 patients referred for rigid gas permeable scleral contact lens assessment”. Cornea 16 (6), 612–22. o. PMID 9395869.
- ↑ Schirmbeck T, Paula JS, Martin LF, Crósio Filho H, Romão E (2005). „[Efficacy and low cost in keratoconus treatment with rigid gas-permeable contact lens]” (portugál nyelven). Arquivos Brasileiros De Oftalmologia 68 (2), 219–22. o. PMID 15905944.
- ↑ a b Javadi MA (2005. November). „Outcomes of penetrating keratoplasty in keratoconus”. Cornea 24 (8), 941–6. o. DOI:10.1097/01.ico.0000159730.45177.cd. PMID 16227837.
- ↑ Mamalis N, Anderson CW, Kreisler KR, Lundergan MK, Olson RJ (1992. October). „Changing trends in the indications for penetrating keratoplasty”. Archives of Ophthalmology 110 (10), 1409–11. o. [2020. január 10-i dátummal az eredetiből archiválva]. DOI:10.1001/archopht.1992.01080220071023. PMID 1417539. (Hozzáférés: 2013. február 18.)
- ↑ Al-Mezaine H, Wagoner MD (2006. March). „Repeat penetrating keratoplasty: indications, graft survival, and visual outcome”. The British Journal of Ophthalmology 90 (3), 324–7. o. DOI:10.1136/bjo.2005.079624. PMID 16488955. PMC 1856933.
- ↑ Rubinfeld RS, Traboulsi EI, Arentsen JJ, Eagle RC (1990. June). „Keratoconus after penetrating keratoplasty”. Ophthalmic Surgery 21 (6), 420–2. o. PMID 2381677.
- ↑ Yanoff M, Duker J. Ophthalmology, 2nd, Mosby (2004). ISBN 0-323-01634-0
- ↑ US FDA, New Humanitarian Device Approval INTACS Prescription Inserts for Keratoconus - H040002
- ↑ Ruckhofer J (2002. August). „[Clinical and histological studies on the intrastromal corneal ring segments (ICRS(R), Intacs(R))]” (német nyelven). Klinische Monatsblätter für Augenheilkunde 219 (8), 557–74. o. DOI:10.1055/s-2002-34421. PMID 12353173.
- ↑ a b Miranda D, Sartori M, Francesconi C, Allemann N, Ferrara P, Campos M (2003). „Ferrara intrastromal corneal ring segments for severe keratoconus”. Journal of Refractive Surgery 19 (6), 645–53. o. PMID 14640429.
- ↑ (2003) „Intacs for keratoconus”. Ophthalmology 110 (5), 1031–40. o. DOI:10.1016/S0161-6420(03)00094-0. PMID 12750109.
- ↑ Sharma M, Boxer Wachler BS (2006. May). „Comparison of single-segment and double-segment Intacs for keratoconus and post-LASIK ectasia”. American Journal of Ophthalmology 141 (5), 891–5. o. DOI:10.1016/j.ajo.2005.12.027. PMID 16546107.
- ↑ Kymionis GD, Diakonis VF, Coskunseven E, Jankov M, Yoo SH, Pallikaris IG (2009). „Customized pachymetric guided epithelial debridement for corneal collagen cross linking”. BMC Ophthalmology 9, 10. o. DOI:10.1186/1471-2415-9-10. PMID 19715585. PMC 2744909.
- ↑ Spoerl E, Wollensak G, Dittert DD, Seiler T (2004). „Thermomechanical behavior of collagen-cross-linked porcine cornea”. Ophthalmologica 218 (2), 136–40. o. DOI:10.1159/000076150. PMID 15004504.
- ↑ a b Kanellopolous, A. „Comparison of Sequential vs Same-day Simultaneous Collagen Cross-linking and Topography-guided PRK for Treatment of Keratoconus”, Journal of Refractive Surgery, 2009. szeptember 1.. [2012. március 24-i dátummal az eredetiből archiválva] (Hozzáférés: 2013. február 20.)
- ↑ Wittig-Silva C, Whiting M, Lamoureux E, Lindsay RG, Sullivan LJ, Snibson GR (2008. September). „A randomized controlled trial of corneal collagen cross-linking in progressive keratoconus: preliminary results”. Journal of Refractive Surgery 24 (7), S720–5. o. PMID 18811118.
- ↑ Hasson, Matt: FDA backs launch of collagen cross-linking clinical trials. Ocular Surgery News, 2008. január 25. [2008. február 9-i dátummal az eredetiből archiválva]. (Hozzáférés: 2008. február 26.)
- ↑ Avedro to acquire Corneal Collagen Crosslinking Phase III study rights from Peschke Meditrade. News-medical.net. (Hozzáférés: 2012. november 13.)
- ↑ Chan CC, Sharma M, Wachler BS (2007. January). „Effect of inferior-segment Intacs with and without C3-R on keratoconus”. Journal of Cataract and Refractive Surgery 33 (1), 75–80. o. DOI:10.1016/j.jcrs.2006.09.012. PMID 17189797.
- ↑ Archivált másolat. [2012. március 4-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. február 20.)
- ↑ http://www.modernmedicine.com/modernmedicine/ModernMedicine+Now/Thermo-biomechanical-system-gets-CE-mark/ArticleStandard/Article/detail/668958?contextCategoryId=40207&ref=25
- ↑ Tan, D. (2007. július 1.). „Current treatment options for corneal ectasia”. Current Opinion in Ophthalmology 18 (4), 279–283. o. DOI:10.1097/ICU.0b013e3281a7ecaa. PMID 17568202.
- ↑ Hersh, Peter S: Keratoconus approach is promising - Ophthalmology Times Europe. Oteurope.com. [2012. április 20-i dátummal az eredetiből archiválva]. (Hozzáférés: 2012. december 7.)
- ↑ Arcibasev Keratoconus Központ. [2018. augusztus 11-i dátummal az eredetiből archiválva]. (Hozzáférés: 2018. augusztus 11.)
- ↑ Jabbur NS, Stark WJ, Green WR (2001. November). „Corneal ectasia after laser-assisted in situ keratomileusis”. Archives of Ophthalmology 119 (11), 1714–6. o. DOI:10.1001/archopht.119.11.1714. PMID 11709027.
- ↑ Colin J, Velou S (2003. February). „Current surgical options for keratoconus”. Journal of Cataract and Refractive Surgery 29 (2), 379–86. o. DOI:10.1016/S0886-3350(02)01968-5. PMID 12648653.
- ↑ Bergmanson JP, Farmer EJ (1999). „A return to primitive practice? Radial keratotomy revisited”. Contact Lens & Anterior Eye 22 (1), 2–10. o. DOI:10.1016/S1367-0484(99)80024-1. PMID 16303397.
- ↑ (1997) „Asymmetric radial keratotomy for the correction of keratoconus”. Journal of refractive surgery, Thorofare, N.J. : 1995 13 (3), 302–307. o. PMID 9183763.
- ↑ Archivált másolat. [2013. október 3-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. február 22.)
- ↑ Felicita Donalisio - Sab, 24/05/2008 - 02:05: La curva pericolosa della cornea ((olaszul) nyelven). IlGiornale.it, 2008. május 24. (Hozzáférés: 2012. november 13.)
- ↑ doi:10.1055/s-2008-1045898
- ↑ Sugita, Juntaru (1997). „Advances in Corneal Research: Selected Transactions of the World Congress on the Cornea” IV, 163–166. o.
- ↑ Wagoner MD, Smith SD, Rademaker WJ, Mahmood MA (2001). „Penetrating keratoplasty vs. epikeratoplasty for the surgical treatment of keratoconus”. Journal of Refractive Surgery 17 (2), 138–46. o. PMID 11310764.
- ↑ (1997) „Keratoconus: Current understanding of diagnosis and management”. Clinical Eye and Vision Care 9, 13. o. DOI:10.1016/S0953-4431(96)00201-9.
- ↑ Grewal S, Laibson PR, Cohen EJ, Rapuano CJ (1999). „Acute hydrops in the corneal ectasias: associated factors and outcomes”. Transactions of the American Ophthalmological Society 97, 187–98; discussion 198–203. o. PMID 10703124. PMC 1298260.
- ↑ Bowman W, On conical cornea and its treatment by operation. Ophthalmic Hosp Rep and J R Lond Ophthalmic Hosp. 1859;9:157.
- ↑ Horner JF, Zur Behandlung des Keratoconus. Klinische Monatsblätter für Augenheilkunde. 1869
- ↑ Pearson RM (1989. September). „Kalt, keratoconus, and the contact lens”. Optometry and Vision Science 66 (9), 643–6. o. DOI:10.1097/00006324-198909000-00011. PMID 2677884.
- ↑ Castroviejo R (1948). „Keratoplasty for the Treatment of Keratoconus”. Transactions of the American Ophthalmological Society 46, 127–53. o. PMID 16693468. PMC 1312756.
- ↑ Castroviejo, R.: International Abstract of Surgery, 65:5, December 1937
- ↑ Jinabhai, Amit, Hema Radhakrishnan, Clare O’Donnell (2010. december 23.). „Pellucid corneal marginal degeneration: A review”. Contact Lens & Anterior Eye 34 (2), 56–63. o. DOI:10.1016/j.clae.2010.11.007. PMID 21185225. (Hozzáférés: 2012. július 9.)
További információk
A keratokónusszal foglalkozó magyar oldalak
- WEBBeteg.hu
- DrDiag.hu
- Optika.hu; Keratoconus és kontaktlencsék: áttekintés
- szemeszet.blogspot.com – Új szemészeti szűrővizsgálat lehetősége; A kontaktlencsékről
- kristalyszem.hu – A keratoconus általános összefoglalása
Fórumok
- index.hu – Szaruhártya átültetés (keratoconus) (a transzplantáció mellett a betegséggel kapcsolatos bármely egyéb kérdéskört érintő tematikával, pl. kontaktlencse-viselés, cross-linking stb.)
Kutatás, statisztika
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |


