Retinaleválás
| Retinaleválás | |
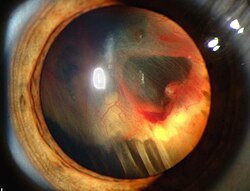 | |
| Retinaleválás egy Von Hippel-Lindau betegségben szenvedő betegben réslámpás vizsgálat során. | |
| Szinonimák | Ideghártya-leválás |
| Latinul | Ablatio retinae |
| Angolul | Retinal detachment |
| Osztályozás | |
| BNO-10 | H33. |
| BNO-9 | 361 |
| Adatbázisok | |
| OMIM | |
| DiseasesDB | 11417 |
| MedlinePlus | 001027 |
| MeSH ID | D012163 |
A Wikimédia Commons tartalmaz Retinaleválás témájú médiaállományokat. | |
A retinaleválás egy szembetegség, melynek következtében a retina szövete elválik az alatta elhelyezkedő és egyben azt tápláló szövetrészektől. A kezdetleges leválások még lokalizálhatóak, de gyors orvosi beavatkozás nélkül az egész retina leválhat, amely látásvesztéshez, illetve teljes vaksághoz vezethet. A retinaleválás egy egészségügyi vészhelyzet.[1] A retina egy vékony érzékelő szövetréteg a szem hátsó falán. A szem optikai felépítése miatt erre a rétegre vetül a külvilágból beérkező fény, amelyet a retina alakít át idegi impulzusokká, majd ezt továbbítja a látóidegen keresztül az agy felé. Esetenként a hátsó üvegtest leválásnál, melyet általában a fejet, vagy magát a szemet ért erőteljes külső behatás hatására szakadás vagy repedés alakul ki a retinában, melyen keresztül üvegszerű folyadék szivároghat át a retina szövetein, amely így bejut a retina mögé és elkezdi azt leválasztani a mögötte lévő szövetekről, akárcsak egy buborék, amely egy falra rakott plakát alá szorult.
Típusai[szerkesztés]
- Regmatogén retinaleválás: A regmatogén retinaleválás akkor jön létre, amikor a retina szövetében egy folytonossági hiány jön létre, melynek hatására üvegszerű folyadék szivároghat át az üvegtest felől a retina mögötti rész felé a retina érzékelőszövetei és a retinális pigment hámszövet közé. A retinális folytonossági hiányokat három csoportba soroljuk: üregek, cseppek és dialízisek.
Lyukak illetve szövetbeli folytonossági hiányok léphetnek fel abban az esetben, ha a retina szövetében sorvadás lép fel. Az üvegszerű cseppek a vitroretinális takcióknak köszönhetően jöhetnek létre. A dialízisek, melyek lehetnek perifériálisak és körkörösek azok lehetnek trakcionálisak, vagy sorvadásosak, melynél a sorvadásos forma jóval gyakoribb és idiopátiás dialízist okozhat a fiatalabbaknál.
- Vizenyős, savós, vagy másodlagos retinaleválás: A vizenyős retinaleválást főleg gyulladások okozhatják, illetve traumák, vagy vérellátási gondok, melyek folyadék felgyülemléséhez vezetnek a retina szövete alatt, anélkül, hogy ott suvadás lépett volna fel a szövetben, vagy cseppek, illetve folytonossági hiányok lennének.
A retinaleválás értékelésekor kritikus, hogy kizárják azt a lehetőséget, amikor a szemműtét elvégzése rontana a beteg állapotán. Időnként, viszont viszonylag elég ritkán a váladékos retinaleválást a retina szövetei mögött növekedő tumor, daganat okozza, melyet choroidnak neveznek. Ezt a rákbetegséget choroidal melanómának hívják.
- Húzódásos retinaleválás: A húzódásos retinaleválás rostos, vagy fibervaszkuláris szövetben alakul ki, melyet sérülés, gyulladás, vagy neovaszkularizáció okoz eltolja a retina érzékelő szövetét a retinális pigment hámszövettől.
A retinaleválások kisebb hányada trauma miatt alakul ki, mint például tompa ütések, mélyreható trauma illetve a fej megrázkódása. Egy visszatekintő indiai tanulmány több, mint 500 regmatogén retinaleválásos esetet vizsgált meg, melynek 11%-át okozta trauma, és az esetek több, mint 50%-a egy hónappal a baleset után alakult ki.
Jelei és tünetei[szerkesztés]
A retinaleválást gyakran hátsó üvegtestleválás előzi meg, amelynek következtében az alábbi tünetek jelentkezhetnek:
- fényvillanások (photopsia)-A látómezőnek csak a legkülső részét érinti
- A látómezőben hirtelen megszaporodó lebegő szemcse és sejtecske megjelenése
- A lebegő részecskék gyűrűje és szálai a látómezőben
- Szemnehézség érzése
Bár a legtöbb hátsó üvegtestleválás nem vezet közvetlenül retinaleváláshoz, azon esetek amelyek viszont igen, azok a következő tüneteket produkálják:
- sűrű sötétség, amely a szem oldalsó, perifériás részén jelentkezik, majd később továbbterjed a központi látómezőre
- Olyan érzés jelentkezése, mintha függöny ereszkedne a látómezőre
- A környezetünkben lévő egyenes vonalak, mint például falak, kerítések, amelyek hirtelen görbének, hajlítottnak tűnnek (lásd: Amsler grid teszt)
- A fő látómező látásának elvesztése
Hajlamosító tényezők és megelőzés[szerkesztés]
A retinaleválás kialakulására hajlamosító tényezők közt szerepel a miópia, a retinális cseppek kialakulása, a külső fizikai behatás, illetve a családi, genetikai okok, illetve egy esetleges korábbi szürkehályog műtét szövődményei is. A retinaleválás tüneteinek korai felismerése segíthet csökkenteni a későbbiekben kialakuló, fokozatosan súlyosbodó betegség következményeit. A megelőzés és a kockázatcsökkentés leghatékonyabb módszere a retinaleválás tüneteinek megismertetése az emberekkel és az optikai szűrővizsgálatok rendszeres elvégeztetésére való bátorítás minden olyan esetben, amikor már hátsó üvegtestleválásról beszélhetünk. Az időben elvégzett vizsgálatok segíthetnek feltárni a korai fázisban megjelenő retinális cseppeket, melyeket lézer segítségével, illetve cryoterápiával lehet kezelni. Ez elsősorban azoknál csökkentheti a retinaleválás kialakulásának kockázatát, akiknek a retinális cseppjeinek mérete az 1:3, illetve az 1:20-hoz aránytartományban mozog. Ebből az okból kifolyólag egyes kormányzatok, bizonyos sportágak végzését (ökölvívás, jégkorong) csak rendszeres szemvizsgálatok elvégzése után engedélyezik. A baleset által okozott retinaleválások elsősorban a szervezet számára szövetkárosító sportágakban jelentkeznek, (ilyen például a box, a karate, a kickbox, amerikai futball) illetve a különféle motorsportok (autóversenyzés, motorversenyzés). Annak ellenére, hogy vannak olyan orvosok, akik óva intenek a szemre nagyobb nyomást kifejtő környezetben végzett sportoktól (például búvárkodás), csak kevesen tartják be ezen figyelmeztetéseket a lakosság köreiből. Mindazonáltal a látszerészek nem ajánlják előrehaladott állapotú miopia esetén ezen sportágak űzését a potenciális baleset és sérülésveszély miatt, melyet csak fokoz a szemre nehezedő nyomás, vagy ideérthetjük a gyorsulást és a lassulást is. A szemgolyóra nehezedő nyomást olyan hétköznapi tevékenység is fokozhatja, mint egy strandlabda szabad tüdővel való felfújása, illetve akár a súlyemelés is. Egy epidemiológiai tanulmány rámutatott arra, hogy van kapcsolat a munkavégzés közben emelt nehéz súlyok és a retinaleválás kialakulása között. Szintén ez a tanulmány világított rá arra az összefüggésre is, hogy kapcsolat van az elhízottság és a retinaleválás kialakulására való hajlam közt. A genetikai tényezők magukban hordozzák az esetlegesen a gyulladások kialakulására való hajlamot és a fényérzékelő sejtek visszafejlődését, amely szintén a betegség kialakulásával járhat.
Diagnosztizálása[szerkesztés]
A retinaleválást szemfenéktükrözéssel, illetve ophthalmográfiával is ki lehet mutatni. A szemfenéktükrözés jóval nagyobb eszközt igényel, mint az ophthalmográfia, viszont azzal az előnnyel jár, hogy az így készített képeket egy másik helyen tartózkodó szakorvosnak könnyedén el lehet küldeni, amely a későbbiekben hivatkozási alapként szolgálhat, mint fotódokumentáció. A korszerű szemfenékvizsgáló eszközök a kézi vezérlésű opthalmoszkópokkal szemben jóval nagyobb területről készítenek fotókat a szemfenéken.
Kezelése[szerkesztés]
A retinaleválásnak számos kezelési módja van, melyek mindegyike arra épül, hogy felkutassák és lezárják a szövetbeli hiányosságokat, melyek a retina szöveteiben kialakultak. Mindhárom eljárás ugyanazt a három fő elvet követi:
- 1) Megtalálni minden egyes retinális szövetbeli hiányosságot
- 2) Feljegyezni minden egyes retinális szövetbeli hiányosságot
- 3) Enyhíteni a fennálló és az esetlegesen bekövetkező vitroretinális húzódásokat
Cryopexy and laser photocoagulation[szerkesztés]
A crioterápia (fagyasztás), vagy a lézeres photocoagulációt esetenként a kis területű retinaleválásoknál alkalmazzák, ezért a leválás nem terjedhet tovább.
Szemfehérjéhez kötődő műtét[szerkesztés]
A szemfehérjéhez kötődő műtét egy olyan kezelési lehetőség, amikor a szemészorvos egy, vagy több szilikonszalagot, vagy tömlőt varr a szemfehérjéhez. A szalagok a szem falát befelé nyomják a retina felé, amely összenyomja a retinában keletkezett hézagot, megállítva ezáltal az esetlegesen kialakult folyadékszivárgást és csökkenti a kialakult üvegtest húzódást, amely a retinaleválás újbóli kialakulásához vezetne. A crioterápiát (fagyasztás) a retine körüli szövethiányosságok fellépése esetén alkalmazzák, hogy felhelyezzék a kapcsot a szemüreg falára. Gyakran retinaalatti folyadék gyűlik össze a kapocs felhelyezése közben. A szemfehérje operáció leggyakoribb mellékhatása a miopikus váltás. Ez azt jelenti, hogy az operált szem rövidlátóbb lesz a műtét után. Sugárirányú szemfenéki csatot U alakú-, vagy más néven úgy nevezett Fismouth-cseppek és hátsó szövethiányosságok esetén használnak. Kerületi szemfenéki csatot többszörös szövetbeli hiányosságok, szövethasadást megelőző , illetve széles szövethasadások esetén alkalmaznak. Körkörös szemfenéki csatolást alkalmaznak akkor, amikor a szövethasadás több, mint két kvadránsát érinti a retinának, vagy rács visszafejlődést fedeztek fel a retina több, mint két kvadránsában, vagy felderítetlen szövethiányosságok esetén, vagy poliferatív üvegszerű retinopátia esetén használnak.
Pneumatikus retinopexia[szerkesztés]
Ezt a műtétet többnyire a szemorvosi rendelőben végzik, helyi altatásban. Ez egy másik fajta módszer a retinaleválás kezelésére, amelynél egy gázbuborékot (rendszerint: SF6 or C3F8 gázt) injektálnak a szembe, miután lézeres, vagy fagyasztásos kezelési módszerrel elérték a retina szövetében lévő szövethasadást. A beteg fejét ezen időtartamra rögzítik, ezért a befecskendezett légbuborék nem tud elmozdulni a retinális szövethiányt kitöltő és annak nekifeszülő helyéről. A beavatkozás után a pácienseknek akár több napig is ugyanebben a pozícióban kell tartaniuk a fejüket, hogy ne mozduljon el a buborék. A felületi feszültség tartja helyén a retinaleváláshoz rögzített buborékot, amelynek hatása az, hogy a retinális pigment hámszövet számára lehetővé teszi a retina levált szövetrészének visszanyomását, visszaszívását a retina alatti térbe. A retina szövetének pontos rögzítése ily módon kivitelezhetetlen a szem alsó részén. Ezt a módszert gyakran cryopexiával (fagyasztás), vagy lézer fotokoagulációval együtt alkalmazzák.
Vitrektómia[szerkesztés]
A viktrektómiát egyre szélesebb körben alkalmazzák a retinaleválás gyógyítására. Ez az eljárás azzal jár, hogy eltávolítják az üvegtesti gélt és általában ennek pótlására a keletkezett űrt feltöltik gázok (SF6 or C3F8 gáz) és szilikonolaj keverékével. Az egyik előnye a gáz használatának az, hogy így nem keletkezik miopikus váltás a műtét után és a gáz a beavatkozást követő néhány héten belül elillan. A szilikonolaj felszívódásához általában 2-8 hónap szükségeltetik. A szilikonolajat jóval gyakrabban használják proliferatív vitreoretinopátiával kapcsolatos esetekben. A vitrektómia hátránya az, hogy minden esetben meggyorsítja a műtött szemen a szürkehályog kialakulását. Sok helyen a vitrektómia a leggyakrabban alkalmazott beavatkozás a retinaleválás kezelésére.
A műtét eredményei[szerkesztés]
A retinaleválást kezelő műtétek 85%-a sikeresnek tekinthető, míg a fennmaradó 15%-a további két, vagy több műtétet igényel a teljes gyógyuláshoz. A beavatkozást követő néhány héten belül a páciensek fokozatosan visszanyerik korábbi látási képességeiket, habár a látásuk élessége nem lesz annyira jó, mint a leválás kialakulása előtt volt, pláne, ha a kezelés érintette a makulát. Ugyanakkor, ha maradtak kezeletlen hézagok a szövetekben, akkor néhány napon belül teljes vakság is kialakulhat.
Epidemiológia[szerkesztés]
A lakosság körében a retinaleválás minden 100 000 lakosból mindössze öt új eset éves szinten.[2] Az idősebb korosztályúakat jobban sújtja e betegség, mivel náluk ugyanez az arány már 20 új eset minden 100 000 lakosra számolva évente. Átlagemberek esetében az élettartamuk alatt a retinaleválás kialakulásának esélye 1:300-hoz.[3]
- A retinaleválás jóval gyakoribb azoknál az embereknél, akik súlyos miópiában szenvednek (és látásuk 5-6 dioptriás), azok körében, akiknek a retinájuk vékonyan meg van nyúlva. Ezeknél a betegeknél a retinaleválás kialakulásának kockázata 1:20.[4] A retinaleválások kétharmadánál a kezdeti miópia tetten érhető. A miópiás retinaleválásban szenvedő betegek átlagéletkora jóval alacsonyabb, mint a nem miópiásoké.
- A retinaleválás jóval gyakoribb szürkehályogműtét után. A retinaleválás kialakulásának becsült hosszútávú előfordulása szürkehályogműtét elvégzése után 1000 esetszámnál 5-ről 16-ra nő, ám ez jóval gyakoribb azon betegeknél, akik súlyosan miópiásak, akiknél a retinaleválás kialakulásának az esélyei 7% fölé ugranak egy tanulmány szerint.[5] Egy tanulmány arra az eredményre jutott, hogy amennyiben a páciensnek szürkehályogműtétje volt korábban, akkor ötször nagyobb az esélye a retinaleválásra, mint azoknak, akiknek egyáltalán nem volt még ilyen típusú beavatkozása.[6]
- Húzódásos retinaleválás jelentkezhet azon pácienseknél, akiknek proliferatív diabetikus retinopátiájuk van, vagy azoknál, akiknek sarlósejtes vérszegénységük van.[7] A proliferatív retinopátiánál abnormális véredények keletkeznek a retina szövetében (ezt a folyamatot nevezzük neovaszkularizációnak) és kiterjednek az üvegtestre is. A betegség előrehaladott állapotában a véredények képesek leszakítani, letolni a retina szöveteit a szem hátsó faláról, amely húzódásos retinaleváláshoz vezet.
Annak ellenére, hogy az esetek döntő többségében csak az egyik szemen jelentkezik, 15% esélye annak, hogy kialakul a másik szemben is és 25-30%-ra nő ez az esély, hogyha a betegnek mindkét szemén volt már szürkehályog leválasztó műtét, illetve korábban retinaleválás is.
Fordítás[szerkesztés]
Ez a szócikk részben vagy egészben a Retinal detachment című angol Wikipédia-szócikk ezen változatának fordításán alapul. Az eredeti cikk szerkesztőit annak laptörténete sorolja fel. Ez a jelzés csupán a megfogalmazás eredetét és a szerzői jogokat jelzi, nem szolgál a cikkben szereplő információk forrásmegjelöléseként.
Források[szerkesztés]
- ↑ Retinal detachment. MedlinePlus Medical Encyclopedia. National Institutes of Health, 2005. (Hozzáférés: 2012. december 4.)
- ↑ Ivanisević M, Bojić L, Eterović D (2000). „Epidemiological study of nontraumatic phakic rhegmatogenous retinal detachment”. Ophthalmic Res. 32 (5), 237–9. o. DOI:10.1159/000055619. PMID 10971186.
- ↑ (2004) „Evaluation and management of suspected retinal detachment”. American family physician 69 (7), 1691–1698. o. PMID 15086041.
- ↑ eMedicine –Retinal Detachment : Article by Gregory Luke Larkin, MD, MSPH, MSEng, FACEP. (Hozzáférés: 2007. június 4.)
- ↑ Ramos M, Kruger EF, Lashkari K (2002). „Biostatistical analysis of pseudophakic and aphakic retinal detachments”. Seminars in ophthalmology 17 (3–4), 206–13. o. DOI:10.1076/soph.17.3.206.14784. PMID 12759852.
- ↑ J.A. Rowe, J.C. Erie, K.H. Baratz et al. (1999). „Retinal detachment in Olmsted County, Minnesota, 1976 through 1995”. Ophthalmology 106 (1), 154–159. o. DOI:10.1016/S0161-6420(99)90018-0. PMID 9917797.
- ↑ Diabetic Retinopathy: Retinal Disorders: Merck Manual Home Health Handbook. (Hozzáférés: 2007. június 4.)
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |

