Bilharziózis
| Bilharziózis | |
 | |
| BNO-10 | B65 |
| Főbb tünetek |
|
| Adatbázisok | |
| DiseasesDB | 31094 |
| MedlinePlus | 001321 |
| MeSH ID | D012552 |
A Wikimédia Commons tartalmaz Bilharziózis témájú médiaállományokat. | |
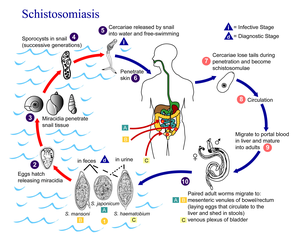
A bilharziózis (más néven bilharzia vagy schistosomiasis) olyan emberi betegség, melyet a vérmételyek néhány faja (Schistosoma mansoni, S. japonicum, S. haematobium) okoz a trópusokon és a szubtrópusokon. Az emberből ürülő petékből édesvízben kelnek ki a miracídium lárvák, melyek köztigazdának alkalmas csigát keresnek, abba befúrják magukat, és ott ivartalanul szaporodnak. A csigákból távozó cerkária lárvák vízben úszva keresnek alkalmas végleges gazdát. A bőrön keresztül hatolnak be az emberbe, majd ott a véredényrendszerben fejlődve alakulnak kifejlett állatokká. A laposférgek többségével ellentétben a vérmételyek váltivarúak, azonban a hím és a nőstény egymással tartósan rögzülve él. A pete speciális mérete és alakja biztosítja a továbbfertőzés esélyét. A vérben keringő pete a hajszálerekben elakad, majd mint hegyes, hosszúkás struktúra, egyik végéből ferdén kinyúló tüskével, passzív vándorlásba kezd. Az elakadt petét innentől az ember saját izommozgása továbbítja a testen belül különböző, többé-kevésbé véletlenszerű irányokba, gyakran fájdalmas és kiterjedt szöveti roncsolást okozva. A peték jelentős része a bélhámon át a bélüregbe, vagy a vesén át a vizeletbe kerül, ahonnan végül a külvilágba ürül. Tünetei többek között az alhasi fájdalom, hasmenés, véres széklet, vagy véres vizelet.[1] Azoknál, akiknél a fertőzés régebbi keletű, májkárosodás, veseelégtelenség, meddőség, vagy húgyhólyagrák is előfordulhat.[1] Gyermekeknél gyenge növekedést és tanulási nehézségeket okozhat.[1]
Kiváltó okok
[szerkesztés]A betegség az élősködőkkel fertőzött vízzel való érintkezés útján terjed.[1] Az élősködők lárvái fertőzött édesvízi csigákból távoznak.[1] A betegség különösen gyakori gyermekek körében a fejlődő országokban, mivel ők nagyobb valószínűséggel játszanak fertőzött vízben.[1] További veszélyeztetett csoportok a földművelők, a halászok és azok, akik a fertőzött vizet a napi munkájuk során használják.[1] A betegség a vérmételyes fertőzések csoportjához tartozik.[2] A diagnózis felállításának egyik módja az élősködő petéinek kimutatása a beteg vizeletében vagy székletében. A fertőzés ugyancsak bizonyítható a vérben a betegség elleni antitestek jelenlétének igazolásával.[1]
Megelőzés és gyógymód
[szerkesztés]A betegség megelőzésének egyik módszere a tiszta vízhez való hozzáférés javítása és a csigák számának visszaszorítása. Azokon a területeken, ahol a betegség gyakori, teljes betegcsoportok gyógyítására van lehetőség a praziquantel gyógyszer évenkénti alkalmazásával. Ezen a módon csökkenthető a fertőzöttek száma és ez által a betegség terjedése is visszaszorítható.[1] A praziquanteles kezelést az Egészségügyi Világszervezet is ajánlja azoknál, akiknél kimutatható a fertőzöttség.[1]
Epidemiológia
[szerkesztés]A schistosomiasis csaknem 210 millió embert fertőz meg világszerte,[3] és a becslések szerint 20 000[4] és 200 000 között van a fertőzés okozta halálesetek száma.[5] A betegség legnagyobb gyakorisággal Afrika, valamint Ázsia és Dél-Amerika területén fordul elő.[1] Több mint 70 országban mintegy 700 millió ember él olyan területeken, ahol a betegség gyakori.[5][6] A malária után a schistosomiasis a második legnagyobb gazdasági kihatással járó parazitás megbetegedés.[7] Az ókortól a 20. század elejéig a schistosomiasis egyik tünetét, a véres vizeletet a férfiak menstruációjaként értelmezték Egyiptomban és így a fiúk férfivá avatásaként tartották számon.[8][9] A betegség a jelenlegi besorolás szerint a mellőzött trópusi betegségek csoportjába tartozik[10]
Képek
[szerkesztés]Irodalom
[szerkesztés]- 1.Kassai T 2003. Helmintológia: az állatok és az ember féregélősködők okozta bántalmai. Medicina, Budapest. p. 368.
- 2.Kotlán S, Kobulej T 1972. Parazitológia. Mezőgazdasági Könyvkiadó. p. 503.
- 3.Rózsa L 2005. Élősködés: az állati és emberi fejlődés motorja. Medicina, Budapest. p. 318.
Jegyzetek
[szerkesztés]- ↑ a b c d e f g h i j k Schistosomiasis Fact sheet N°115. World Health Organization, 2014. február 1. (Hozzáférés: 2014. március 15.)
- ↑ Chapter 3 Infectious Diseases Related To Travel. cdc.gov , 2013. augusztus 1. [2015. április 2-i dátummal az eredetiből archiválva]. (Hozzáférés: 2014. november 30.)
- ↑ Fenwick, A (2012. március 1.). „The global burden of neglected tropical diseases.”. Public health 126 (3), 233–6. o. DOI:10.1016/j.puhe.2011.11.015. PMID 22325616.
- ↑ Lozano, R (2012. december 15.). „Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010”. Lancet 380 (9859), 2095–128. o. DOI:10.1016/S0140-6736(12)61728-0. PMID 23245604.
- ↑ a b Thétiot-Laurent, SA (2013. június 27.). „Schistosomiasis Chemotherapy”. Angewandte Chemie (International ed. in English) 52 (31), 7936–56. o. DOI:10.1002/anie.201208390. PMID 23813602.
- ↑ Schistosomiasis A major public health problem. World Health Organization. (Hozzáférés: 2014. március 15.)
- ↑ The Carter Center: Schistosomiasis Control Program. (Hozzáférés: 2008. július 17.)
- ↑ Kloos, Helmut (2002). „The Paleoepidemiology of Schistosomiasis in Ancient Egypt” (PDF). Human Ecology Review 9 (1), 14–25. o.
- ↑ Rutherford, Patricia (2000). „The Diagnosis of Schistosomiasis in Modern and Ancient Tissues by Means of Immunocytochemistry”. Chungara, Revista de Antropología Chilena 32 (1). ISSN 0717-7356.
- ↑ Neglected Tropical Diseases. cdc.gov , 2011. június 6. (Hozzáférés: 2014. november 28.)
További információk
[szerkesztés]- CDC Division of Parasitic Diseases Archiválva 2013. december 3-i dátummal a Wayback Machine-ben
- WHO
- Early studies of Schistosomiasis, Cambridge University Schistosomiasis Research Group
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |





