Scheuermann-kór
| Scheuermann-kór | |
 | |
| Adatbázisok | |
| OMIM | 181440 |
| DiseasesDB | 11845 |
| eMedicine | orthoped/555 pmr/129 |
| MeSH ID | D012544 |
A Wikimédia Commons tartalmaz Scheuermann-kór témájú médiaállományokat. | |
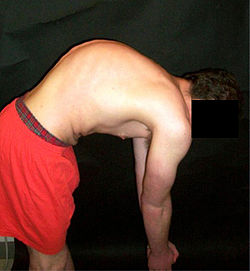
A Scheuermann-kór (/ˈʃuːərmən/ önkorlátozó jellegű, csontrendszeri (gerincoszlop) fejlődési zavar. Egyéb elnevezései: Scheuermann-féle kyphosis (mivel kyphosist eredményez), valamint a gerinc juvenilis idiopátiás kyphosisa. Nevét Holger Werfel Scheuermannról kapta.[1][2][3] A Scheuermann-féle betegség olyan állapot, melyben a gerincoszlop a szagittális síkú görbülete eltér a normálistól. Röntgen felvételen a háti gerinc jellegzetes deformitása mellett az látszik, hogy az érintett csigolyatest(ek), amelyek oldalnézetben normálisan négyzet alakúak, ék alakúvá váltak, kyphosis jön létre. Ritkábban súlyos gerinc és következményes mellkasdeformitást okoz, melynek következménye a légzésfunkció romlása. Ilyen esetekben a gerinc műtéti korrekciója is indokolt lehet.
Bemutatása[szerkesztés]
A Scheuermann-kór a gerinc fiatalkori osteochondrosisa. Főleg tinédzserkorban fordul elő. A Scheuermann-kóros betegek nem képesek akaratlagosan javítani a testtarttásukat. A gerinc S-görbéjének csúcspontja, ami a háti régióban található, esetükben meglehetősen merev.
A Scheuermann-féle betegségre jellemző a hát fájdalmassága, ami súlyos, akár munkaképtelenséget okozó mértékű lehet. A szenvedő alany a gerinc görbületének csúcsán érzett fájdalmát a testmozgás, a hosszas álldogálás vagy ülés egyaránt fokozhatja, ami jelentősen csökkentheti az életminőséget, mivel fizikai aktivitását behatárolja a betegség. A gyermek páciens a deformitás mértékétől függően elszigetelve, kényelmetlenül érezheti magát kortársai között.
A fájdalom mellett sok esetben a beteg gerincének magassága is lecsökken, és a görbe csúcspontjának helyzetétől függően látható a kóros gerincgörbület vagy „púp”. A tapasztalatok azt mutatják, hogy az alsóbb háti régióban fellépő betegségnél a fájdalom erősebb, a felsőbb régiókban pedig a deformitás látványosabb. Mindenesetre általában a fájdalom miatt vagy kozmetikai okokból szoktak orvoshoz fordulni. Kutatások szerint a kyphosis inkább a háti, mint az ágyéki csigolyákra jellemző.[4][5]
Leggyakrabban a hetedik és a tizedik hátcsigolya érintett. Nagyon súlyos esetekben belső problémákat és a gerincvelő sérülését is okozhatja, de ez rendkívül ritka. A hát görnyedtsége a testmagasságot csökkenti, a belső szervekre nagyobb nyomás nehezedik, így a természetesnél gyorsabban öregednek; ez sebészeti beavatkozást tehet szükségessé.
Társuló állapotok[szerkesztés]
A Scheuermann-kórban szenvedők jelentős részének lordosis található a gerinc ágyéki szakaszán; ez a szervezet természetes kompenzációja a kyphosisos görbületre. Sok scheuermannosnak van emelkedett tüdőtérfogata, férfiak esetében hordó alakú mellkasa, és átlagnál nagyobb vitálkapacitása – a szervezet vélhetően kompenzálni próbálja a kisebb belégzési mélységet.
A pácienseknél a comb hátsó részén lévő izmok, inak gyakran feszesek,[6] ami szintén a gerinc görbeségét kompenzálhatja, bár ez vitatott – egyesek szerint épp ez lehet a gerinc abnormális növekedésének kiváltó oka. A szokásos lordosis mellett a scheuermannos betegek 20–30%-ának scoliosisa is van, bár ezek nagy része elhanyagolható mértékű. A súlyosabb esetekben a kombinációt külön állapotnak tekintik, melynek a neve kyphoscoliosis.
Okai[szerkesztés]
A Scheuermann-kór okai jelenleg nem ismertek, valószínűleg több okra vezethető vissza.[7] Számos génjelöltet (köztük a Marfan-szindrómához köthető COL1A2 gént) megvizsgáltak és kizártak az okok közül.[8] Egyes vizsgálatok örökletességét vetették fel (Bellyet Á: Scheuermann-betegség öröklődése. Magyar Traumatológia,. 1986, 29, 163—167.)
Konzervatív kezelés[szerkesztés]
A Scheuermann-kór önkorlátozó természetű betegség, vagyis a növekedés befejeztével általában megáll az előrehaladása és nem jelentkeznek további komplikációk. Jellemzően azonban a csontok deformáltsága felnőttkorban is megmarad. Emiatt a kyphosist korrigáló, a rosszabbodást meggátoló kezeléseket a gerinc növekedésének ideje alatt célszerű elvégezni.
Bár nem tudni pontosan, mi okozza a Scheuermann-kórt, a kezelésére léteznek megoldások. Évtizedek óta vitatkoznak rajta, hogy mi lenne a helyes kezelése. A kevésbé extrém eseteknél manuálterápiát, fizikoterápiát és/vagy fűző viselését ajánlják, a kyphosis súlyosbodásának megállítására. A kór általában jóindulatú, a gerincműtétek pedig számos kockázattal járnak, ezért a műtétet általában az utolsó lehetőségnek tekintik. Súlyos vagy extrém esetekben kiterjedt műtéti megoldással próbálják meg a betegséget kordában tartani és megakadályozni, hogy a test többi részét károsítsa.
Németországban a Scheuermann-betegség és a lumbáris kyphosis standard kezelése a Scroth-terápia, a scoliosis és kapcsolódó gerincdeformitások kezelésére kifejlesztett, speciális fizikoterápiás módszer.[9] A Scroth-módszer egy fekvőbetegek kezelését célzó programban bizonyítottan csökkentette a betegek fájdalmát és a kyphotikus szög nagyságát.[10][11]
Sebészeti beavatkozás[szerkesztés]

A Scheuermann-kór sebészeti beavatkozásokkal sikeresen korrigálható. Ezek a beavatkozások általában gerincfúziót és különböző hardverelemek (rudak, csigolyacsavarok stb.) beépítését jelentenek. Bár a páciensek általában nagyon várják a műtétet, fontos tudni, hogy a beavatkozás célja nem kozmetikai, hanem a fájdalom csökkentése. Mint más esetekben, a műtéti beavatkozást itt is az utolsó megoldásként érdemes bevetni, ha a konzervatív kezelés nem elégséges, vagy a beteg élete veszélyben forog, hiszen a műtét nem veszélytelen. Mindazonáltal a komplikációk esélye viszonylag alacsony, és a műtétek általában sikeresek.
A Scheuermann-betegség javítása körüli legtöbb vita az egymástól nagyon eltérő korrekciós megoldásokon van. Különböző technikák léteznek a kyphosis korrigálására; a különbségek általában a posterior/anterior (hátul-elöl) vagy csak posterior (hátul) behatolásban rejlenek. A klasszikus műtéti beavatkozás során többek közt két kb. félméteres (a kyphosis mértékétől függő) titánrudat helyeznek el a gerinc mindkét oldalán a beteg hátában. Nyolc titáncsavart és egyéb hardvereket fúrnak bele a csontokba, hogy rögzítsék a rudakat. A gerinc belső oldalán az ínszalagokat (melyek túl rövidek lehetnek, hiszen a gerincet a kyphosis állapotában rögzítették) sebészileg meg kell vágni vagy kiengedni, nem csak azért, hogy a kyphosis egyik okát megszüntessék, hanem hogy a titánrudak a gerincet természetesebb helyzetbe húzhassák. Normál esetben az ék alakúra torzult csigolyák közti sérült porckorongokat eltávolítják és a csípőből vagy a gerinc más részéről származó csontpótlással helyettesítik, ami a gyógyulás során felveszi a természetes keménységet. A titán elemek egyben tartják a gerinc részeit a gyógyulás során, utána már nincs rá szükség. A felépülés kórházi tartózkodással kezdődik, attól függően, hogy egy- vagy kétrészes volt az operáció, a pácienset még legalább egy hétig fekvőbetegként kezelik. Az otthoni gyógyulási szakaszban gyakran fűző több hónapos viselésére is szükség van, hogy a beteg gerince megfelelő helyzetben maradjon. A titán eszközök benn is maradhatnak a szervezetben, vagy évekkel később eltávolíthatóak. A műtött scheuermannos betegeknek gyakran utólagos fizikoterápiára van szükségük a fájdalom és a mozgékonyság menedzselésére, de általában a mozgás a műtét után nem különösebben korlátozott. A kyphosisból való teljes felépülés hosszú ideig eltarthat; jellemzően a páciensek nem emelhetnek 3-5 kg-nál nehezebbet egy éven keresztül; sokan legalább fél év betegállományra szorulnak. Miután azonban a gerincfúzió véglegessé válik, a legtöbb páciens élete visszatérhet a korábban megszokott medrébe – a műtéttől számított 1-2 éven belül.
Prognózis[szerkesztés]
A kyphosisos és scoliosisos betegek gerincfúziója rendkívül invazív sebészeti beavatkozás. A komplikációk felléptének esélyét mintegy 10%-ra becsülik. A lehetséges kockázatok között van a lágyrészek gyulladása, légzési nehézségek, vérzés és idegsérülések, fertőzések. A műtöttek 5%-ánál már 5 éven belül újra műtétre van szükség, hosszú távú megoldatlan problémákkal.[12][13] A gerincdeformitás egyes tüneteit nem lehet a sebészeti beavatkozással korrigálni, ezt figyelembe véve a műtét részben kozmetikai indikáció,[12][14] bár a műtét kozmetikai hatásai nem feltétlenül állandósulnak.[12]
Híres scheuermann-kórosok[szerkesztés]
- Dzsahángír oszmán herceg, I. Szulejmán oszmán szultán és Hürrem szultána fia
- Milan Lucic, a Los Angeles Kings hokijátékosan az NHL-ben[15]
- Hunter Pence, a San Francisco Giants profi baseballjátékosa[16]
- George Sampson, a Britain’s Got Talent második szériájának győztese[17]
- Marcel Dettmann, német techno DJ[18]
Jegyzetek[szerkesztés]
- ↑ WhoNamedIt
- ↑ Scheuermann, H. W. (1920). „Kyphosis dorsalis juvenilis” (danish nyelven). Ugeskrift for Læger, Copenhagen 82, 385–93. o. Republished as: (1977) „The classic: Kyphosis dorsalis juvenilis”. Clinical orthopaedics and related research 128, 5–7. o. PMID 340099.
- ↑ Scheuermann's disease. Medcyclopaedia. GE. [2012. február 5-i dátummal az eredetiből archiválva].
- ↑ (2008) „The radiological reporting of lumbar Scheuermann's disease: An unnecessary source of confusion amongst clinicians and patients”. The British Journal of Radiology 81 (965), 383–5. o. DOI:10.1259/bjr/69495299. PMID 18440942.
- ↑ (1987) „Lumbar Scheuermannʼs”. Spine 12 (9), 929–32. o. DOI:10.1097/00007632-198711000-00015. PMID 3441839.
- ↑ ”tight hamstring” - a comb hátsó részén található biceps femoris, semimembranosus és semitendinosus izmok és azok ínainak (tendon) összessége
- ↑ (2008) „Scheuermann's disease: Focus on weight and height role”. European Spine Journal 17 (5), 673–8. o. DOI:10.1007/s00586-008-0641-x. PMID 18301929.
- ↑ (1992) „Familial Scheuermann disease: A genetic and linkage study”. Journal of Medical Genetics 29 (1), 41–5. o. DOI:10.1136/jmg.29.1.41. PMID 1552543.
- ↑ Three-Dimensional Treatment for Scoliosis: A Physiotherapeutic Method for Deformities of the Spine. Palo Alto, CA: The Martindale Press, 185–187, 211–17, and passim. o. (2007). ISBN 978-3-8334-8138-3
- ↑ (2002) „Adolescent idiopathic scoliosis: Is the search for aetiology constrained by the orthosis?”. Studies in health technology and informatics 88, 222–5. o. DOI:10.3233/978-1-60750-932-5-254. PMID 15456037.
- ↑ (2002) „Adolescent idiopathic scoliosis: Is the search for aetiology constrained by the orthosis?”. Studies in health technology and informatics 88, 222–5. o. DOI:10.3233/978-1-60750-932-5-246. PMID 15456037.
- ↑ a b c (2006) „Impact of spine surgery on signs and symptoms of spinal deformity”. Developmental Neurorehabilitation 9 (4), 318–39. o. DOI:10.1080/13638490500402264. PMID 17111548.
- ↑ (2008) „Rate of complications in scoliosis surgery – a systematic review of the Pub Med literature”. Scoliosis 3, 9. o. DOI:10.1186/1748-7161-3-9. PMID 18681956.
- ↑ (2008) „A century of spine surgery: What can patients expect?”. Disability & Rehabilitation 30 (10), 808–17. o. DOI:10.1080/09638280801889972. PMID 18432439.
- ↑ „Bruins rookie Lucic punches up résumé – The Boston Globe”, Boston.com, 2007. október 18. (Hozzáférés: 2010. augusztus 31.)
- ↑ Rosenthal, Ken. „There's a good reason why Hunter Pence throws like that”, Fox Sports, 2014. október 12. (Hozzáférés: 2014. október 13.)
- ↑ „One Year On George Sampson”, The Times, 2009. május 17. (Hozzáférés: 2010. május 23.)
- ↑ https://www.youtube.com/watch?v=qy8UV98jiJM&feature=iv&src_vid=RdeWyrogvC8&annotation_id=annotation_425680341
Fordítás[szerkesztés]
- Ez a szócikk részben vagy egészben a Scheuermann's disease című angol Wikipédia-szócikk ezen változatának fordításán alapul. Az eredeti cikk szerkesztőit annak laptörténete sorolja fel. Ez a jelzés csupán a megfogalmazás eredetét és a szerzői jogokat jelzi, nem szolgál a cikkben szereplő információk forrásmegjelöléseként.
További információk[szerkesztés]
- Házipatika: Scheuermann-kór
- https://web.archive.org/web/20061011043802/http://orthoinfo.aaos.org/fact/thr_report.cfm?Thread_ID=247&topcategory=Spine
- http://www.back.com/causes-developmental-scheuermann.html
- http://www.emedicine.com/pmr/topic129.htm
- Scheuermann's Kyphosis (Scheuermann's Disease): Abnormal Curvature of the Spine
- https://web.archive.org/web/20061018060205/http://www.allaboutbackandneckpain.com/html/spinesub.asp?id=27
- Medtaki: Scheuermann betegség megelőzése és kezelése Archiválva 2017. július 21-i dátummal a Wayback Machine-ben


