Alzheimer-kór
|
|
Ez a szócikk vagy szakasz lektorálásra, tartalmi javításokra szorul. |
| Alzheimer-kór | |
 | |
| Egy egészséges (balra) és egy Alzheimer-kóros beteg (jobbra) agyának összehasonlítása | |
| Latinul | Morbus Alzheimer |
| Angolul | Alzheimer's disease |
| Osztályozás | |
| BNO-10 | G30., F00. |
| BNO-9 | 331.0, 290.1 |
| Leírás | |
| Főbb tünetek | a mindennapi életet megzavaró memóriavesztés; zavarodottság az idővel és a térrel kapcsolatban; |
| Adatbázisok | |
| OMIM | 104300 |
| DiseasesDB | 490 |
| MedlinePlus | 000760 |
| eMedicine | neuro/13 |
| MeSH ID | D000544 |
A Wikimédia Commons tartalmaz Alzheimer-kór témájú médiaállományokat. | |
Az Alzheimer-kór (angolul Alzheimer's disease, rövidítve AD) a gondolkodás és a megismerési (kognitív) funkciók beszűkülésével, magatartásváltozással, elbutulással (demencia), majd gyors biológiai leépüléssel járó neurodegeneratív kórkép.[1][2] Nevét a német Alois Alzheimerről kapta, aki ideggyógyászként 1907-ben elsőként írta le a betegség jellemzőit.[3]
2005-ben világszerte több mint 24 millió ember szenvedett demenciában, ennek kb. 70 százalékát az Alzheimer-kór tette ki,[4] gyakorisága azonban rohamosan emelkedik, 2010-ben már 35 millió demens beteg élt a Földön,[5] ez a szám nagyjából 20 évente meg fog duplázódni, így 2030-ra előreláthatólag mintegy 65 millió ember szenved majd demenciában.[5] Előfordulása az életkor előrehaladtával növekszik, a 65 év felettiek kb. 5 százalékát, a 80 év felettiek kb. 20 százalékát érinti,[6] Magyarországon kétszázezren szenvednek ebben a betegségben. Az Alzheimer-kór pontos kiváltó oka lényegében ismeretlen, ugyanakkor a genetikai hajlamnak jelentős szerepet tulajdonítanak, és számos génváltozatról ismert, hogy fokozhatja a betegség kialakulásának valószínűségét.[7] A genetika mellett a környezeti tényezők is fontosak lehetnek, például a korábbi fejsérülések, cerebrovaszkuláris történések, a magas vérnyomás, cukorbetegség és a depresszió.[8] Kialakulásáért nemcsak immunológiai eltérést és anyagcserezavart, de szocio-ökonómiai tényezőket is felelőssé tettek, minthogy iskolázottabbaknál, jobb jövedelmi helyzetben lévőknél ritkább. Még bizonyos étkezési szokások is „gyanúba keveredtek”, a betegek ugyanis kielégítő kalóriabevitel mellett is jelentősen fogynak. Előfordul családi halmozódás, ilyenkor egyes prekurzor fehérjék génmutációja igazolható.[7]
A betegség hátterében az agy bizonyos területein kialakuló plakkok és zárványok állnak.[2] A biztos diagnózist csak az agy szövettani vizsgálata jelenti, az esetek többségében csak valószínűsíthető a kórkép fennállása a beteg és a családtagok beszámolói, a különböző kognitív funkciókat vizsgáló tesztek, a képalkotó- és laborvizsgálatok alapján.[2]
Bár kezelése nem megoldott, és előbbi jelentések szerint nincsenek olyan szerek, melyekkel meg lehetne akadályozni a betegség súlyosbodását, bár némelyik gyógyszer átmenetileg csökkentheti a tüneteket.[2] A betegek az őket ellátók segítségére szorulnak, ami jelentős pszichés, testi és anyagi terhet jelent a velük foglalkozók számára,[9] és a pszichotikussá váló betegek esetében antipszichotikumok adása is szükségessé válhat,[10] és a kórkép az egyes betegekben változó sebességgel progrediál, a várható túlélés a demencia megjelenésétől számítva kb. 3-10 év.[11]
Amerikai (USA) kutatók lényeges kezelési eredményekkel tanúskodnak, ilyen például Dale Bredesen professzor munkája a kaliforniai egyetemen).[12][13] A jelenlegi vélemény az, hogy a betegség kezelhetőségére vonatkozó vélemények most láthatóan meg fognak változni Bredesen kutatási eredményei alapján.
A fejlett nyugati világban az Alzheimer-kór az egyik legköltségesebb kórképnek számít.[14][15]
2018-ban egy tanulmány szerzői kétszer annyi herpeszvírust találtak az Alzheimer-kórban elhunytak agyában, mint azokéban, akiknél nem alakult ki a betegség.[16]
Tünetei[szerkesztés]
A pszichopatológiai és neurológiai elemi kórtünetek két típusát különíthetjük el, a kognitív és nem-kognitív tüneteket.
Kognitív kórtünetek[szerkesztés]
- Emlékezetzavar
- Végrehajtó működések zavara (cselekvés előretervezése, döntéshozatal, megosztott figyelem, fluencia)
- Afázia (beszédzavar)
- Apraxia (begyakorolt mozgások elvégzésére irányuló képesség elvesztése)
- Agnózia (érzékelt tárgyak vagy lények fel nem ismerése)
Nem-kognitív tünetek[szerkesztés]
- Affektív zavarok (szorongás, félelemérzés, depresszió)
- Hallucinációk
- Téveszmék
- Indíték és késztetés zavara (nyugtalanság, fokozott mozgástörekvés)
- tévképzetek
- Agresszivitás
- Személyiség megváltozása
- Egyéb neurológiai tünetek (járászavar, vegetatív zavarok)
- Szociális zárkózottság[17]
Lefolyása[szerkesztés]
A betegség lefolyása négy szakaszra osztható, melyek az első tünetek megjelenésétől számítva progresszív, egyre súlyosbodó jelleggel mennek át egymásba az idő előrehaladtával. A betegség átlagos lefolyása kb. 10 év.
Első szakasz (Praesymptomatikus dementia)[szerkesztés]
A betegség első jele rendszerint a rövidtávú memória zavara, a beteg a frissen történt eseményeket nehezen jegyzi meg, illetve elfelejti.[18][19] Emellett enyhe kognitív hanyatlás jelentkezik, a beteg absztrakt gondolkodása, térbeli tájékozódása, tervezési és problémamegoldó képessége csökkenni kezd.[18] Ezek mellett már ekkor jelentkezhet a betegben személyiségváltozás, depresszió, illetve apátia, érdektelenség is.[20] Ezeket a korai tüneteket sokszor az öregedés vagy a stressz számlájára írják.[21] Fontos fogalom az enyhe szellemi hanyatlás (angolul: mild cognitive impairment, MCI), mely az életkorhoz képest fokozott mértékű feledékenység és szellemi hanyatlás, ami még nem zavarja jelentősen a beteg mindennapi életvitelét és nem teljesíti a demencia kritériumait sem, a beteg az ún. mini mentál skálán 24 pont felett teljesít.[22] Bár az MCI hátterében sok egyéb állapot is állhat, ezen betegek kb. 10-20 százalékában később manifeszt Alzheimer-kór alakul ki.[23]
Második szakasz, kezdődő (incipiens) demencia[szerkesztés]
Az Alzheimer-kóros betegekben a tovább romló memória és gondolkodóképesség előbb-utóbb olyan szintet ér el, ami miatt orvosi kivizsgálásra kerül sor. A memória károsodása nem egyenletesen érinti a különböző funkciókat, jellemzően a rövid távú memória károsodik erősebben, a hosszú távú kevésbé.[24] A beteg képtelen megjegyezni új információkat, ugyanakkor az életének korábbi történéseit képes feleleveníteni. Jellemző a nevek elfelejtése. Az explicit memóriával ellentétben az implicit memória viszonylag megkímélt, a beteg a korábban megtanult cselekvéseket, mozdulatsorokat nehezebben felejti el (pl. hogyan kell teát főzni, evőeszközzel enni, stb.).[25] A korábbi lexikális tudás felelevenítésének képessége (szemantikus emlékezet) a betegség korai szakában nagyjából ugyancsak megtartott, de az idő előrehaladtával progresszívan károsodik, például a betegnek egyre nehezebb képeken látható tárgyak megnevezése.[26] A szókincs is egyre szegényesebbé válik, emellett szótalálási nehézségek támadhatnak, amik mind a szóbeli, mind az írott kommunikációban nehézségeket okozhatnak.[27] Ezek mellett az érzékelés (agnózia), vagy a motoros funkciók is károsodhatnak (apraxia).[27] Összességében a beteg még képes önálló életvitelre, bár számára idegen környezetben már nehezen boldogul és segítségre van szüksége.
Harmadik szakasz, definitív (középsúlyos) demencia[szerkesztés]
A betegség előrehaladtával a korábban említett tünetek súlyosbodnak, a beteg az önálló életvitelre fokozatosan képtelenné válik.[27] A beteg nem emlékszik szavakra, nevekre, a beszéde emiatt sokszor akadozó, sokat ismétel, a szóhasználata nem megfelelő (parafázia).[28] Az olvasás és az írás képessége fokozatosan romlik, majd teljesen elvész.[28] A memóriazavar tovább súlyosbodik, a beteg esetleg nem ismeri fel ismerőseit, hozzátartozóit.[29] Ekkor már a korábban viszonylag megkímélt hosszútávú emlékezet is súlyosan károsodik.[27]
Viselkedésbeli változások is kialakulnak, a beteg könnyen elkóborol, érzelmileg labilissá válik, ami megnehezíti az őt ápoló személyzet munkáját. Könnyen, kézzelfogható külső ok nélkül is ingerlékeny lehet, sírva fakadhat vagy agresszívvá válhat.[27] Megjelenhetnek egyéb pszichiátriai tünetek, például érzékcsalódások, vagy téveszmék. A beteg cirkadián ritmusa is zavart szenvedhet, napfelkeltekor vagy napnyugatkor zavarttá válhat.[30] A betegek elveszítik a betegségbelátásukat, nincsenek tisztában betegségük súlyosságával és a korlátoltságukkal (anozognózia).[31] Romlanak a motoros funkciók is, a beteg mozgáskoordinációja károsodik, egyensúlyzavar léphet fel, emiatt nő az elesés és az abból adódó sérülések kockázata.[27] Az előbbi tünetek mellett vizelet és széklettartási nehézségek, illetve inkontinencia is kialakulhat.[32] Mindezek miatt az Alzheimer-kórban szenvedők ápolása komoly lelki terhet ró az őket ellátó családtagokra vagy egészségügyi személyzetre, ami ronthatja az életminőségüket. A betegeket otthon ápoló családtagok körében gyakoribb a szorongás, koncentrációzavar, illetve a depresszió.[33]
Negyedik stádium (súlyos demencia)[szerkesztés]
A betegség utolsó stádiumában a beteg mentálisan és testileg is teljesen leépül, az őt ápolók segítségére szorul. A beszéd vagy eltűnik, vagy csak egyszerű szavakra és kifejezésekre korlátozódik.[28] A beteg érdektelenségbe, apátiába süllyed, magától nem mozog, nem eszik, a legegyszerűbb cselekvések elvégzésére is csak segítséggel képes. A halál végül rendszerint valamilyen külső tényező miatt következik be (pl. fertőzés, felfekvés).[27]
Klinikai típusok[szerkesztés]
Életkor szerinti csoportosítás alapján beszélhetünk szenilitás előtti (praesenilis) típusról, mely 65 éves kor előtt, és szenilis (senilis) típusról, mely 65 éves kor után jelentkezik.
Neuropatológia

Az Alzheimer-kórra az agykéregben és néhány kéreg alatti területben található idegsejtek és szinapszisok számának progresszív csökkenése jellemző. A sejtpusztulás miatt az érintett agyterületek elsorvadnak (atrófia). Jellemzően a halántéklebeny (lobus temporalis), a falcsonti lebeny (lobus parietalis), a homloklebeny (lobus frontalis) sorvad, a nyakszirti lebeny (lobus occipitalis) viszonylag megkímélt.[34] Makroszkóposan a sorvadás miatt az agytekervények (gyrus) elkeskenyednek, a közöttük található barázdák (sulcus) kiszélesednek. Képalkotó vizsgálatokkal (pl.: MRI, PET) az érintett agyterületek sorvadása kimutatható. Idős, de egészséges emberek agyával összehasonlítva a fenti eltérések kifejezettek, illetve a vizsgálat alkalmas lehet az enyhe szellemi hanyatlás (MCI) és az Alzheimer-kór elkülönítésére is.[35]
Szövettanilag amiloid plakkok és neurofibrilláris kötegek láthatók a betegek agyában.[36] A plakkok az idegsejtek körül láthatóak, zömmel oldhatatlan β-amiloid peptidből és az elpusztult sejtekből kiszabaduló egyéb anyagokból állnak. A kötegek a sejteken belül találhatóak, főként a mikrotubulus rendszerhez kapcsolódó hiperfoszforilált tau proteint tartalmaznak, mely kórosan felhalmozódik a sejtekben. Bár az öregedéssel az egészséges emberek agyában is látni időnként ilyen, ún. szenilis plakkokat és kötegeket, az Alzheimer-kóros betegekben ezek nagy számban fordulnak elő a betegségre jellemző agyterületeken. A Parkinson-kórban gyakori Lewy-testek szintén előfordulhatnak Alzheimer-kóros betegek agyában is.[37]
Biokémia[szerkesztés]
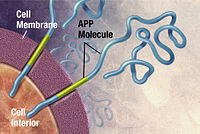
Az Alzheimer-kórt a kóros fehérje feltekeredés (angolul: protein folding) következtében létrejövő proteopátiák közé sorolják. A két felhalmozódó fehérje a β-amiloid peptid és a tau protein.[38] A sejtek körül található plakkokat a β-amiloid aggregátumai alkotják. A β-amiloid 39-43 aminosavból álló peptidszakasz, mely az ún. amiloid prekurzor fehérjéből (APP) keletkezik enzimatikus hasítás útján.[39] Az APP normálisan egy, az idegsejtek membránjában helyet foglaló transzmembrán fehérje, mely fontos szerepet játszik a neuronok normális működésében, a szinapszisok kialakításában.[40][41] Az APP-t számos különböző enzim képes hasítani, eltérő méretű peptidszakaszokat eredményezve. A membránban helyet foglaló β-szekretáz enzim hasítását követően egy kisebb peptid lehasad, míg egy 99 aminosavból álló fragment továbbra is a sejtmembránba ágyazottan található. Ezt a 99 aminosavas peptidet a γ-szekretáz képes tovább hasítani, létrehozva a β-amiloidot.[42] Utóbbi enzim pontatlan, a keletkező β-amiloid változó méretű, az esetek 80-90 százalékában 40 aminosav hosszúságú.[39] A betegekben többnyire a 42 aminosavas változat halmozódik fel, mely hidrofób és összecsapzódásra hajlamos.[39] Az amiloid képződés ütemét meghatározó enzim a β-szekretáz, mely azonban csak 10 százalékban az első hasító enzim, az APP első hasítását 90 százalékban az α-szekretáz végzi, mely azonban nem vezet kóros β-amiloid felhalmozódáshoz. Utóbbiak miatt a β- és γ-szekretáz enzimek aktivitását központi jelentőségűnek tekintik a betegség patogenezisében, különösen, hogy számos, az Alzheimer-kórra hajlamosító gén ezen enzimek alegységeit kódolja.[43]
A tau fehérje sejten belüli felhalmozódása miatt a kórképet ún. taupátiának is tartják. A tau fehérje normálisan a sejtek mikrotubulus rendszerének része, ezáltal az idegsejtek axonális transzportjában fontos, mivel a sejtek ezek mentén szállítják a különböző anyagokat az idegnyúlványtól (axon) a sejttesthez, illetve onnan vissza. A foszforilált tau fehérje a mikrotubulusokat stabilizálja.[44] Alzheimer-kórban a tau fehérje kórosan hiperfoszforilálódik, majd pedig aggregátumokat képez, károsítja a mikrotubuláris rendszert és tönkreteszi az axonális transzportot, mely végül a sejtek pusztulásához vezet.[45] A tau fehérjének 6 izoformája ismert, melyek alternatív splicing révén keletkeznek a sejtekben. Alzheimer-kórban mind a 6 izoforma kóros módosítása bekövetkezik. A taupátiákban közös a fehérje abnormális foszforilációja, mely minden esetben sejteken belüli kötegek és demencia kialakulásával jár (pl.: Pick-kór, Fronto-temporális demencia, stb.).[46]
Kutatás[szerkesztés]
Neurologusok évek óta töprengtek azon, miképp okozhatja két fehérje, nevezetesen az amiloid és a tau fehérje abnormális felhalmozódása az agyban egy progresszív roskadással járó betegségnek, az Alzheimerkór létrejöttét, valamint, hogy melyik fehérje felhalmozódása a betegség kifejlődésének fő mozgatóereje.
A kutatás fontos lépésének tekinthetjük egy a kanadai McGill Egyetemhez kapcsolt Douglas Mental Health University Institute (Agy–egészségi Egyetemi Intézet) kutatási program eredményének nyilvánosságra hozatalát,[47] ami arra mutat, hogy mindkét fehérje hibás felszaporodásának kulcsszerepe van a betegség kifejlődésében, vagyis a végső, teljes leépüléshez vezető betegség a két fehérje kölcsönhatásának közvetlen eredménye.
Mivel tehát a két fehérje együttes jelenléte nélkül a betegség nem fejlődne ki, már a két protein egyikének hatástalanítása is elegendő lehetne arra, hogy a betegség kialakulását meggátolhassuk. Ennek felismerése a kutatástervezésre nagy hatással lehet.
A kutatáshoz illetve annak nyilvánosságrahozatalához hozzájárultak:
- Dr. Pedro Rosa-Neto, klinikai tudományos kutató a Douglas Intézetben és helyettes egyetemi tanár a McGill egyetem ideggyógyászati, idegsebészeti és elmegyógyászati karán (angolul assistant professor of Neurology, Neurosurgery and Psychiatry at McGill University) és társai,
- Dr Rosa-Neto és társai, a CIUSSS (a Montréal sziget nyugati kutatóintézet-hálózat tagjai)
Bár Dale Bredesen professzor (University of California, Los Angeles) főleg fizikai aktivitáson és táplálkozáson alapuló stratégiával végzett munkáját még nem nagyszámú beteg kezelésével végezte, betegei állapota két év leforgása alatt jelentősen javult. A kezeléssel a betegség okozta gyulladás lecsökkentése volt a cél. A táplálkozásban lecsökkentette a tápanyagok monoszacharin tartalmát és állati zsírtartalmát. Azon az alapon, hogy feszült idegállapot káros a szervezetnek és a kortizol ilyen állapotot segít elő, a test kortizol-termelését rendszeres, nyugtató, jóga-kúrával és meditációval ellensúlyozta. A munka, ami az amerikai 'Aging' folyóiratban jelent meg azt jelenti, hogy: 1. Egy 69-éves vállalkozó, akit feledékenysége munkája megszüntetésére kényszerített, ismét munkába kezdett, 2. egy másik betegnél a hypocampus IRM vizsgálata annak jelentős visszanövekedését mutatta és 3. az általános javulásnak nincs precedense.[48]
Diagnosztika[szerkesztés]

A betegséget rendszerint a beteg anamnézise, a családtagok beszámolói és a különböző neuropszichológiai tesztek, illetve képalkotó vizsgálatok alapján diagnosztizálják. Utóbbiak közül az MRI, a PET, a CT, illetve a SPECT vizsgálatok használatosak, melyek sok esetben alkalmasak lehetnek az Alzheimer-kór és az egyéb, szintén demenciát okozó betegségek elkülönítésére.[49]
Klinikai diagnózis[szerkesztés]
Az Alzheimer-kór diagnózis felállítása nemzetközileg elfogadott módon történik. Fő elemei: a progresszív demencia szindróma (DSM vagy BNO rendszer szerint) és az Alzeheimer-kór biztos, valószínű, és lehetséges formáinak megállapítása. A klinikai diagnosztika eszközei:
- a pszichometriai vizsgálatok (MMS)
- a Hachinski-féle, helyi, (például egy szervre ható) vérhiány súlyosságát jelző és az Alzheimer-kór, valamint a vaszkuláris demencia közötti különbség kimutatására szolgáló iszkémia-skála
- a koponya CT
- az MRI, melyen még hatékonyabban képes elkülöníteni az Alzheimer demenciát más demenciáktól
- a SPECT-nek az Alzheimer-betegség és a vaszkuláris demencia elkülönítésében van nagy szerepe
- a PET a beteg állapotváltozását tükrözi és a gyógyszerhatásokat
- a markerek, melynek 2 típusa van: a genetikai, amely a betegség kialakulásának valószínűségét mutatja meg, itt különösen nagy a jelentősége az apolipoprotein E4 alél kimutatásának, illetve a másik, amikor a liquor cerebrospinalisban vizsgálják a phosphotau, össztau, valamint az amyloid-beta42 fehérjék koncentrációját. Ez utóbbiak együttes alkalmazásával a többi primer demenciától 80%-s, az egészséges személyektől 89%-s valószínűséggel különíthető el a beteg személy.
Differenciáldiagnózis[szerkesztés]
A szindromatológiai differenciáldiagnózis a demencia és az egyéb kognitív tünetcsoportok elkülönítésére szolgál. A kóroki differenciáldiagnózis az átfedéseket vizsgálja az Alzheimer-kórral a vaszkuláris demenciák és a frontális lebenyi primer degeneratív kórfolyamatokkal.
Gyakori diagnosztikai hibák[szerkesztés]
Kétirányú probléma szokott a mindennapokban jelentkezni: az aluldiagnosztizált (hirtelen jelentkező tünetek és pszichiátriai előzmények) és a túldiagnosztizált (feledékenység és CT eltérés) hibák.
Etiopatogenezis[szerkesztés]
A kórkialakulás többfajta jól körvonalazott modell mentén történhet:
- az epidemiológiai modell: a kockázati tényezőket tárja fel
- a genetikai modell: a genetikailag is heterogén kórkép 10%-ban a családi halmozódású forma
- immunológiai modell: Alzheimer-betegség oka lehet fertőző betegség is
Kockázati tényezők[szerkesztés]
- Biztos: Életkor, Családi halmozódás, Apolipoprotein E4 allél, Dohányzás
- Lehetséges: Magas anyai életkor születéskor, Női nem, Alacsony iskolai végzettség, Koponyatrauma, Korábbi depresszió, Pajzsmirigy-betegség
- Kérdéses: Vaszkuláris kockázati tényezők, Ivóvíz alumíniumtartalma, (Ezt már levették a listáról, Lásd „Vitalap”) Alkoholfogyasztás, Stressz, Korábbi foglalkozás (Ez már biztos, Lásd az alábbi fejezetet),
- Protektív: Iskolai végzettség, ösztrogének és/vagy gyulladásgátlók korábbi szedése, Vízhajtók korábbi szedése
Megelőzési stratégia[szerkesztés]
A fenti kockázati tényezők figyelemben tartásával az Alzheimer-kórral szembeni magatartásunk szempontjából nagyon fontos annak a felismerése, hogy még ha az Alzheimer-kórral való megbetegedés minden egyes okozatát nem is tudjuk pontosan, megfelelő előrelátással és magatartással a betegség megjelenését elkerülhetjük, vagy legalábbis késleltethetjük.[50] Az itt idézett cikk tanácsainak mindegyike egy tanulmány eredménye. Általános tanács: Ne várj a betegség (esetleges) megjelenésére! Olyan életmódra kell törekedni, ami nem segíti elő a kór megjelenését; ennek bevezetése ajánlatos már húszéves kortól kezdve.
Oktatásban való részvétel illetve önképzés időskori kiterjesztése ameddig lehet[szerkesztés]
Több tanulmány bizonyítja ennek jelentőségét, (Pl. Paquid J F & Dartigue J Neurology Neurosurgery, Psychology; 2011: a cikk idézete). A legjobb egy agyat dolgoztató, nem-repetitív, de mozgásigényes munkára törekedni.
Rendszeres, mindennapi sportban való részvétel, ameddig lehet[szerkesztés]
Napi 30-60 perces sport aktivitás lényegesen lecsökkentheti az Alzheimer-kór megjelenését. Egy 33 816 (agy-betegeket kizáró) 55-évesnél öregebb betegek eseteinek 15 tanulmányból eredő ú.n. meta-analízise azt mutatta, hogy a fizikai tevékenység hatására átlagban 35%-kal csökkent az agyfunkciót károsan befolyásoló betegség megjelenése.(A cikk idézete: Sofi F; Journ. Int. Med. 2011.)
Az Alzheimer-kór megjelenését elősegítő betegségeket sürgősen gyógyítani kell[szerkesztés]
A dohányzás káros hatását az egészségre már több tanulmány alátámasztotta, de az elhízás káros hatását is. Ez utóbbi elősegíti a diabétesz és a magas alacsony-fajsúlyú lipoprotein típusú koleszterin által okozta vérnyomás emelkedést, a magas vérnyomás pedig lényegesen elősegíti az Alzheimer-kór megjelenését.
Egészséges táplálkozás[szerkesztés]
A gyomor és belek hatásos működését biztosító gyümölcs és főzelékfélék, gabonafélék, hal, magas omega-3-dús étolaj jótékony lehet. Az amerikai (USA) Rush Institute által jelentett[51] kutatási eredményei szerint különösképpen a spenót, kelkáposzta, és hasonló zöldfőzelékfélék jók. A kutatás körülményei közötti eredmény azt mutatja, hogy napi egy-két adag spenót fogyasztása az Alzheimer-kór és ezzel rokon betegségek megjelenését átlagban 11 évvel késlelteti. A túlságosan magas zsírtartalmú marha-, disznó-, és birkahús mértéktelen fogyasztása káros. Kutatások alapján a mértékletes vörösbor fogyasztással enyhén csökken az időskori demencia, így az Alzheimer-kór előfordulási gyakorisága is,[52] a hatásért elsősorban a vörösborban található rezveratrolt tartják felelősnek.[53]
Elfoglaltságok gondos kiválasztása[szerkesztés]
Olyan elfoglaltságra kell törekedni, ami mind az agynak, mind a testnek munkát ad, hogy azok rugalmasságukat megtarthassák. Így a tévénézésnél jobb a barkácsolás, zenélés, rejtvényfejtés és még kártyázás is. Az elzártság érzésének kialakulását akadályozza a csoportos aktivitás, tánc, kirándulás, amatőr színjátszás, munkakörök, stb. ezek hatása különösen jó.
Kezelés/terápia[szerkesztés]
Az Alzheimer-kórban szenvedő beteg és a család[szerkesztés]
A hozzátartozó számára a demencia súlyossága fokozódásával egyre nagyobb teher hárul. Ő is áldozata a betegségnek, éppúgy, mint a beteg. A krónikus lefolyású, évekre kiterjedő betegség óriási erőfeszítést igényel. Ezért folyamatosan elérhető, egyéni igényeihez igazított segítség szükséges. De ez egyelőre csak néhány USA-beli Alzheimer központban megoldott. Az USA-ban az Alzheimer-kór a 3. legköltségesebb betegség, a kiadások pedig a betegség súlyosbodásával egyre csak nőnek.
Kezelési stratégiák[szerkesztés]
A komplex, hosszútávú terápiás terv javasolt, de figyelembe kell venni, hogy az egyéni kórlefolyás nagyon gyakori. Nem célszerű az Alzheimer-kór lefolyása során észlelhető leépülési folyamatokat a maga teljességében feltárni pl: enyhe fokban hanyatlott betegek hozzátartozóinak. Még kényesebb a beteg felvilágosítása, itt nagyfokú óvatosság, megfontoltság szükséges, és legfeljebb klinikailag már teljesen egyértelműséggel felállítható diagnózis szakaszban érdemes mérlegelni a kór közlését.
Legújabb (2016 július), Bredesen által ajánlott kezelési stratégia[szerkesztés]
- „egyszerű” szénhidrát eltávolítása a táplálkozásból; vagyis glutén és gyártási étanyag-termékek (angolul: processed food)
- több zöldfőzeléket és gyümölcsöt, valamint természetesen halászott vagy horgászott halat enni
- naponta kétszer meditálni és jógát kezdeni a feszült idegállapot csökkentésére
- hét-nyolc órát aludni naponta (4-5 nem elég)
- orvosságként: melatonin, metilkobalamin, D3-vitamin, halolaj és Q10 ko-enzim szedése naponta
- száj-higiénia megjavítása elektromos fogkefével és törlővel (angolul: flosser)
- előzőleg abbahagyott hormon-terápia újra-kezdése
- minimum 12 óra koplalás vacsora és reggeli között, és minimum 3 óra vacsora és lefekvés között
- minimum félóra fizikai gyakorlatozás hetente legalább négyszer
Megjegyzés: A stratégiához való alkalmazkodás több szempontból lehetetlennek néz ki és még meg kell kérdezni Prof Bredesent, aki bevallotta, hogy betegei sem tudták mindezeket a kívánalmakat követni. A naponta számos gyógyszer-vételre, a diéta szigorúságára és az életstílus szigorúságára vonatkozó kívánalmak betarthatatlanságára panaszkodtak. Prof Bredesen azt is bevallotta, hogy a kísérletben résztvevő betegek számát senki se veheti komolynak.
Az Alzheimer-kór szakaszainak tünetei és kezelése[szerkesztés]

- Enyhe szakaszban: a feledékenység áll az előtérben, de apróbb zavarok a mindennapi életben is megjelennek. Hasznos ebben a szakaszban listák, napló készítése. Az autóvezetés abbahagyását célszerű javasolni. A gyógyszeres kezelés terén acetilkolinészteráz-gátló szer adása, selegilin, ill. E-vitamin tartozik. Célzottan keresni kell még a depresszió tüneteit.
- Közepes szakaszban: A mindennapi életvitel, különösen az önellátás (étkezés, pénzügyek) már rendszeres kontrollt igényel. Az autóvezetés ilyenkor már szigorúan tilos. Az otthoni betegellátáshoz ekkor már külső segítségre van szükség, néhány órás gondozó-ápoló vagy napközis otthon, ennek lehetősége sajnos nálunk különösen hiányos. A gyógyszeres kezelés megegyezik a korábbiakkal. De sajnos ekkor már nem ritkák a pszichotikus tünetek is (hallucinációk, téveszmék).
- Súlyos szakaszban: a kognitív hanyatlás igen nagy, az önellátás szinte lehetetlen, ezért a beteg folyamatos gondozásra és felügyeletre szorul. Ebben a szakaszban a hozzátartozókon nemritkán a depresszió jelei mutatkoznak. Ezért mérlegelni kell a beteg otthonban való elhelyezését. A gyógyszeres kezelés ebben a szakaszban tüneti jellegű, főleg nem-kognitív, ill. magatartásbeli tünetekre koncentrál.
Szervezeti keretek az Alzheimer-kórban szenvedők ellátására[szerkesztés]
Az 1984-ben Chicagóban megalapított Alzheimer’s Disease International hozzátartozók vezette szervezet, mely fő célja az információáramlás biztosítása. Már több mint 70 ország csatlakozott hozzájuk. Magyarországot a FELEDÉKENY (Alzheimer-kórral és más emlékezetzavarral élő) EMBEREK HOZZÁTARTOZÓINAK TÁRSASÁGA (FEHT)[1] képviseli a nemzetközi szervezetben. A FEHT 1999-ben elkötelezte magát, hogy minden rendelkezésére álló módon támogatja és segíti az Alzheimer-kórban és más demenciában szenvedőket, illetve gondozó családtagjaikat.
Ennek érdekében az érintettek számára a következőket biztosítja:
- információ, tájékoztatás, tanácsadás;
- személyes és csoportos konzultáció;
- gyakorlati és érzelmi segítségnyújtás;
- ápolói-gondozói képzések;
- a betegek és gondozóik magasabb szintű ellátása érdekében együttműködés a pszichiáter-neurológus-geriáter szakemberekkel, a szakmai szervezetekkel, az egészségügyi-szociális hálózattal, más állami, társadalmi, önkormányzati, egyházi, valamint a hasonló célú hazai és nemzetközi szervezetekkel;
- a betegek és gondozóik egészségügyi ellátásbeli, szociális, intézményi, jogi és egyéb életfeltételeinek javítása, védelme érdekében a kormányzati és döntéshozói szervekkel szembeni érdekképviselet.
Céljai között szerepel, hogy minél szélesebb körben
- tudatosítsa az emberekben a demenciának, mint betegségnek a mibenlétét,
- megismertesse a demenciával kapcsolatos tudnivalókat a lakosság körében,
- megdöntse a betegséggel kapcsolatos tévhiteket,
- elfogadtassa, hogy ez a betegség egy nagyon komoly egészségügyi és szociális ellátási probléma a magyar társadalomban is,
- konkrét üzeneteket juttasson el a családorvosokhoz és más szakemberekhez, akik, ha munkájuk során kapcsolatba kerülnek demens betegekkel, megfelelő segítséget tudjanak nyújtani számukra,
- alkalmat teremtsen arra, hogy a különböző médiumok reális és pozitív képet terjesszenek erről a betegségről,
- tudatosítsa a társaság tevékenységét, jelenlétét a társadalomban.
Magyarországon 1997 óta a Memória Alapítvány működik hasonló célkitűzéssekkel, heti egy alkalommal Budapesten napközis otthont működtet. Örvendetesen gyarapszik az interneten hozzáférhető információk száma. Különösen sokoldalú folyamatosan frissített tájékoztatást lehet a healthandage.com [2] oldalról kapni.
Filmek[szerkesztés]
Sok film szól az Alzheimer-kórról és tüneteiről:
| Év | Film | Főszereplő | Megjegyzés |
|---|---|---|---|
| 2004 | Szerelmünk lapjai (The Notebook) |
Gena Rowlands | |
| 2007 | Apu vad napjai (The Savages) |
Philip Seymour Hoffman | 2 OSCAR-jelölést kapott |
| 2014 | Megmaradt Alice-nek (Still Alice) |
Julianne Moore | 1 OSCAR- és BAFTA-díjas film |
| 2020 | Az apa (The Father) |
Anthony Hopkins | 2 OSCAR-díj 1 BAFTA-díj további 4 OSCAR-jelölés további 4 BAFTA-jelölés A világ 131. legjobb filmje (IMDb)[54] |
Irodalomjegyzék[szerkesztés]
- Tariska Péter (2000) Alzheimer-kór. Budapest: Golden Book Kiadó.
- Szikszay Tamás (2009) Kenyér Elemér – Blog az Alzheimer-kórral szemben 2005-2007. Debrecen: a szerző kiadásában.
Kapcsolódó szócikkek[szerkesztés]
- Alzheimer café
- Nikotinamid-adenin-dinukleotid
- Kuminaldehid
- Alzheimer-kór neuroképalkotási kezdeményezés
További információk[szerkesztés]
- Korai stádiumban felismerhető lehet az Alzheimer-kór
- Alzheimer-kór: ismerjük fel!
- Feledékeny Emberek Hozzátartozóinak Társasága
- Alzheimer-kór tünetei videóban
- Alzheimer lap
Jegyzetek[szerkesztés]
- ↑ Burns A, Iliffe S. (2009. February). „Alzheimer's disease.” (angol nyelven). BMJ. 338, b158. o. DOI:10.1136/bmj.b158. PMID 19196745.
- ↑ a b c d Ballard C, Gauthier S, Corbett A, Brayne C, Aarsland D, Jones E. (2011. March). „Alzheimer's disease.” (angol nyelven). Lancet. 377 (9770), 1019-31. o. DOI:10.1016/S0140-6736(10)61349-9. PMID 21371747.
- ↑ Vishal S, Sourabh A, Harkirat S. (2011. February). „Alois Alzheimer (1864-1915) and the Alzheimer syndrome.” (angol nyelven). J Med Biogr. 19 (1), 32-3. o. DOI:10.1258/jmb.2010.010037. PMID 21350079.
- ↑ Ferri CP, Prince M, Brayne C, et al. (2005. December). „Global prevalence of dementia: a Delphi consensus study.” (angol nyelven). Lancet. 366 (9503), 2112-7. o. DOI:10.1016/S0140-6736(05)67889-0. PMID 16360788.
- ↑ a b Prince M, Bryce R, Albanese E, Wimo A, Ribeiro W, Ferri CP. (2013. January). „The global prevalence of dementia: a systematic review and metaanalysis.” (angol nyelven). Alzheimers Dement. 9 (1), 63-75. o. DOI:10.1016/j.jalz.2012.11.007. PMID 23305823.
- ↑ Bermejo-Pareja F, Benito-León J, Vega S, et al. (2008. January). „Incidence and subtypes of dementia in three elderly populations of central Spain.” (angol nyelven). J Neurol Sci. 264 (1-2), 63-72. o. DOI:10.1016/j.jns.2007.07.021. PMID 17727890.
- ↑ a b Chouraki V, Seshadri S. (2014). „Genetics of Alzheimer's disease.” (angol nyelven). Adv Genet. 87, 245-94. o. DOI:10.1016/B978-0-12-800149-3.00005-6. PMID 25311924.
- ↑ Reitz C, Brayne C, Mayeux R. (2011. March). „Epidemiology of Alzheimer disease.” (angol nyelven). Nat Rev Neurol. 7 (3), 137-52. o. DOI:10.1038/nrneurol.2011.2. PMID 21304480.
- ↑ Thompson CA, Spilsbury K, Hall J, Birks Y, Barnes C, Adamson J. (2007. July). „Systematic review of information and support interventions for caregivers of people with dementia.” (angol nyelven). BMC Geriatr. 7, 18. o. DOI:10.1186/1471-2318-7-18. PMID 17662119.
- ↑ Koppel J, Greenwald BS. (2014. November). „Optimal treatment of Alzheimer's disease psychosis: challenges and solutions.” (angol nyelven). Neuropsychiatr Dis Treat. 10, 2253-62. o. DOI:10.2147/NDT.S60837. PMID 25473289.
- ↑ Todd S, Barr S, Roberts M, Passmore AP. (2013. November). „Survival in dementia and predictors of mortality: a review.” (angol nyelven). Int J Geriatr Psychiatry. 28 (11), 1109-24. o. DOI:10.1002/gps.3946. PMID 23526458.
- ↑ Archivált másolat. [2016. augusztus 20-i dátummal az eredetiből archiválva]. (Hozzáférés: 2016. július 30.)
- ↑ http://newsroom.ucla.edu/releases/memory-loss-associated-with-alzheimers-reversed-for-first-time
- ↑ Meek PD, McKeithan K, Schumock GT. (1998. March-April). „Economic considerations in Alzheimer's disease.” (angol nyelven). Pharmacotherapy. 18 (2 Pt 2), 68-73 discussion 79-82. o. PMID 9543467.
- ↑ Jönsson L, Eriksdotter Jönhagen M, Kilander L, Soininen H, Hallikainen M, Waldemar G, Nygaard H, Andreasen N, Winblad B, Wimo A. (2006. May). „Determinants of costs of care for patients with Alzheimer's disease.” (angol nyelven). Int J Geriatr Psychiatry. 21 (5), 449-59. o. DOI:10.1002/gps.1489. PMID 16676288.
- ↑ Megdöbbentő dolgot találtak az emberi agyban, 2018-06-22
- ↑ Miapanasza.hu - Alzheimer-kór – Minden, amit érdemes tudni róla. (Hozzáférés: 2022. július 30.)
- ↑ a b Bäckman L, Jones S, Berger AK, Laukka EJ, Small BJ. (2004. September). „Multiple cognitive deficits during the transition to Alzheimer's disease.” (angol nyelven). J Intern Med. 256 (3), 195-204. o. DOI:10.1111/j.1365-2796.2004.01386.x. PMID 15324363.
- ↑ Bäckman L. (2008. June). „Memory and cognition in preclinical dementia: what we know and what we do not know.” (angol nyelven). Can J Psychiatry. 53 (6), 354-60. o. DOI:10.1111/j.1365-2796.2004.01386.x. PMID 18616855.
- ↑ Landes AM, Sperry SD, Strauss ME, Geldmacher DS. (2001. December). „Apathy in Alzheimer's disease.” (angol nyelven). J Am Geriatr Soc. 49 (12), 1700-7. o. DOI:10.1046/j.1532-5415.2001.49282.x. PMID 11844006.
- ↑ Waldemar G, Dubois B, Emre M, Georges J, McKeith IG, Rossor M, Scheltens P, Tariska P, Winblad B; EFNS. (2007. January). „Recommendations for the diagnosis and management of Alzheimer's disease and other disorders associated with dementia: EFNS guideline.” (angol nyelven). Eur J Neurol. 14 (1), e1-26. o. DOI:10.1111/j.1468-1331.2006.01605.x. PMID 17222085.
- ↑ Arnáiz E, Almkvist O. (2003). „Neuropsychological features of mild cognitive impairment and preclinical Alzheimer's disease.” (angol nyelven). Acta Neurol Scand Suppl. 179, 34-41. o. PMID 12603249.
- ↑ Grundman M, Petersen RC, Ferris SH, et al. (2004. January). „Mild cognitive impairment can be distinguished from Alzheimer disease and normal aging for clinical trials.” (angol nyelven). Arch Neurol. 61 (1), 59-66. o. DOI:10.1001/archneur.61.1.59. PMID 14732621.
- ↑ Carlesimo GA, Oscar-Berman M. (1992. June). „Memory deficits in Alzheimer's patients: a comprehensive review.” (angol nyelven). Neuropsychol Rev. 3 (2), 119-69. o. PMID 1300219.
- ↑ Fleischman DA, Wilson RS, Gabrieli JD, et al. (2005. September). „Implicit memory and Alzheimer's disease neuropathology.” (angol nyelven). Brain. 128 (Pt 9), 2006-15. o. DOI:10.1093/brain/awh559. PMID 15975947.
- ↑ Rogers SL, Friedman RB. (2008. January). „The underlying mechanisms of semantic memory loss in Alzheimer's disease and semantic dementia.” (angol nyelven). Neuropsychologia. 46 (1), 12-21. o. DOI:10.1016/j.neuropsychologia.2007.08.010. PMID 17897685.
- ↑ a b c d e f g Förstl H, Kurz A. (1999). „Clinical features of Alzheimer's disease.” (angol nyelven). Eur Arch Psychiatry Clin Neurosci. 249 (6), 288-90. o. PMID 10653284.
- ↑ a b c Frank EM. (1994. September). „Effect of Alzheimer's disease on communication function.” (angol nyelven). J S C Med Assoc. 90 (9), 417-23. o. PMID 7967534.
- ↑ Tak SH, Hong SH. (2014. July-August). „Face-name memory in Alzheimer's disease.” (angol nyelven). Geriatr Nurs. 35 (4), 290-4. o. DOI:10.1016/j.gerinurse.2014.03.004. PMID 24746673.
- ↑ Volicer L, Harper DG, Manning BC, Goldstein R, Satlin A. (2001. May). „Sundowning and circadian rhythms in Alzheimer's disease.” (angol nyelven). Am J Psychiatry. 158 (5), 704-11. o. PMID 11329390.
- ↑ Starkstein SE. (2014. December). „Anosognosia in Alzheimer's disease: diagnosis, frequency, mechanism and clinical correlates.” (angol nyelven). Cortex. 61, 64-73. o. DOI:10.1016/j.cortex.2014.07.019. PMID 25481465.
- ↑ Alcorn G, Law E, Connelly PJ, Starr JM. (2014. January). „Urinary incontinence in people with Alzheimer's disease.” (angol nyelven). Int J Geriatr Psychiatry. 29 (1), 107-9. o. DOI:10.1002/gps.3991. PMID 24311222.
- ↑ Corrêa MS, Vedovelli K, Giacobbo BL, de Souza CE, Ferrari P, de Lima Argimon II, Walz JC, Kapczinski F, Bromberg E. (2015. February). „Psychophysiological correlates of cognitive deficits in family caregivers of patients with Alzheimer Disease.” (angol nyelven). Neuroscience. 286, 371-82. o. DOI:10.1016/j.neuroscience.2014.11.052. PMID 25490073.
- ↑ Wenk GL. (2003). „Neuropathologic changes in Alzheimer's disease.” (angol nyelven). J Clin Psychiatry. 64 (Suppl 9), 7-10. o. PMID 12934968.
- ↑ Desikan RS, Cabral HJ, Hess CP, Dillon WP, Glastonbury CM, Weiner MW, Schmansky NJ, Greve DN, Salat DH, Buckner RL, Fischl B; Alzheimer's Disease Neuroimaging Initiative. (2009. August). „Automated MRI measures identify individuals with mild cognitive impairment and Alzheimer's disease.” (angol nyelven). Brain. 132 (Pt 8), 2048-57. o. DOI:10.1093/brain/awp123. PMID 19460794.
- ↑ Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J. (2004. June). „The importance of neuritic plaques and tangles to the development and evolution of AD.” (angol nyelven). Neurology. 62 (11), 1984-9. o. PMID 15184601.
- ↑ Kotzbauer PT, Trojanowsk JQ, Lee VM. (2001. October). „Lewy body pathology in Alzheimer's disease.” (angol nyelven). J Mol Neurosci. 17 (2), 225-32. o. PMID 11816795.
- ↑ Hashimoto M, Rockenstein E, Crews L, Masliah E. (2003). „Role of protein aggregation in mitochondrial dysfunction and neurodegeneration in Alzheimer's and Parkinson's diseases.” (angol nyelven). Neuromolecular Med. 4 (1-2), 21-35. o. DOI:10.1385/NMM:4:1-2:21. PMID 14528050.
- ↑ a b c Murphy MP, LeVine H 3rd. (2010). „Alzheimer's disease and the amyloid-beta peptide.” (angol nyelven). J Alzheimers Dis. 19 (1), 311-23. o. DOI:10.3233/JAD-2010-1221. PMID 20061647.
- ↑ Turner PR, O'Connor K, Tate WP, Abraham WC. (2003. May). „Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory.” (angol nyelven). Prog Neurobiol. 70 (1), 1-32. o. DOI:10.1016/S0301-0082(03)00089-3. PMID 12927332.
- ↑ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J. (2006. July). „Synapse formation and function is modulated by the amyloid precursor protein.” (angol nyelven). J Neurosci. 26 (27), 7212-21. o. DOI:10.1523/JNEUROSCI.1450-06.2006. PMID 16822978.
- ↑ Rochette MJ, Murphy MP. (2002. August). „Gamma-secretase: substrates and inhibitors.” (angol nyelven). Mol Neurobiol. 26 (1), 81-95. o. PMID 12392058.
- ↑ Steiner H, Capell A, Leimer U, Haass C. (1999). „Genes and mechanisms involved in beta-amyloid generation and Alzheimer's disease.” (angol nyelven). Eur Arch Psychiatry Clin Neurosci. 249 (6), 266-70. o. PMID 10653281.
- ↑ Avila J, Lucas JJ, Perez M, Hernandez F. (2004. April). „Role of tau protein in both physiological and pathological conditions.” (angol nyelven). Physiol Rev. 84 (2), 361-84. o. PMID 15044677.
- ↑ Iqbal K, Alonso Adel C, Chen S, Chohan MO, El-Akkad E, Gong CX, Khatoon S, Li B, Liu F, Rahman A, Tanimukai H, Grundke-Iqbal I. (2005. January). „Tau pathology in Alzheimer disease and other tauopathies.” (angol nyelven). Biochim Biophys Acta. 1739 (2-3), 198-210. o. DOI:10.1016/j.bbadis.2004.09.008. PMID 15615638.
- ↑ Hernández F, Avila J. (2007. September). „Tauopathies.” (angol nyelven). Cell Mol Life Sci. 64 (17), 2219-33. o. DOI:10.1007/s00018-007-7220-x. PMID 17604998.
- ↑ Archivált másolat. [2016. június 2-i dátummal az eredetiből archiválva]. (Hozzáférés: 2016. május 8.)
- ↑ Sciences et Avenir, 834 sz. 2016. augusztus, 78. o.
- ↑ Johnson KA, Fox NC, Sperling RA, Klunk WE. (2012. April). „Brain imaging in Alzheimer disease.” (angol nyelven). Cold Spring Harb Perspect Med. 2 (4), a006213. o. DOI:10.1101/cshperspect.a006213. PMID 22474610.
- ↑ Sciences et Avenir 912 sz. 2014. október, 30-41. o. Alzheimer - Objectif prévention: (Alzheimer - A cél: megelőzés); 34-35. o. Les 5 clés pour repousser l'apparition de la maladie (Öt kulcspont a betegség akadályozására)
- ↑ Archivált másolat. [2015. április 2-i dátummal az eredetiből archiválva]. (Hozzáférés: 2015. április 1.)
- ↑ Luchsinger JA, Tang MX, Siddiqui M, Shea S, Mayeux R. (2004. April). „Alcohol intake and risk of dementia.” (angol nyelven). J Am Geriatr Soc. 52 (4), 540-6. o. DOI:10.1111/j.1532-5415.2004.52159.x. PMID 15066068.
- ↑ Vingtdeux V, Dreses-Werringloer U, Zhao H, Davies P, Marambaud P. (2008. December). „Therapeutic potential of resveratrol in Alzheimer's disease.” (angol nyelven). BMC Neurosci. 9 (Suppl 2), S6. o. DOI:10.1186/1471-2202-9-S2-S6. PMID 19090994.
- ↑ https://www.imdb.com/chart/top?ref_=tt_awd
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |